运用直线切割闭合器的胰体尾切除术后胰瘘的危险因素分析
魏兆荣,顾玉青,张彬,许新雷,程志,杨桂元,杨晓俊,钱祝银
(南京医科大学第二附属医院胰腺中心,江苏 南京 210003)
运用直线切割闭合器的胰体尾切除术后胰瘘的危险因素分析
魏兆荣,顾玉青,张彬,许新雷,程志,杨桂元,杨晓俊,钱祝银
(南京医科大学第二附属医院胰腺中心,江苏 南京 210003)
目的探讨运用直线切割闭合器的胰体尾切除术后胰瘘的危险因素。方法回顾性分析24例运用直线切割闭合器的胰体尾切除术患者的临床资料。收集患者指标包括性别、年龄、是否糖尿病、体重指数、术前白蛋白、胰颈厚度、手术方式、手术时间、失血量、胰腺质地、病理类型等,分析各指标与术后胰瘘的关系。结果单因素及多因素分析结果显示,胰瘘与性别、年龄、是否糖尿病、体重指数、术前白蛋白、手术方式、手术时间、失血量、胰腺质地、病理类型等因素无关,差异均无统计学意义(P>0.05),而与胰颈厚度有关,差异有统计学意义(P<0.05)。结论胰颈厚度是运用直线切割闭合器的胰体尾切除术后胰瘘的危险因素。
直线切割闭合器;胰体尾切除术;胰瘘
胰体尾切除术已经广泛用于治疗胰腺良恶性肿瘤、慢性胰腺炎及胰腺外伤等疾病,随着手术技术的改进及围手术期管理水平的不断提高,其术后死亡率已明显下降,但术后胰瘘发生率仍较高,文献报道约16%~35%[1-3]。为减少胰瘘的发生,国内外学者提出了很多方法,其中直线切割闭合器处理胰腺残端,因更好的封闭胰管,被认为能减少胰瘘,但有学者也提出直线切割闭合器封闭后胰瘘仍较高,其发生的危险因素仍存在争议[4-5]。本研究通过回顾性分析行胰体尾切除术患者的临床资料,探讨运用直线切割闭合器处理胰腺残端胰瘘发生的危险因素,旨在就胰瘘危险因素对患者分层,以在更合适的病例中运用直线切割闭合器从而减少胰瘘的发生。
1 资料和方法
1.1临床资料
回顾性分析2016年1月至2016年12月南京医科大学第二附属医院胰腺中心24例运用直线切割闭合器行胰体尾切除术患者的临床资料。排除联合脏器或血管切除的病例。
1.2手术方法
所有病例均由同一组医生完成手术。采用顺行法,由右向左分离胰腺。解剖分离胰腺上下缘,隧道式探查胰颈后方,在肠系膜上静脉、门静脉前方悬吊胰颈,EC60直线切割闭合器经胰颈部缓慢施压,离断胰颈残端出血点缝扎或电灼止血。根据胰腺肿瘤病理性质,肿瘤与脾脏位置等特点决定是否保留脾脏。
1.3观察项目及指标
根据临床经验及文献资料,收集患者指标包括:性别、年龄、是否糖尿病、体重指数(BMI)、术前白蛋白、胰颈厚度、手术方式、手术时间、失血量、胰腺质地、病理类型。对部分定量资料进行如下分层:年龄:≥70岁组和<70岁组;BMI:≥22组和<22组;术前白蛋白:≥35 g/L组和<35 g/L组;胰颈厚度:≥12 mm组和<12 mm组;手术时间:≥3 h组和<3 h组;出血量:≥200 mL组和<200 mL组。分析各指标与术后胰瘘发生的关系。
胰颈厚度:术前常规行腹部增强CT或MR,采用门静脉期图像,在肠系膜上静脉/门静脉交界水平测量胰颈厚度。
胰瘘定义:依据国际胰腺外科研究小组2016年标准。进一步分级为生化漏(与临床进程无关),B级胰瘘(持续引流>3周,临床相关的胰瘘治疗措施改变,经皮或内镜下穿刺引流,血管造影介入治疗出血,尚无器官功能衰竭的感染征象),C级胰瘘(二次手术,器官功能衰竭,死亡)。
1.4统计学分析
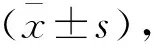
2 结果
2.1一般情况比较
本研究共纳入24例接受胰体尾切除术的患者,其中男性14例,女性10例;年龄24~85岁,平均(60.4±15.8)岁;5例合并糖尿病;BMI指数20.5±1.7;术前白蛋白(40.7±4.2)g/L;胰颈厚度(10.6±2.8)mm。其中20例行不保留脾脏胰体尾切除术,4例行保留脾脏胰体尾切除术;手术时间(191.0±51.3)min;失血量(116.7±63.7)mL;5例胰腺质地软,19例胰腺质地硬。术后病理提示11例胰腺导管腺癌,7例胰腺囊腺瘤,2例胰腺实性假乳头状瘤,2例慢性胰腺炎,2例其他;术后6例生化漏,2例B级胰瘘,无C级胰瘘,无其他并发症。
2.2引起胰瘘的危险因素分析
根据文献及临床经验,首先将可以与胰瘘相关的因素进行单因素分析,以P<0.10为条件,筛查出可能与胰瘘相关的危险因素胰颈厚度、胰腺质地,进一步行多因素回归分析,发现胰瘘与胰颈厚度有关(P<0.05)。见表1及表2。
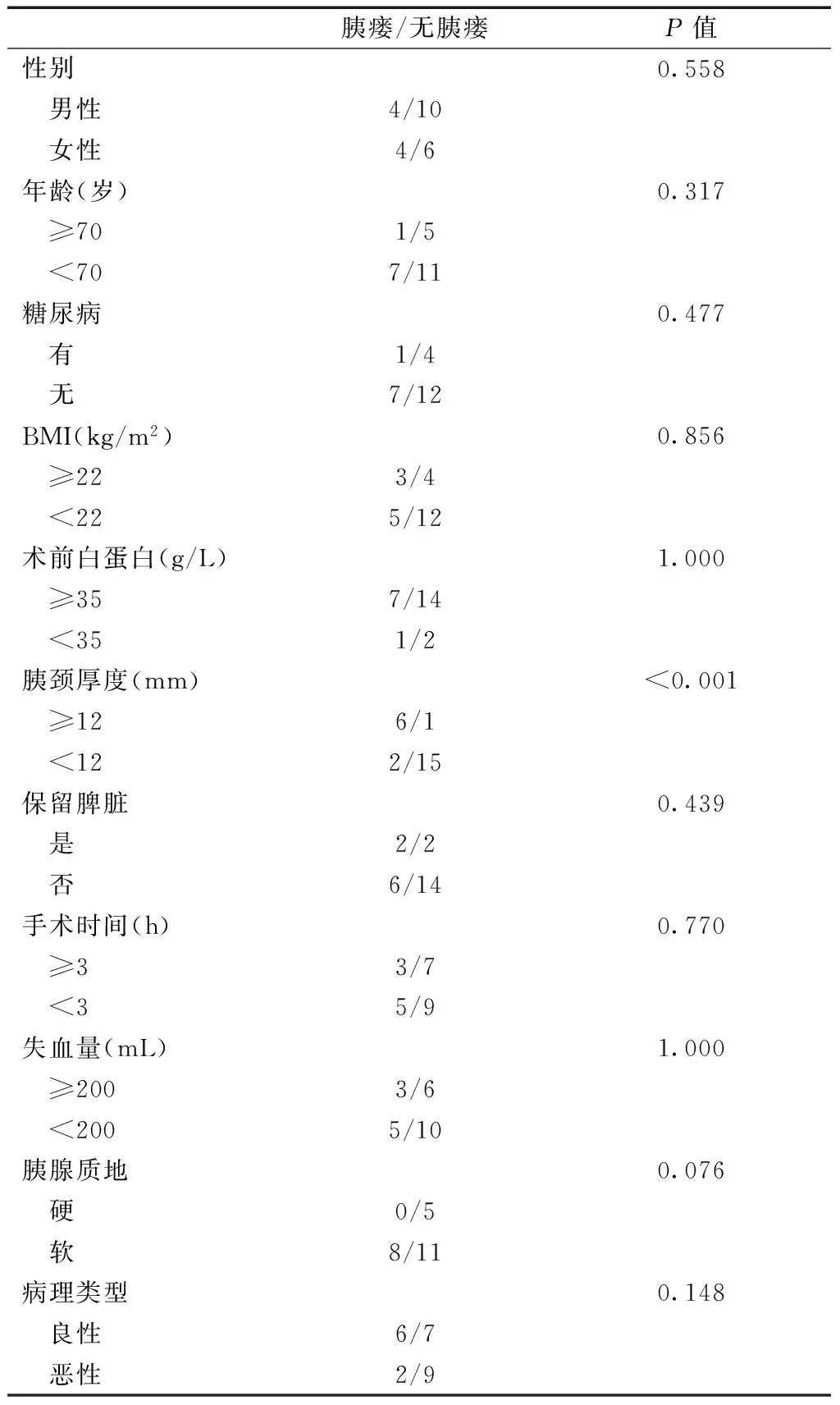
表1 单因素分析DP术后胰瘘的危险因素

表2 多因素回归分析DP术后胰瘘的危险因素
3 讨论
胰瘘是胰体尾切除术后最常见的并发症,如处理不当可进一步诱发腹腔感染、腹腔出血等一系列腹腔内并发症,是导致术后死亡的主要原因之一。胰瘘的诊断多采用2005年国际胰瘘研究组制定的标准,2016年国际胰腺外科研究组对相关内容进行更新,明确了新的术后胰瘘定义,即术后>3 d时,引流液淀粉酶含量大于血清淀粉酶正常值上限的3倍,且与临床治疗预后相关;并更新了分级系统,分为生化漏、B级胰瘘和C级胰瘘,生化漏相当于原标准的A级胰瘘,新标准认为生化漏是胰瘘前状态[6-7]。按照2016版术后胰瘘诊断标准,本组病例出现生化漏6例,B级胰瘘2例,C级胰瘘0例。
胰瘘的发生增加患者痛苦,延长住院时间,增加医疗费用,因此如何减少术后胰瘘是现今胰腺外科研究的热点。胰体尾切除术后胰瘘的发生与胰腺残端的处理有关,目前离断胰腺的方式主要有手工缝合法和直线切割闭合器封闭法。直线切割闭合器处理胰腺残端,被认为是一种安全有效的方法,胰体尾切除术病例病灶多位于胰腺远端,胰腺断面的胰管不扩张,手工缝合很难处理,而直线切割闭合器吻合钉密集、闭合整齐,能更好封闭胰管,减少胰瘘[5,8]。但是,也有报道发现直线切割闭合器处理胰腺残端并不能改善胰体尾切除术后胰瘘的发生[4,9-10]。分析指出,这种矛盾结果是由于选择的病例类型不同,因此,对术后胰瘘的危险因素进行分析,找到合适的患者行直线切割闭合器处理胰腺残端,而另一部分患者采用其他处理方法,从而达到有效降低胰瘘发生的目的。
有文献报道的胰体尾切除术后胰瘘的危险因素包括性别、年龄、是否糖尿病、体重指数、术前白蛋白、胰颈厚度、手术方式、手术时间、失血量、胰腺质地、病理类型等,但对于术后胰瘘的独立危险因素目前尚存在争议[11]。通过对本院24例行胰体尾切除术并使用直线切割闭合器处理残端患者的临床资料进行回顾性分析发现,胰瘘与胰颈厚度有关。我们认为直线切割闭合器离断厚胰腺组织时,不能完全钉合胰腺断端胰管,胰液仍可能漏出。因此,对于术中判断胰腺预切断面组织厚者,应高度警惕术后胰瘘发生可能。对于这部分患者,选择手工缝合、结扎主胰管,似乎是更为合适的方式。有学者提出利用可吸收网片、组织胶等封闭胰腺残端来预防高危患者术后胰瘘发生,但其有效性仍需进一步研究数据证实[12-13]。
综上所诉,运用直线切割闭合器的胰体尾切除术,术后胰瘘与胰颈厚度相关,对于胰腺预切断面组织厚者,应高度警惕术后胰瘘发生可能。
[1] Kawai M,Tani M,Okada K,etal.Stump closure of a thick pancreas using stapler closure increases pancreatic fistula after distal pancreatectomy[J].Am J Surg,2013,206(3):352-359.
[2] Mcphee JT,Hill JS,Whalen GF,etal.Perioperative mortality for pancreatectomy:a national perspective[J].Ann Surg,2007,246(2):246-253.
[3] Sledzianowski JF,Duffas JP,Muscari F,etal.Risk factors for mortality and intra-abdominal morbidity after distal pancreatectomy[J].Surgery,2005,137(2):180-185.
[4] Diener MK,Seiler CM,Rossion I,etal.Efficacy of stapler versus hand-sewn closure after distal pancreatectomy (DISPACT):a randomised,controlled multicentre trial[J].Lancet,2011,377(9776):1514-1522.
[5] 赵玉沛,胡亚,廖泉,等.直线切割闭合器在胰体尾切除术中的作用[J].中华外科杂志,2008,46(1):24-26.
[6] Bassi C,Marchegiani G,Dervenis C,etal.The 2016 update of the International Study Group (ISGPS) definition and grading of postoperative pancreatic fistula:11 Years After[J].Surgery,2017,161(3):584-591.
[7] Bassi C,Dervenis C,Butturini G,etal.Postoperative pancreatic fistula:an international study group (ISGPF) definition[J].Surgery,2005,138(1):8-13.
[8] Ban D,Shimada K,Konishi M,etal.Stapler and nonstapler closure of the pancreatic remnant after distal pancreatectomy:multicenter retrospective analysis of 388 patients[J].World J Surg,2012,36(8):1866-1873.
[9] Zhang H,Zhu F,Shen M,etal.Systematic review and meta-analysis comparing three techniques for pancreatic remnant closure following distal pancreatectomy[J].Br J Surg,2015,102(1):4-15.
[10] 程合,刘辰,鹿语,等.手工缝合和直线切割闭合器在胰体尾切除术中应用的对照研究[J].上海医药,2014(8):12-14.
[11] Okano K,Oshima M,Kakinoki K,etal.Pancreatic thickness as a predictive factor for postoperative pancreatic fistula after distal pancreatectomy using an endopath stapler[J].Surg Today,2013,43(2):141-147.
[12] Jang JY,Shin YC,Han Y,etal.Effect of Polyglycolic Acid Mesh for Prevention of Pancreatic Fistula Following Distal Pancreatectomy:A Randomized Clinical Trial[J].JAMA Surg,2017,152(2):150-155.
[13] Velanovich V.The use of tissue sealant to prevent fistula formation after laparoscopic distal pancreatectomy[J].Surg Endosc,2007,21(7):1222.
Analysisofriskfactorsforpancreaticfistulaafterdistalpancreatectomyusinglinearcutterclosure
WEI Zhao-rong,GU Yu-qing,ZHANG Bin,XU Xin-lei,CHENG Zhi,YANG Gui-yuan,YANG Xiao-jun,QIAN Zhu-yin
(PancreasCenter,TheSecondAffiliatedHospitalofNanjingMedicalUniversity,Nanjing210003,Jiangsu,China)
Objective:To investigate risk factors for pancreatic fistula after distal pancreatectomy using linear cutter closure.MethodsThe clinical data of patients had distal pancreatectomy using stapler closure were analyzed retrospectively.The gender,age,diabetes,body mass index,preoperative albumin,pancreatic neck thickness,operation mode,operation time,blood loss,pancreas texture,pathological type were analyzed,the relationship between various indexes and postoperative pancreatic fistula was analyzed.ResultsSingle factor and multi factor analysis showed that pancreatic fistula was not related to gender,age,diabetes mellitus,body mass index,preoperative albumin,mode of operation,operation time,blood loss,pancreas texture,pathological type and so on,the differences were not statistically significant (P>0.05),however,it was related to the thickness of the pancreatic neck,and the differences were statistically significant (P<0.05).ConclusionPancreatic neck thickness is the risk factor for pancreatic fistula after distal pancreatectomy using linear cutter closure.
Linear cutter closure;Distal pancreatectomy;Pancreatic fistula
10.3969/j.issn.1005-3697.2017.05.033
2017-04-17
魏兆荣(1981-),男,主治医师。E-mail:weizhaorong_2003@163.com
钱祝银,E-mail:qianzhusilver@163.com
时间: 2017-10-10 02∶28
http://kns.cnki.net/kcms/detail/51.1254.R.20171010.0228.068.html
1005-3697(2017)05-0765-03
R735.9;R619.9
A
(学术编辑石刚)
本刊网址:http://www.nsmc.edu.cn作者投稿系统http://noth.cbpt.cnki.net邮箱xuebao@nsmc.edu.cn

