基于ISM模型的医养融合养老模式影响因素分析
刘 玮,程景民
(1.山西医科大学公共卫生学院,山西 太原 030001;2.太原市第二人民医院,山西 太原 030002)
国务院2017年发布的《“十三五”国家老龄事业发展和养老体系建设规划》中提到:预计到2020年,全国60岁以上老年人口数将增加到2.55亿人,占总人口比重的17.8%,抚养比将为28%左右,全国人口老龄化形势严峻。为了迎接老龄化社会的到来,保障老年人生活质量和生命健康,国家早在2013年发布的《关于加快发展养老服务业的若干意见》中就提出要促进医疗资源进入养老机构,探索医疗机构和养老机构合作的新模式。2015年国务院办公厅《关于印发全国医疗卫生服务体系规划纲要(2015-2020)的通知》中提出要在养老服务中融入健康理念,鼓励有条件的养老机构设置医疗机构,有条件的医疗机构提供养老服务。2016年民政部、国家发展改革委《民政事业发展第十三个五年规划》提出要统筹医疗卫生和养老资源,重点发展医养融合型养老机构。
以上文件从政策层面为医养融合养老机构的发展提供了很好的平台。与此相对应,很多学者从理论层面对医养融合也进行了指导,如李丽珠等(2015)[1]从老年人护理方面对医养融合的发展提出了建议,董恩宏等(2016)[2]探索了社区和养老机构合作模式的可行性。尽管国家和国内学者都对医养融合养老模式的发展付出了努力,但是目前国内医养融合养老模式仍然存在发展动力不足、发展势头不稳的问题。为了探索影响医养融合养老模式发展的原因,本研究基于解释结构模型(ISM)从医疗机构、养老机构、老年人、政府四个方面分析影响因素,为医养融合养老模式的发展提供理论借鉴。
1 研究方法
解释结构模型(Interpretive Structural Modeling)是在1973年由美国John Warfield教授开发,最初应用于分析社会经济结构问题,后被广泛应用于分析研究复杂要素之间关联结构,可以利用系统各要素之间已知的零乱关系,借助计算机的帮助,揭示出系统的内部结构,最终将系统构造成一个多级递阶的机构模型。
1.1 ISM建模的基本步骤
(1)成立ISM小组,充分讨论医养融合的影响因素。
(2)对讨论结果进行归纳总结,构建影响因素合集C,记为C={C1,C2,C3,…,Cn}。
(3)建立邻接矩阵。
邻接矩阵(adjacency matrix),用来描述各个因素两两之间的关系,邻接矩阵A的元素aij定义为:
(1)
(4)计算可达矩阵:将邻接矩阵A与单位矩阵I进行求和,将结果进行幂运算,得到可达矩阵R。
(5)基于可达矩阵对因素做层次划分,建立解释结构模型。
1.2 ISM小组成员构成及职责分工
在确定医养融合影响因素为研究目的后,立即成立ISM小组。小组成员由3名医养融合机构工作人员、1名流行病与卫生统计学教授、4名社会医学与卫生事业管理专业在读硕士研究生、1名民政厅工作人员组成,表1为其具体的职责分工情况。

表1 ISM小组成员构成及职责分工
2 医养融合养老模式影响因素ISM的建立
医养融合模式作为养老资源和医疗资源整合的新模式,其影响因素是多方面的。本研究从医疗机构、养老机构、政府机构、老年人四方面出发,通过查阅文献、走访调查、一对一访谈等多种方式广泛收集影响因素。并对影响因素进行整理和提炼形成最有利于构建ISM的因素合集,见表2。

表2 医养融合模式的影响因素
通过对详细影响因素的提炼形成影响因素合集C共包括11个影响因素。按照公式1分析各要素之间的相互关系,构建邻接级矩阵A,及取得矩阵A的自相乘矩阵M;采用Gabow算法求有向矩阵M的强连通分量得到新的矩阵G,矩阵G包含了C11+C9、C1+C2+C3+C4+C5、C7+C6、C8三个强连通向量,并获得一个新的矩阵E;采用自相乘法获得矩阵E的可达矩阵F,将可达矩阵F中的条目按照元素“1”的多少由少到多排序,得出各因素之间的层级递进关系;采用布尔矩阵的缩边不缩点算法求解矩阵F的骨架矩阵Z,得出各项目之间的相互作用关系。最后根据矩阵F和矩阵Z得出医养融合养老模式影响因素层级递阶图(见图1)。
3 结果与分析
由图1可以看出影响医养融合养老模式发展的因素形成了一个4层的多层次递进关系。第四层为最深层次的影响因素,第一层为直接的影响因素。
3.1 第一层因素对医养融合养老模式影响分析
从图1可以看出影响医养融合养老模式最直接的因素是老年人对自身健康的评估和子女对老年人的照顾情况。老年人随着年龄的不断增加,生理功能开始减退,疾病种类增加,对医疗和生活护理的需求不断提高[3],这种需求既包括自身可以认识到的需求也包括真实需要而自身无法认识到需求。自身可以认识到的医疗和护理需要,往往是在已经有明显的症状体征或自身生理功能已经受到了损害,严重影响了正常生活,才选择前往医疗或养老机构进行治疗康复;而真实需要而自身无法认识到的医疗和护理需求,往往是长期处于危险因素中,发病慢、病程长、危害大,最后导致部分生理机能丧失,发展成为上一层次的“需求”。目前我国大部分老年人利用的医疗和养老资源都只是自身可认识的,大部分真实需要而无法被认识的需求没有被充分利用。特别是文化程度较低的老年人,将自己的健康寄希望于运气或信仰等因素,对自身健康的评估与真实的健康状况的认识存在差异,导致老年生命质量下降,家庭经济负担增加,社会医疗和养老费用上涨。
在子女照顾方面,随着“4-2-1”的家庭养老模式成为主流,子女的经济和精神压力越来越大[4]。“4-2-1”家庭由4名老人,2名子女和1名儿童组成。中国传统的养老观念即家庭养老,因此在这种家庭结构中2名子女要负责赡养4名老人和抚养1名儿童。由于其照顾能力有限,因此子女在物质、精神上都无法给予老人很好的照顾。随着社会的发展,传统养老观念正在转变[5],子女在精力有限的前提下为了使老年人获得更好的生活质量,开始寻求新的养老模式,商业化、高质量的养老模式成为养老新的选择。
3.2 第二层对第一层的影响分析
养老医疗支出能力是老年人能否充分利用养老资源和医疗资源的基础。支出能力与其利用资源的数量和质量呈正比[6],因此优质的医疗和养老资源正在向有较强支付能力的老年人倾斜。另外,自身支出能力强的老年人对疾病的认识度和对自身健康的关注度较高[7],在日常生活中能很好的识别治病危险因素并采取一定的防护措施,而且在疾病发生的早期能够及时认识到自身健康问题并尽快就医,真正实现对自身疾病的三级预防。同时,老年人自身支出能力强,可以在很大程度上减轻子女的经济压力。






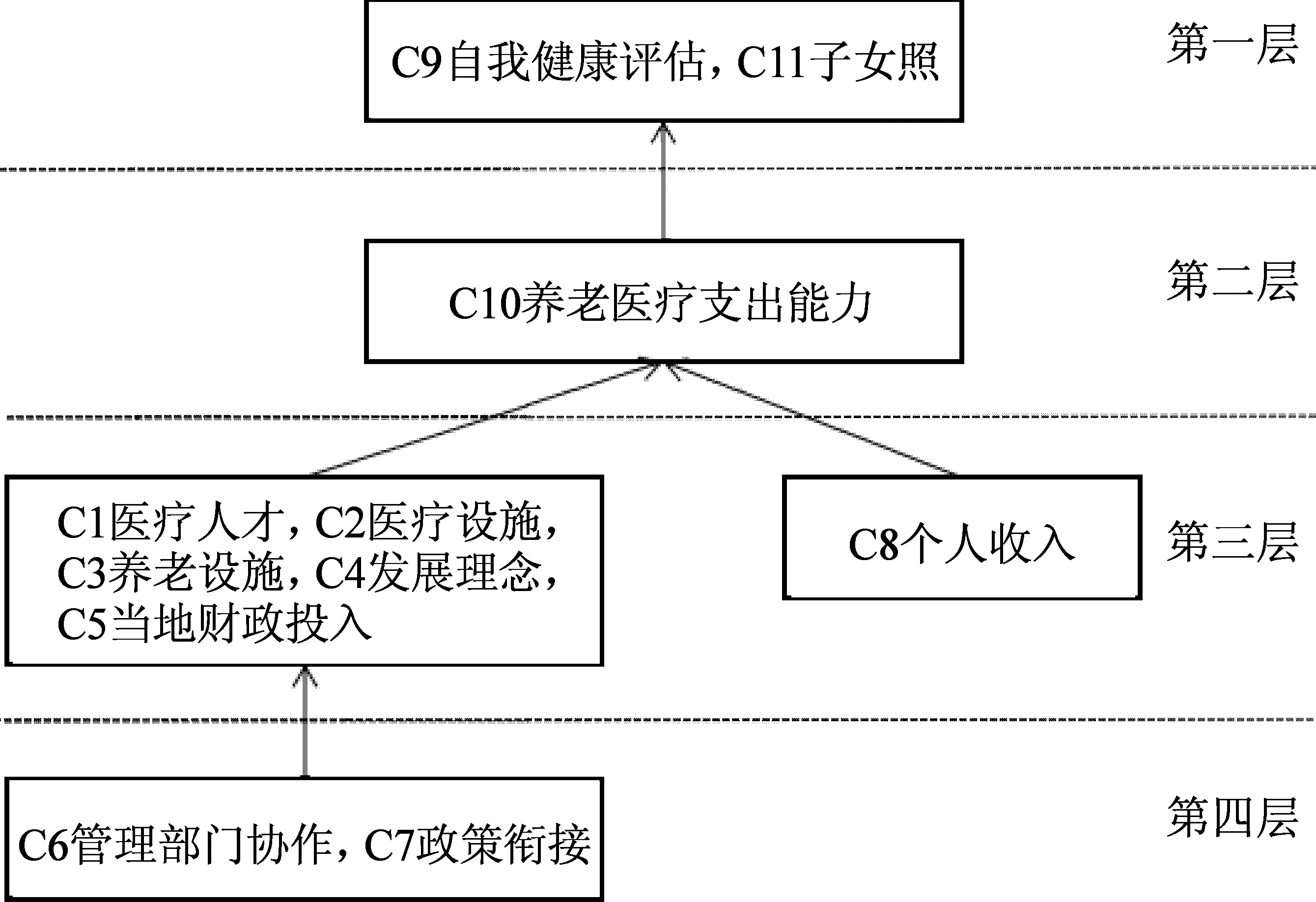
图1医养融合养老模式影响因素层级递阶图
3.3 第三层对第二层的影响分析
当地财政对医疗和养老的投入、当地医疗资源和养老资源的配置情况、老年人自身的收入会影响老年人的医疗养老支出能力[8]。在政府财政投入充足、医疗资源和养老资源配置比较充分的前提下,供需关系相对于其它地区要更加合理和公平,老年人对医疗和养老资源的可及性会更高。在这种情况下政府部门也会更多的考虑到弱势群体对医疗和养老资源的需要,在一定程度上照顾到大部分的老年人,从而为老年人提供更加合理优质的养老医疗资源。
一项由美国史丹佛大学、哈佛大学、MIT、麦肯锡公司与财政部开展的收入与预期寿命关系研究结果显示,年龄为40岁,经济状况良好的人,预期寿命为87岁;相同年龄,经济状况不好的人,预期寿命为72岁[9];因此,个人支出能力会影响人们对养老和医疗的投入情况,进而影响个人生命健康。
3.4 第四层对第三层的影响分析
国家在医疗资源和养老资源的融合层面都出台了较多的政策,但是医疗资源和养老资源没有出现实质性的融合,主要是医疗和养老机构的管理部门不统一[10]。医疗和养老分别属于卫计委和民政厅管理,医保部门又属人社厅管理,加上社会保障制度层面对养老机构的支出不到位,故“医疗资源”辐射到“养老机构”没有实质性进展[11]。医疗、养老、保障权责界限不清,部门之间的冲突日益显现,医养融合养老模式受限于部门工作难以协调、政策难以衔接,导致医养融合养老模式缓滞发展[12]。
4 促进医养融合养老模式发展的建议
首先,提高老年人及家庭成员对医养融合养老模式的认知,制定专门的宣传手册,通过社区、广播电视等宣传医养融合知识,由卫生和养老行政部门组织,积极动员在各企事业单位开展专项宣传活动,促进我国养老模式由传统的家庭养老向新型养老模式转变;其次,政府应该发挥主导作用,加大医疗和养老资源投入,扩大医疗和养老资源总量,为医疗和养老融合提供基础条件;第三,在政府层面成立医养融合专项领导组,由主管领导任组长,明确划分医疗、养老、社会保障三方管理权限和职责,制定三方协作机制,做好政策对接,为医养融合提供制度保障;最后,社会保障部门应根据当地实际情况将养老纳入到医保报销范围并制定具体的医养融合模式报销制度,促进医养融合模式的快速发展。
[1]李丽珠,郝伟平,袁国萍.“医养融合”老年护理改革的实践与发展[J].中国护理管理,2014,14(6):656-658.
[2]董恩宏,鲍 勇,刘 威.“医养融合”背景下社区医疗机构与养老机构联动模式研究综述[J].中国卫生事业管理,2016,33(10):731-732,742.
[3]邓 敏,杨 莉,陈 娜.医养结合下老年人医疗消费行为影响因素分析—以南京市为例[J].中国卫生政策研究,2017,10(1):52-57.
[4]肖 霖,孙 玫,王庆妍,等.中国失独家庭面临的困境及应对策略[J].中国老年学杂志,2016,36(3):742-744.
[5]朱 蓓,钱香玲,胡 斌.徐州市老年人养老方式选择及影响因素研究[J].中国卫生事业管理,2017,34(1):72-75.
[6]张晓杰.医养结合养老创新的逻辑、瓶颈与政策选择[J].西北人口,2016,37(1):105-111.
[7]陈美容,高红霞,吴善玉.养老机构老年人健商现况及影响因素分析[J].现代预防医学,2017,(3):495-498.
[8]李 娟,杨瑞贞,赵飞燕,等.不同医疗服务模式养老机构医疗服务利用不足原因分析[J].中国预防医学杂志,2017,(2):101-104.
[9]CHETTY R,STEPNER M,ABRAHAM S.The Association Between Income and Life Expectancy in the United States,2001-2014[J].Jama,2016,(16):1750.
[10]邓 诺,卢建华,周业勤.医养结合养老模式探索[J].中国老年学杂志,2017,37(7):1805-1807.
[11]杨 哲.“医养融合”养老服务:概念内涵、掣肘因素及推动路径[J].现代经济探讨,2016,(10):25-29.
[12]佘瑞芳,谢 宇,刘泽文,等.我国医养结合服务发展现状分析与政策建议[J].中国医院管理,2016,36(7):7-9,66.

