吞咽荧光透视造影检查对帕金森病吞咽障碍的诊断及临床意义
,
帕金森病(Parkinson’s disease,PD)是一种发病率仅次于阿尔兹海默病的中老年神经多系统退行性疾病[1-3]。相关临床流行病学调查结果显示,年龄大于55岁者PD 患病率为1.4%,大于75岁者PD患病率达3.4%[4]。我国是世界上老年人口最多的国家,PD患病人数现已达200万,随着老龄化社会的到来,我国PD患病人数急剧增加。PD临床表现主要以运动系统功能障碍为特点,随着疾病的进展,PD病人会出现其他非运动系统症状,如吞咽障碍、焦虑、抑郁、便秘等。吞咽障碍是PD较为常见且后果最严重的非运动系统症状,误吸是吞咽障碍最严重的表现形式,72%~87%的PD病人会出现吞咽障碍[5],其中误吸发生率为15%~56%[6],由误吸引起的吸入性肺炎是PD病人死亡率增加的主要原因[7]。国内PD吞咽障碍的严重性及紧迫性尚未得到广泛关注,一方面是与病人及家属对吞咽障碍的认识和了解有关,另一方面是因为临床上脑卒中常用的洼田饮水试验对PD吞咽障碍及误吸的检出不敏感[8],未能引起临床医生的重视。PD吞咽障碍的误诊及漏诊可能导致治疗的延误,只有在首次肺炎发作后临床医师才会意识到病人可能存在吞咽障碍及误吸[9]。近年来,PD吞咽障碍治疗逐渐受到重视并成为热点,由误吸引起的反复肺部感染给病人、家庭和社会造成极其沉重的经济负担,PD已成为影响我国全民生活质量和健康水平的重大社会问题[10]。如何早期准确发现误吸、探寻PD吞咽障碍的病理生理机制以及进一步分析吞咽障碍的参数指标是亟待解决的难题。因此,明确PD吞咽障碍的表现形式,寻找PD吞咽障碍及误吸的影响因素,对PD病人进行早期干预有着至关重要的作用。
1 资料与方法
1.1 研究对象 选取2015年5月—2016年5月在我院神经内科确诊为PD的住院病人66例,其中男39例,女27例;年龄50岁~81岁;病程0.2年~17.0年。纳入标准:在我院神经内科确诊为PD;能经口进食并理解指令配合完成吞咽荧光透视造影检查(VFSS);病人知情同意。排除标准:头颈部接受过放射疗法或受过严重外伤;既往发生过脑血管病或其他主要脑血管性疾病或其他神经退行性疾病;非经口进食者。
1.2 检查方法 在日本岛津数字胃肠造影机下进行咽部VFSS检查,体位采用右侧位,立位或坐位于踏板上,头部自然直立,专人陪同为病人喂食,分别口服液体(碘海醇)、稀稠物(牛奶)、浓稠物(酸奶)20 mL透视下观察,嘱病人尽可能一次全部咽下食团,吞咽时尽量避免头部及身体的大幅度摆动。透视范围上界观察至软硬腭,下界至食管入口处,向前包括舌骨,向后包括颈椎。动态图像采集速度 7.5 帧/秒。嘱其吞咽对比剂或食团的同时开始采集图像,直至整口对比剂或食团完全通过环咽肌进入食管后采集结束。对比剂或食团进入声门下称为误吸阳性,其中发生呛咳者为显性误吸,未发生呛咳者为隐匿性误吸,最后收集数据,分析参数指标。
所有病人在同一天进行洼田饮水试验(在VFSS检查之前),嘱咐病人一次性吞下30 mL的温水,观察有无呛咳反应,发生呛咳者为误吸阳性,未发生呛咳者则认为吞咽功能正常,所有检查均在“开期”(服药后1.5 h~2.0 h)进行检查。全部病人均由同一名经验丰富的神经内科主治医师进行Hoehn-Yahr(H&Y)分级判定,由同一名经验丰富的影像科主任医师完成吞咽造影检查及图像采集,然后在工作站上将病人VFSS 吞咽全过程慢速、逐帧回放,观察对比剂及食团在咽期的运行情况,评价PD病人的吞咽功能。通过VFSS结果将病人进行分组,按是否存在吞咽障碍分为吞咽障碍组和非吞咽障碍组,吞咽障碍组又以是否发生误吸分为误吸组和非误吸组,

2 结 果
2.1 洼田饮水试验结果、VFSS结果及H&Y分级情况 洼田饮水试验结果:66例PD病人出现呛咳8例,未出现呛咳58例。VFSS结果:66例PD病人,43例病人出现异常征象,其中有40例同时出现了两者及以上的吞咽障碍形式,会厌谿滞留33例,梨状窝滞留19例,喉上抬异常23例,环咽肌开放异常2例,咽通过时间延长4例,重复吞咽29例,误吸23例。H&Y分级情况:66例PD病人,Ⅰ级10例,Ⅱ级13例,Ⅲ级18例,Ⅳ级15例,Ⅴ级10例。详见表1。
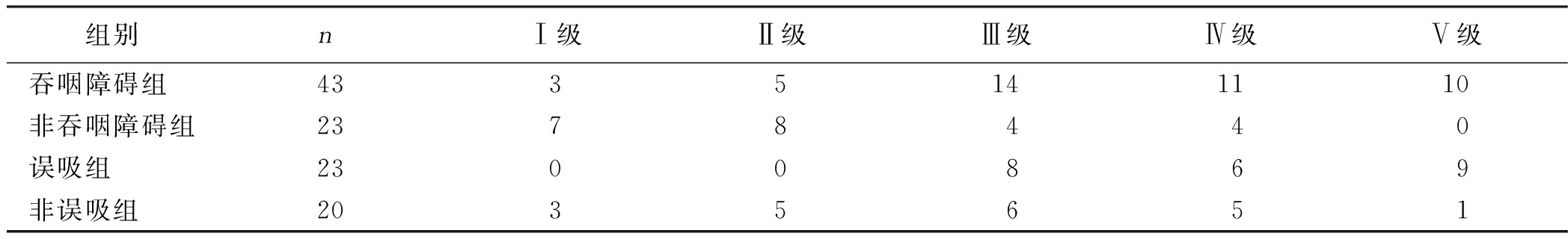
表1 66例PD病人的H&Y分级情况 例
2.2 年龄、性别、病程及H&Y分级对PD病人吞咽障碍和误吸的影响 在年龄、性别及病程方面,吞咽障碍组与非吞咽障碍组、误吸组与非误吸组比较,差异无统计学意义(P>0.05);在H&Y分级方面,吞咽障碍组与非吞咽障碍组、误吸组与非误吸组比较,差异有统计学意义(P<0.01),吞咽障碍组与误吸组的H&Y分级比非吞咽障碍组与非误吸组病人的分级高,提示病情更加严重。详见表2、表3。

表2 吞咽障碍组和非吞咽障碍组H&Y分级、年龄、性别及病程比较(±s)

表3 误吸组和未误吸组H&Y分级、年龄、性别及病程比较(±s)
2.3 洼田饮水试验与VFSS两种方法PD吞咽障碍及误吸检出率比较 66例PD病人中,洼田饮水试验阳性8例(12.1%),阴性58例(87.9%)。在VFSS下,发生吞咽障碍43例(65.2%),出现误吸23例(34.8%),其中隐匿性误吸15例(22.7%)。洼田饮水试验和VFSS对PD吞咽障碍的检出率分别是12.1%、65.2%,差异有统计学意义(P<0.05);洼田饮水试验和VFSS对PD误吸的检出率分别是34.8%(8/23)、100.0%(23/23),差异有统计学意义(P<0.05)。详见表4、表5。
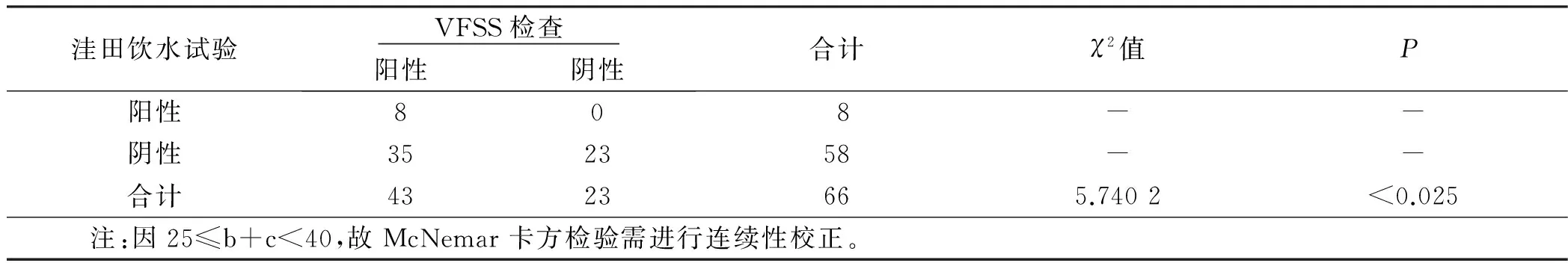
表4 洼田饮水试验与VFSS吞咽障碍检出结果 例

表5 洼田饮水试验与VFSS误吸检出结果 例
3 讨 论
3.1 PD存在多种吞咽障碍形式 吞咽障碍是因为参与吞咽运动的下颌、双唇、舌、软腭、咽喉及食道等器官结构和(或)功能受损,引起的食物不能安全有效地从口腔运送到胃内取得足够营养和水分的进食困难[11]。有Meta分析指出,口咽期吞咽障碍至少在1/3的PD病人中普遍存在,进行客观的吞咽功能评估时,早期阶段PD病人口咽期吞咽障碍发生率高达82%,而将近95%的中晚期PD病人会出现吞咽障碍[5,11-14]。咽期吞咽障碍是整个吞咽过程中发生误吸的关键阶段,通常临床评估采用的吞咽功能评估量表只是对吞咽障碍及误吸的有无做初步筛查,而对吞咽障碍的环节及程度的评估不准确[15]。本研究采用客观的检查手段发现PD病人在咽期存在吞咽障碍,表现形式有会厌谿及梨状窝的滞留、喉上抬异常、环咽肌功能异常、咽通过时间延长,分次吞咽和误吸,其中以会厌谿的滞留、喉上抬异常及分次吞咽出现率较高。PD的主要发病机制是脑内多巴胺的浓度下降,影响病人的运动功能,会厌谿的滞留是因为舌根力量减弱导致舌根与会厌之间的挤压不足造成;梨状窝的滞留与咽缩肌收缩力量减弱有关;喉上抬异常可能与PD累及喉上神经内支使声门裂以上的喉黏膜感觉丧失有关[16];重复吞咽的发生可能与口腔相关肌肉群的力量减弱有关。本研究结果与Argolo等[17]认为的会厌谿及梨状窝的滞留、环咽肌功能障碍及重复吞咽是PD 吞咽障碍的三大形式有所不同。
3.2 年龄、性别、病程及H&Y分级对PD吞咽障碍及误吸的影响 本研究发现PD病人的H&Y分级与吞咽障碍及误吸的发生有一定关联,H&Y分级在Ⅲ级及以上,随分级的增加PD发生误吸的风险就越高。国外有研究显示,年龄、性别及病程与PD吞咽障碍有关[18];国内有学者指出,年龄大、H&Y分级高是PD吞咽障碍发生的危险因素,而在性别以及病程方面差异无统计学意义[19-20]。本研究结果显示只有H&Y分级对吞咽障碍及误吸的发生有影响,而在病程、年龄与性别方面差异无统计学意义(P>0.05),这可能与病例来源有关,本研究病人均来自住院病人,会造成选择性偏差,在病程、年龄与性别比例方面,均有可能与PD病人的总体有所不同。但本研究结果可以提示临床医生H&Y分级Ⅲ级及以上的PD病人很有可能存在误吸的危险,应该采用VFSS评估PD病人的吞咽功能。
3.3 PD病人存在隐匿性误吸 本研究对66例病人同时进行洼田饮水试验和VFSS,发现洼田饮水试验和VFSS两种方法对PD误吸的检出率不同,VFSS对误吸的检出率明显高于洼田饮水试验,提示PD存在隐匿性误吸,这是造成上述两种方法对误吸检出率不同的原因。隐匿性误吸难以通过临床评估和洼田饮水试验发现,易被病人、家属和医护人员忽视。有研究指出,洼田饮水试验只对显性误吸的检出敏感,由于咳嗽反射的消失,其对误吸有20 %~40 %的漏诊率[21]。本研究结果显示,误吸的发生率为34.8%,其中隐匿性误吸发生率为22.7%,这与Pfeiffer[6]的研究结果(PD中误吸的发生率为15%~56%、隐匿性误吸的发生率为15%~33%)相符。PD病人存在隐匿性误吸,临床上应引起高度重视,对于中晚期的PD病人,特别是曾经发生过肺炎或现患有肺炎的病人,应采用VFSS评估其吞咽功能,尽早、及时地对存在吞咽障碍及误吸的PD病人采取干预措施,这对预防吸入性肺炎的发生、延长生存时间及降低死亡率具有重要意义。
PD病人咽期存在多种吞咽障碍表现形式,以会厌溪滞留、喉上抬异常及重复吞咽发生率较高,中晚期会出现隐匿性误吸,PD的H&Y分级与吞咽障碍及误吸的发生有关联,H&Y分级越高,PD病人出现吞咽障碍及误吸的可能性越高,而病程、性别及年龄与吞咽障碍及误吸的发生没有确切关联,PD病人均有可能在疾病进程的任一阶段、任一年龄段出现吞咽障碍。客观的检查手段既能评估PD病人的吞咽功能,又可以发现隐匿性误吸,对预防吸入性肺炎、延长生存时间及降低死亡率至关重要。
参考文献:
[1] Schrag A,Ben-Shlomo Y,Quinn NP.Cross sectional prevalence survey of idiopathic risk in Parkinson's disease and Parkinsonism in London[J].BMJ,2000,321(7252):21-22.
[2] de Rijk MC,Breteler MM,Graveland GA,et al.Prevalence of Parkinson's disease in the elderly:the Rotterdam Study[J].Neurology,1995,45(12):2143-2146.
[3] Linazasoro G.A global view of Parkinson's disease pathogenesis:implications for natural history and neuroprotection[J].Parkinsonism Relat Disord,2009,15(6):401-405.
[4] de Rijk MC,Launer LJ,Berger K,et al.Prevalence of Parkinson's disease in Europe: a collaborative study of population-based cohorts[J].Neurology,2000,54(11):S21-S23.
[5] Kalf JG,de Swart BJM,Bloem BR,et al.Prevalence of oropharyngeal dysphagia in Parkinson's disease:a meta-analysis[J].Parkinsonism Relat Disord,2012,18(4):311-315.
[6] Pfeiffer RF.Gastrointestinal dysfunction in Parkinson's disease[J].Lancet Neurology,2003,2:107-116.
[7] Suttrup I,Warnecke T.Dysphagia in Parkinson's disease[J].Dysphagia,2016,31(1):24-32.
[8] Lam K,Lam FK,Lau KK,et al.Simple clinical tests may predict severe oropharyngeal dysphagia in Parkinson's disease[J].Mov Disord,2007,22(5):640-644.
[9] Manor Y,Giladi N,Cohen A,et al.Validation of a swallowing disturbance questionnaire for detecting dysphagia in patients with Parkinson's disease[J].Movement Disorders,2010,22(13):1917-1921.
[10] 张丽娟,邵海涛,王跃秀,等.帕金森病研究进展[J].生命科学,2014,26(6):560-570.
[11] 窦祖林.吞咽障碍评估与治疗[M].北京:人民卫生出版社,2009:148-185.
[12] Ertekin C,Tarlaci S,Aydogdu I,et al.Electrophysiological evaluation of pharyngeal phase of swallowing in patients with Parkinson's disease[J].Mov Disord,2002,17:942-949.
[13] Nagaya M,Teruhiko K,Yamada T,et al.Videofluorographic study of swallowing in Parkinson's disease[J].Dysphagia,1998,13:95-100.
[14] Wintzen AR,Badrising UA,Roos RA,et al.Influence of bolus volume on hyoid movements in normal individuals and patients with Parkinson's disease[J].Can J Neurol Sci,1994,21:57-59.
[15] Palmer JB,Drennan JC,Baba M.Evaluation and treatment of swallowing impairments[J].American Family Physician,2000,61(8):2453-2462.
[16] Mu L,Sobotka S,Chen J,et al.Parkinson disease affects peripheral sensory nerves in the pharynx[J].J Neuropathol Exp Neurol,2013,72(7):614-623.
[17] Argolo N,Sampaio M,Pinho P,et al.Videofluoroscopic predictors of penetration-aspiration in Parkinson's disease patients[J].Dysphagia,2015,30(6):751-758.
[18] Logemann JA.Evaluation and treatment of swallowing disorders[M].San Diego,CA:College-Hill Press,1983:1-5.
[19] 杨柳,牛小媛.中文版吞咽障碍问卷用于PD患者的评价[M].太原:山西医科大学,2016:1-5.
[20] 丁雪萍,罗巍,帕金森病患者吞咽困难发生率及危险因素研究[D].杭州:浙江大学,2016.
[21] 李玉龙,段芳龄,马军.吞咽困难(Dysphagia)[J].胃肠病学和肝病学杂志,2005(2):160-163.

