大子宫肌瘤剥除术三种术式的临床比较
章靖一,凌 静,谭 洁,张晨霞,吴群英
(江阴市人民医院妇科,江苏 江阴 214400)
随着腹腔镜技术在妇科领域的发展,腹腔镜下子宫肌瘤剥除术已成为妇科较常见的手术方式,但既往对于肌瘤体积较大的单发性子宫肌瘤(直径≥8cm),常因术中视野暴露困难、术中出血多而采用开腹手术[1]。近年来,随着腹腔镜操作器械的改进,腹腔镜手术医师手术技巧、手术经验等的提高,腹腔镜下大子宫肌瘤剥除术在临床上越来越普遍[2-3]。本研究收集了江阴市人民医院妇科自2012年8月至2016年5月行150例大子宫肌瘤剥除术的临床资料,现报告如下。
1资料与方法
1.1一般资料
收集2012年8月至2016年5月在江阴市人民医院妇科行150例大子宫肌瘤剥除术的临床资料,年龄25~55岁,平均(42.01±6.19)岁,肌瘤大小均为单个直径≥8cm肌瘤,根据手术方式的不同随机分为3组,其中55例为开腹手术为A组,50例行腹腔镜下常规大子宫肌瘤剥除为B组,45例行腹腔镜下改良大子宫肌瘤剥除为C组,所有患者均有子宫肌瘤剥除指征,术前常规行妇科检查、B超检查及宫颈液基细胞学检查,若有月经量过多、异常子宫出血等情况均行诊断性刮宫术排除子宫内膜恶性病变。3组患者在年龄、手术史、肌瘤大小等方面比较,差异均无明显统计学意义(均P>0.05),见表1。

表 1 3组病例一般情况比较
1.2手术方法
1.2.1开腹行大子宫肌瘤剥除术
所有患者取平卧位,采用腰硬联合麻醉,留置尿管,按传统子宫肌瘤剥除术方法剥除子宫肌瘤[4]。
1.2.2腹腔镜下常规大子宫肌瘤剥除术
所有患者取膀胱截石位,采用全身麻醉,留置尿管,置入腹腔镜,建立CO2气腹,气腹压力维持在14mmHg,第1穿刺孔取脐窝上缘,其余3个穿刺孔分别位于右下腹、左中腹、左下腹,置入手术器械。患者取头低足高位,置入腹腔镜镜头观察盆腹腔情况,观察肌瘤位置、大小、形态等。于子宫肌瘤、子宫肌层交汇处注射稀释的垂体后叶素或者缩宫素,在肌瘤突出处用单极电钩切开子宫浆肌层至子宫肌瘤组织,用肌瘤提拉钩向外牵拉肌瘤组织,钝性分离肌瘤,电凝止血,1号可吸收线连续缝合瘤腔,用肌瘤粉碎器将肌瘤粉碎后取出送病理检查。
1.2.3腹腔镜下改良大子宫肌瘤剥除术
在常规腹腔镜下大子宫肌瘤剥除术基础上进行改良,具体如下:①手术时第一个穿刺孔选择脐上1~3cm,以便手术空间、手术视野的暴露;②根据不同的肌瘤位置选择不同的手术切口,若为子宫前壁或后壁肌壁间肌瘤,选择靠近宫底部纵切口,若为子宫侧壁肌壁间肌瘤,选择靠近宫底侧斜形切口以便于缝合切口;③在剥离子宫肌瘤瘤体时,因肌瘤瘤体较大、容易出血影响手术视野,手术时用肌瘤粉碎器边旋切肌瘤瘤体边剥离剩余瘤体;④若术中出血较多时,可用双极电凝电凝止血,对于穿透内膜的肌瘤,完整剥除后先行内膜缝合,再缝合子宫浆肌层,肌瘤瘤腔深的内层先用1号可吸收线行“8”字缝合关闭瘤腔,再用1号可吸收线连续缝合子宫深肌层以及浆肌层。
1.3统计学方法

2结果
2.1各组患者手术时间、术中出血量及中转开腹率等比较
3组患者的手术时间、术中出血量比较有显著性差异(F值分别为123.17、66.61,均P<0.05),3组中转开腹率比较无显著性差异(P>0.05),B组患者的手术时间、术中出血量显著高于A组(t值分别为22.06、7.61,均P<0.05)和C组患者(t值分别为11.10、2.57,均P<0.05),见表2。

表2 各组患者手术时间、术中出血量及中转开腹率比较
注:*P值通过Fisher精确概率法统计。
2.2各组患者术后镇痛用药率、肛门排气时间及住院时间等比较
3组患者术后镇痛用药率有显著性差异(P<0.05),进一步两组间比较显示B组和C组患者术后镇痛用药率均显著低于A组患者(χ2值分别为11.46、15.52,均P<0.05),B组和C组患者之间比较无显著性差异(χ2=0.45,P>0.05)。3组患者肛门排气时间及住院时间比较有显著性差异(均P<0.05),B组和C组患者上述两指标均显著低于A组患者(t值分别为-12.30、-15.79,均P<0.05),B组和C组患者之间比较均无显著性差异(t值分别为1.02、1.08,均P>0.05),见表 3。
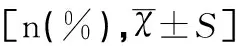
表3 各组患者术后镇痛用药率、肛门排气时间及住院时间比较
2.3各组患者术后并发症及满意率比较
3组患者术后病率、肠粘连和肠梗阻发生率(Fisher精确概率法统计)、术后满意率比较均有显著性差异(均P<0.05),B组和C组患者术后病率、肠粘连和肠梗阻发生率、术后满意率均显著低于A组患者(χ2值分别为5.20、4.42、5.26、5.07、5.21,均P<0.05),而B组及C组之间比较均无显著性差异(χ2值分别为0.34、0.64,均P>0.05)。3组患者子宫切除率、子宫血肿发生率、切口愈合不良发生率、皮下气肿发生率、输尿管和膀胱及肠道损伤发生率等方面比较均无统计学差异(均P>0.05),见表 4。

表4 各组患者术后并发症比较[n(%)]
注:*P值通过Fisher精确概率法统计。
2.4各组患者术后两年复发率及术后再生育能力比较
3组术后两年复发率比较;A组55例患者中,有9例复发,复发率16.36%,B组48例(2例患者子宫已切除)患者中,有7例复发,复发率14.58%,C组45例患者中,有7例复发,复发率15.56%,3组患者术后两年复发率比较,无明显统计学差异(P>0.05);3组术后再生育能力比较:A组有生育要求的35例患者中,25例妊娠,妊娠率71.43%,B组有生育要求的38例患者中,26例妊娠,妊娠率68.42%,C组有生育要求的33例患者中,24例妊娠,妊娠率72.73%,3组妊娠率比较无统计学差异(P>0.05),3组妊娠期无1例患者发生子宫破裂,见表 5。

表 5 各组患者术后两年复发率及术后再生育能力比较 [%,n/N]
3讨论
3.1腹腔镜下大子宫肌瘤剥除术的优点及手术难度
既往观点认为,子宫肌瘤直径≥8cm,肌瘤数目多,子宫大小≥12孕周等被认为腹腔镜手术的相对禁忌症[5],随着腹腔镜器械的更新、妇科医师腹腔镜操作水平的提高,腹腔镜手术适应症在不断拓宽,对于子宫肌瘤的大小、数目不再有严格控制。众所周知,与开腹相比,腹腔镜手术具有创伤小、术后恢复快、并发症少等优点,本研究显示:与A组开腹手术相比,B组、C组腹腔镜手术术后镇痛用药率、手术肛门排气时间、住院时间、术后病率、肠粘连、肠梗阻发生率均明显降低,患者满意度明显增高,差异比较均有统计学意义(均P<0.05)。但是,由于子宫血供较丰富,腹腔镜下大子宫肌瘤剥除时手术创面大、术中出血多,尤其是腹腔镜手术分层缝合瘤腔、缝合打结等手术步骤增多、手术熟练程度不如开腹手术等有关[6],本研究显示:与开腹手术相比,腹腔镜手术组手术时间、术中出血量明显增多,差异比较均有统计学意义(均P<0.05),并且B组有2例患者由于术中出血量多、出血量大而行全子宫切除术。所以,在腹腔镜下行大子宫肌瘤剥除术,如何尽量减少术中出血量、减少手术时间、有效缝合瘤腔是手术成功的关键。
3.2腹腔镜下改良大子宫肌瘤剥除术的手术技巧及手术效果
近年来,本单位针对大子宫肌瘤遮挡手术视野、手术创面大、术中出血多以及子宫切口不易缝合到位等情况进行了改良,取得了良好的手术效果,具体如下:①针对大子宫肌瘤手术空间小进行改良,手术时第一穿刺孔上移1~3cm,以利于手术空间暴露。②针对大肌瘤剥除后子宫创面大、缝合困难、出血多对子宫切口进行改良,若为子宫前壁或后壁肌壁间肌瘤,选择靠近宫底部纵切口,若为子宫侧壁肌壁间肌瘤,选择靠近宫底侧斜形切口以便于缝合切口。③在大肌瘤剥除过程中,因子宫肌瘤瘤体较大,术中出血多,在瘤体剥除一部分即开始旋切,一方面压迫子宫切口,同时减少切口缝合前血管开放时间,减少术中出血。另一方面边剥离变切除有利于缩小瘤体,增大操作空间,有利于手术操作,并且未剥离瘤体在旋切肌瘤过程中可以固定瘤体,减少取瘤时间,减少手术时间。④在缝合过程中,若出血多用双极电凝止血后再缝合,对于穿透内膜肌瘤,先缝合内膜,再缝合浆肌层,若瘤腔较深,予“8”字缝合关闭瘤腔,注意不要留死腔,可以减少子宫切口血肿的形成。所以,本研究中腹腔镜下改良大子宫肌瘤剥除术视野更清晰,操作更简便,术中出血减少利于手术缝合,与B组腹腔镜下常规大子宫肌瘤剥除术相比,C组手术时间、术中出血量明显减少,差异比较均具有统计学意义(均P<0.05),而中转开腹率、子宫切除率、子宫血肿发生率、输尿管、膀胱及肠道损伤发生率亦有减少,但差异比较均无明显统计学意义(均P>0.05),尚需扩大样本量进一步研究。
3.3腹腔镜下大子宫肌瘤剥除术中注意事项及术后随访情况
腹腔镜下大子宫肌瘤剥除由于手术创面大、镜下缝合困难而增加出血的风险,本研究中腹腔镜下常规大子宫肌瘤剥除术组有5例出现子宫血肿,予止血促宫缩等对症处理后好转。腹腔镜下常规大子宫肌瘤剥除术组术中出血量多,止血困难,与患者家属沟通后行全子宫切除术。3组患者术后两年复发率以及再生育能力比较,均无明显统计学差异(均P>0.05),并且3组患者妊娠期间均子宫破裂发生,预后良好。
总之,与腹腔镜下常规大子宫肌瘤剥除术相比,腹腔镜下改良大子宫肌瘤剥除术具有手术时间缩短、术中出血量减少,并发症少,并且比开腹术后恢复快,住院时间短,术后病率低,患者满意度高,值得临床推广应用。

