妊娠期糖尿病的发病危险因素分析及护理对策探讨
梁培兰
广东省中山市黄圃人民医院产科,广东中山 528429
妊娠期糖尿病(GDM)导致的不良孕产妇临床结局的发生率逐渐上升[1],特别是在合并有妊娠中晚期其他并发症的人群中,GDM导致的早产、胎膜早破或者产褥期感染等的发生率均可显著上升[2]。临床上一般认为具有2型糖尿病家族史的患者,其体内胰岛素储备代偿功能可能存在一定的缺陷,同时妊娠期胰岛素抵抗的发生进一步增加了血糖的波动程度[3-4];在合并有高血脂症或者高血压的人群中,由于氧化应激的损伤,胰岛B细胞功能可能存在一定程度的损伤[5]。为了进一步揭示GDM发生的影响因素和护理对策,改善围产期母婴妊娠结局,本研究选取2016年1月~2017年12月于我院妇产科GDM患者及正常待产孕产妇,分析了不同因素对于GDM发生的影响和相应的护理措施,现报道如下。
1 资料与方法
1.1 一般资料
回顾性收集分析探讨我院妇产科住院治疗的相关100例GDM患者及100例正常待产孕产妇,病例收集时间为2016年1月~2017年12月,其中GDM组,年龄23~39岁,平均(29.4±3.7)岁,孕周36~39周,平均(36.6±1.2)周;正常待产组(对照组),年龄24~38岁,平均(28.9±4.1)岁,孕周37~39周,平均(37.6±1.6)周,两组孕产妇在年龄范围、孕周等一般性临床资料方面比较差异无统计学意义(P>0.05),具有可比性。
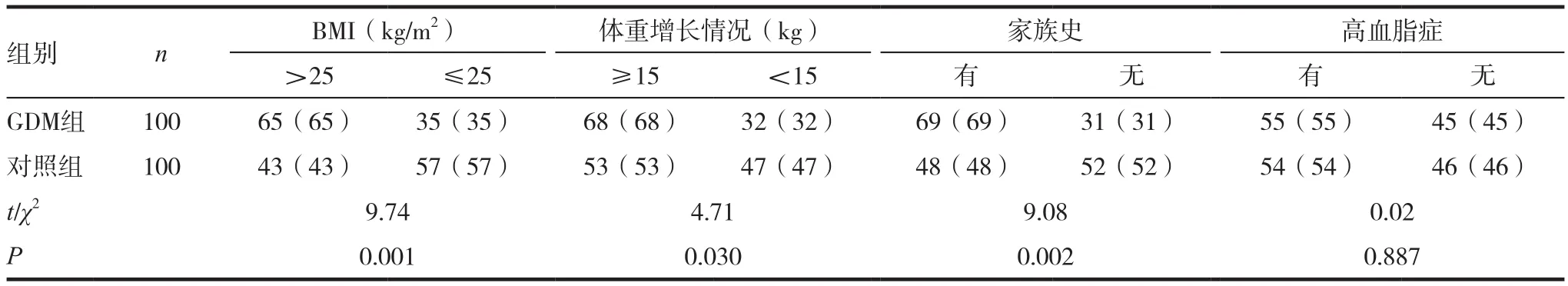
表1 影响到GDM发生的临床资料比较分析
1.2 纳入排除标准
纳入标准:(1)于我院门诊正常产检提示GDM的患者;(2)入院时孕周36~40周;(3)单胎顺产孕产妇;(4)获得了医院伦理学的批准,并获得了家属的知情同意。排除标准:(1)合并有不同程度的高血压;(2)孕前期即合并有基础性的糖尿病;(3)合并有代谢性或者免疫系统疾病:(4)早产、胎膜早破;(5)试管婴儿或者其他类型的珍贵儿;(6)随访资料不可靠或者统计学数据缺失。
1.3 血糖及血脂的检测
采用全自动生化法检测血糖,检测仪器为MAGLUMI全自动生化分析仪及其配套试剂。采用免疫发光法检测血脂水平,检测仪器为美国Bio-Bad全自动酶标仪,配套试剂盒购自罗氏检测公司。
1.4 方法
收集两组孕产妇的一般性临床指标,包括年龄、体重指数、孕期体重增长情况、家族性的糖尿病、高血压、高血脂症等,通过单因素分析对比妊娠期糖尿病的发病高危因素。
1.5 观察指标
观察年龄、体重指数、孕期体重增长情况、家族性的糖尿病、高血压、高血脂症。
1.6 统计学方法
本研究数据采用SPSS16.0软件进行,计量资料采用(x±s)表示,采用t检验,计数资料采用百分数表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 影响到GDM发生的一般性临床资料分析
GDM组患者BMI>25的患者达65%(65/100),明显高于正常待产组43%(43/100),差异较为明显(χ2=9.74,P=0.001);GDM 组患者体重增长情况>15kg的患者达68%(68/100),明显高于正常待产组 53%(53/100),差异较为明显(χ2=4.71,P=0.030);GDM组患者合并有糖尿病家族史的患者达69%(69/100),明显高于正常待产组48%(48/100),差异较为明显(χ2=9.08,P=0.002);GDM组合并有高血脂症的患者达55%(55/100),与正常待产组54%(54/100)并无明显差异(χ2=0.02,P=0.887)。
2.2 多因素分析
将术后是否发生GDM作为因变量,上述指标作为自变量进行Logistic回归分析,结果显示体重指数、糖尿病家族史是GDM发生的影响因素,差异有统计学意义(P<0.05)。见表2。
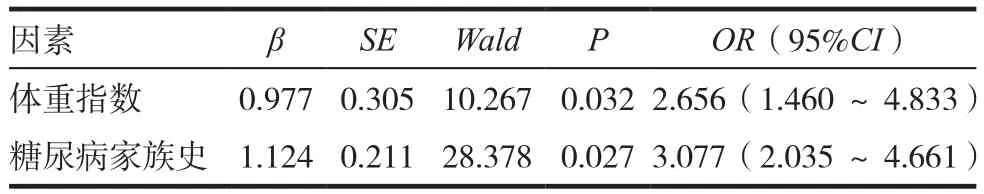
表2 Logistic回归分析
3 讨论
流行病学研究证实,GDM的发生率可达262~483/万孕产妇左右,特别是在肥胖、具有家族史等孕产妇中,GDM的发生风险更高。GDM的发生能够导致围产期母婴不良临床结局的发生,同时能够增加早产、胎儿肺部发育不良或者流产的风险。而通过对于GDM发病的相关高危因素的探讨,能够为揭示GDM的高危人群、提高早期筛查及护理的针对性提供参考。不同的因素均可能促进GDM的发生,增加胰岛素抵抗的风险[6-7],其中体重或者肥胖指数等的改变,能够增加患儿体内脂肪细胞的比例,促进脂肪酸代谢的紊乱,促进氧化应激障碍,增加胰岛B细胞的损伤[8]。孕期体重的变化,特别是孕期每周体重的增加情况,对于评估GDM的发生风险具有重要的价值。孕早期每周体重增加超过1.5kg或者孕32周以后每周体重增加超过0.8kg的孕产妇,应警惕有GDM的发生风险。部分研究者在临床上班报道了孕前体重指数>25的患者,其发生GDM的风险可平均上升20%以上,而发生严重的血糖代谢紊乱的风险也可超过5%以上。如李换慈等[10]研究者发现,在孕期体重每周增加超过限值之后,GDM的发生风险可随着每周体重增长情况而显著的上升。
本研究中可见,在BMI指数较高或者孕期体重增强较多的孕产妇中,GDM的发病风险可显著上升,郭慧洁等[9-10]研究者也认为在BMI大于25的患者中,其发生GDM的风险可平均上升5%以上,同时BMI指数越高、患者短期内的体重增加越为明显,GDM的发病风险越高。临床上在护理过程中应该注重对于下列几个方面的护理[11-13]:(1)增加孕期孕产妇体重监测的频率,在每次孕期产前门诊常规筛查的过程中,应动态监测自身每周体重的增加情况;(2)指导孕产妇合理因素,增加植物蛋白的摄入量和比例,降低脂肪的摄入,并提高优质蛋白质如虾、泥鳅等优质蛋白来源的饮食比例,降低坚果的摄入频率,增加粗纤维、谷类、豆类的摄入。在具有相关家族史的人群中,GDM的发病率更高,这可能与遗传基因的携带有关[14],表观遗传学的改变能够增加多基因遗传病如糖尿病的发生,在护理对策上主要增加孕产妇产检过程中对于75g葡萄糖耐量实验的重视程度,积极检测并控制血糖,指导孕产妇合理限制含糖成分较高的食物的摄入总量[5,15]。特别是对于具有Ⅰ型或者Ⅱ型糖尿病家族史的患者,应积极指导患者孕早期饮食,控制患者的体重增长,在孕24~28周左右行糖耐量检查,对于空腹血糖介于5.0~5.5mmol/L的孕产妇,应积极指导其定期复查空腹血糖,病加强饮食控制和蛋白质的摄入。产后应在产后12周以内进行血糖的复查,已防止GDM病情进展为基础性糖尿病。本研究虽然并未发现高血脂症与GDM的关系,但临床上仍然需要重视对于高血脂症的控制,从而降低肝功能损伤、肝脏胆汁淤积的发生风险,从护理对策上应该注重对于患者自身体育锻炼如慢跑、游泳、瑜伽等的锻炼,合理而安全性的进行锻炼。Logistic回归分析显示,体重指数、糖尿病家族史是GDM发生的影响因素,进一步提示了临床上对于体重指数较高或者具有糖尿病家族史孕产妇进行针对性护理的重要性。
综上所述,BMI、孕期体重增长及糖尿病家族史是影响到GDM发生的主要因素,根据患者的情况应重点进行饮食护理、体育锻炼,降低GDM的发生率。

