新生儿早期气胸42例分析
崔琳
新生儿气胸属于新生儿气漏综合征,发生率约占活产儿的1%~2%[1]。气胸属新生儿急重症,若胸腔内气体短期内增多,处理不及时可危及生命。现将本院2015年2月~2016年1月收治的42例日龄为3 d内新生儿早期气胸进行回顾性分析,总结该病诊治特点。
1 资料与方法
1. 1 一般资料 回顾性分析大连市儿童医院2015年2月~2016年1月心胸外科收治的42例新生儿早期气胸患儿,所有患儿均有呼吸异常表现并经胸片检查确诊,符合气胸诊断标准[1]。日龄 3 h~3 d,其中≤1 d 35 例 (83.3%),>1 d 7 例(16.7%);男 29例 (69.0%),女 13例 (31.0%);胎龄≥37周36 例 (85.7%),<37 周 6 例 (14.3%);顺 产 22 例 (52.4%),剖宫产 20 例 (47.6%);体重≥2.5 kg 39 例 (92.9%),<2.5 kg 3 例(7.1%);Apgar评分≥8分 34例 (81.0%),<8分 8例 (23.5%);羊水Ⅱ~Ⅲ度14例(33.3%);气胸发生于右侧20例(47.6%),左侧 8 例 (19.0%),双侧 6 例 (14.3%),纵隔气肿 8 例 (19.0%)。
1. 2 统计学方法 采用SPSS17.0统计学软件进行统计分析。计数资料以率(%)表示,采用Fisher确切概率法检验。P<0.05表示差异具有统计学意义。
2 结果
2. 1 治疗及转归 42例患儿治愈41例,21例(50%)保守治疗,胸腔闭式引流18例(43%),胸腔穿刺3例(7%),1例因呼吸窘迫综合征(RDS)放弃治疗死亡,其余均痊愈出院,随访6个月无复发。气管插管机械通气3例,经鼻无创辅助通气2 例 ;住院时间≤6 d 31 例 (74%),≥7 d 10 例 (24%)。住院时间≤6 d患儿与住院时间≥7 d患儿的体重、胎龄、治疗方法比较,差异具有统计学意义 (P<0.05)。见表1。考虑早产、低体重为气胸患儿住院时间延长的高危因素。需要外科治疗的气胸患儿,病情更为严重,住院时间延长。
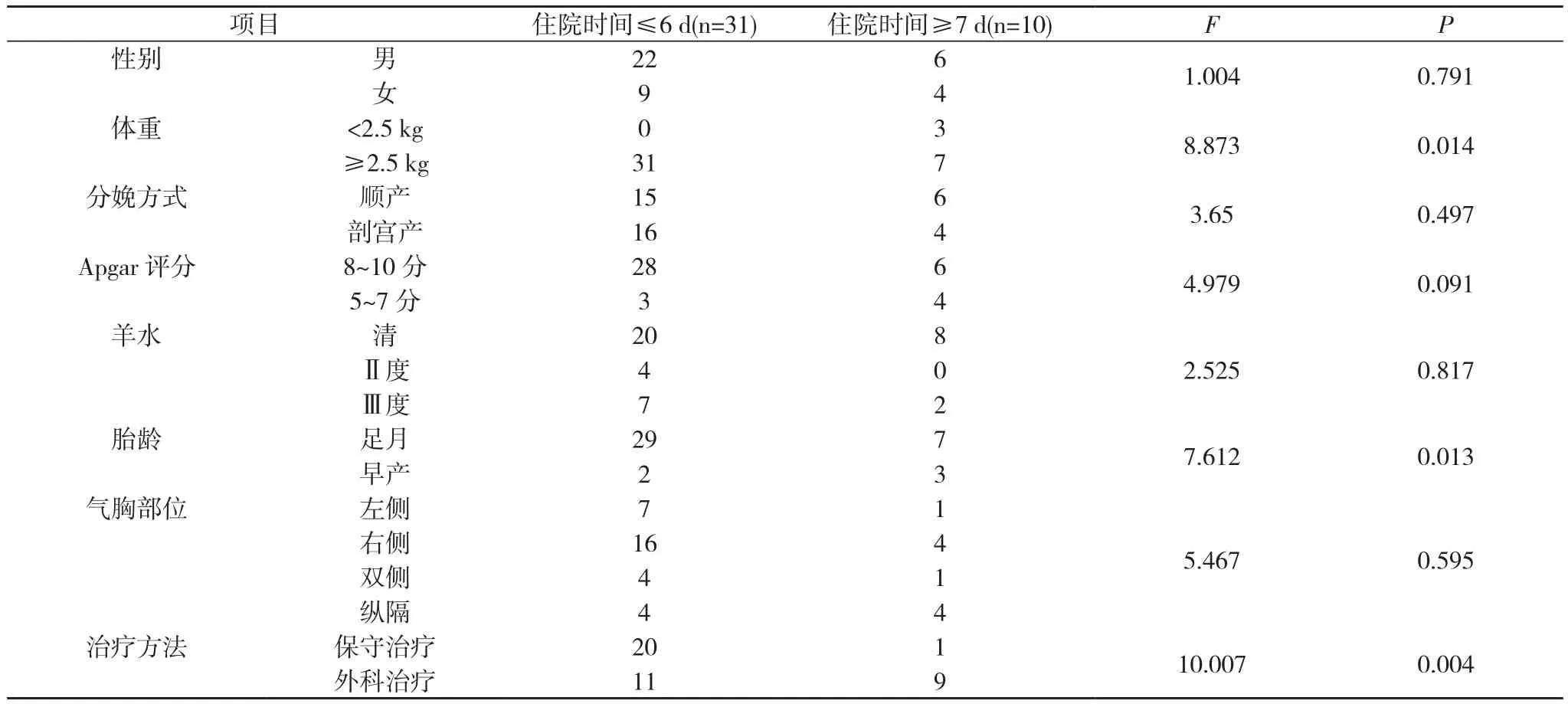
表1 41例患儿一般情况比较(n)
2. 2 早产儿气胸 早产儿 6 例 ,孕周 34~36+2周 ,体重 2.2~2.9 kg,气管插管机械通气2例,无创辅助通气1例。2例无合并症住院3 d出院,坏死性小肠炎合并呼吸窘迫综合征2例,其中1例拒绝应用肺表面活性物质,放弃治疗死亡,其余1例坏死性小肠炎,1例呼吸窘迫综合征,3例平均住院时间18.3 d。
3 讨论
本研究中早期气胸患儿均有呼吸急促表现。文献报道[2]在新生儿呼吸频率突然增加是发现即将出现气胸的可靠参数 ,与此相符。
气胸是由于出生时经肺压过高伴有肺通气不均匀,导致肺泡过度扩张而破裂,气体漏出。病因常见于肺实质性疾病(如呼吸窘迫综合征和胎粪吸入综合征),经肺压异常增高及机械损伤气道[1]。文献报道[3]无原发疾病气胸少见 ,本组病例自发性气胸为主,仅有2例合并吸入性肺炎,2例呼吸窘迫综合症。这与本院为儿童医院,新生儿出生情况完全依赖家长及当地医院提供,病史可能有疏漏之处有关。
近几年国内外报道39周内选择性剖宫产气胸发生率增高[3],本组病例中未见此现象。一篇文献报道[4]在西班牙人口中,没有发现39周以内选择剖宫产新生儿气胸发生率增加。在足月新生儿中,孕周40周以上、剖腹产、产钳分娩、生后即有高级心肺复苏、气胸发病率明显增高。气胸危险因素包括应用表面活性物质和呼吸窘迫综合征,男性足月儿,合并胎粪吸入[5]。本组病例中男性多见,与文献相符。有研究报道[6]新生儿重症监护病房(NICU)中足月和早期早产儿气胸的发病率高。气胸高危因素根据不同胎龄而不同。气胸相关的死亡率和发病率在早期早产儿中明显增高。本组病例中早产儿少,因本病房为心胸外科收治单纯气胸为主,早产气胸多在NICU治疗。本组病例提示早产、低体重是气胸患儿住院时间延长高危因素,气胸患者住院时间延长与合并症有关,而非气胸本身所致。
新生儿气胸保守治疗是应用100%氧气吸入,创造肺泡与漏出气体间的氮梯度,而利于氮气排除[1]。但有文献报道[6]对症状轻微的自发性气胸,应用纯氧治疗无临床意义优势,事实上会导致不必要的氧疗暴露及氧中毒。氧疗应该用于低氧的新生儿,并使用可接受的浓度水平。本组气胸病例早期吸氧治疗,监测经皮氧饱和度,正常[血氧饱和度(SpO2)≥90%]后停吸氧,复查胸片气胸基本吸收。
两组患者治疗方法有显著性差异,主要因为气胸导致肺压缩面积>30%需外科治疗。住院时间短者保守治疗比例高,提示肺压缩面积大与住院时间延长有关。
综上所述,新生儿气胸男性多见,气胸发生部位右侧为主,对于呼吸急促患儿胸片检查可明确气胸诊断。大多数气胸患儿保守治疗可治愈,肺部压缩明显者,可行胸腔穿刺或闭式引流术。足月儿预后好于早产儿。早产儿低体重儿因合并症导致住院时间延长。

