新生儿呼吸窘迫综合征应用高频振荡通气治疗的效果及对患儿氧合指数的影响
洪虹 谢忠丽 廖文娟

【摘要】目的:探討新生儿呼吸窘迫综合征应用高频振荡通气治疗的效果及对患者氧合指数的影响。方法:选取2013年6月-2017年6月本院收治的新生儿呼吸窘迫综合征患者82例。按照随机数字表法将其分为对照组和研究组,各41例。对照组应用高频振荡通气进行治疗,研究组应用高频振荡通气联合一氧化氮吸入并配合西地那非进行治疗。比较两组动脉血气分析指标(PaO2、PA-aDO2、PaO2/FiO2)、心肺功能指标(PAP、LVEF)、脑尿钠肽(BNP)、低氧诱导因子-1α(HIF-1α)、内皮素-1(ET-1)、用氧时间、机械通气时间、住院时间及不良反应情况。结果:研究组PaO2、PaO2/FiO2水平均高于对照组,PA-aDO2水平低于对照组,差异均有统计学意义(P<0.05);研究组LVEF水平高于对照组,PAP水平低于对照组,差异均有统计学意义(P<0.05);研究组BNP、HIF-1α、ET-1水平均低于对照组(P<0.05);研究组用氧时间、机械通气时间、住院时间均短于对照组(P<0.05);两组均未出现任何不良反应。结论:在针对新生儿呼吸窘迫综合征的治疗过程当中,应用高频振荡通气联合一氧化氮吸入并配合西地那非治疗的效果理想,临床上应当进一步推广应用。
【关键词】新生儿呼吸窘迫综合征;高频振荡通气;氧合指数
Effect of High Frequency Oscillatory Ventilation on Neonatal Respiratory Distress Syndrome and Its Influence on Oxygenation Index/HONG Hong,XIE Zhongli,LIAO Wenjuan.//Medical Innovation of China,2019,16(27):0-051
【Abstract】Objective:To explore the effect of high frequency oscillatory ventilation on neonatal respiratory distress syndrome and its influence on oxygenation index.Method:82 cases of neonatal respiratory distress syndrome admitted to our hospital from June 2013 to June 2017 were selected.According to the random number table method,they were divided into control group and study group,41 cases in each group.The control group was treated with high frequency oscillatory ventilation,study group was treated with high frequency oscillatory ventilation combined with nitric oxide inhalation and Sildenafil.The arterial blood gas analysis indexes(PaO2,PA-aDO2,PaO2/FiO2),cardiopulmonary function indexes(PAP,LVEF),brain natriuretic peptide(BNP),hypoxia inducible factor-1α(HIF-1α),endothelin-1(ET-1),oxygen use time,mechanical ventilation time,hospitalization time and adverse reactions between two groups were compared.Result:The levels of PaO2 and PaO2/FiO2 in study group were higher than those of control group,and the levels of PA-aDO2 was lower than that of control group,the differences were statistically significant(P<0.05).The level of LVEF in study group was higher than that of control group,and the level of PAP was lower than that of control group,the differences were statistically significant(P<0.05).The levels of BNP,HIF-1αand ET-1 in study group were lower than those of control group(P<0.05).Oxygen use time,mechanical ventilation time and hospitalization time in study group were shorter than those of control group(P<0.05).There were no adverse reactions in both groups.Conclusion:In the treatment of neonatal respiratory distress syndrome,high frequency oscillatory ventilation combined with inhalation of nitric oxide and Sildenafil are effective,and should be further promoted and applied in clinic.
【Key words】Neonatal respiratory distress syndrome;High frequency oscillatory ventilation;Oxygenation index
First-authors address:First Affiliated Hospital of Gannan Medical University,Ganzhou 341000,China
doi:10.3969/j.issn.1674-4985.2019.27.013
导致患儿出现新生儿呼吸窘迫综合征的主要原因是因为肺表面缺乏活性物质,主要表现为以进行性加重的呼吸困难为主要症状的新生儿重症呼吸系统疾病[1]。我国55家三级甲等医院在2008年曾针对新生儿呼吸衰竭进行过一次回顾性流行病学研究,该研究结果显示,导致新生儿发生呼吸衰竭的首位原因是新生儿呼吸窘迫综合征,占总呼吸衰竭发病率的43.9%[2]。目前临床针对新生儿呼吸窘迫综合征治疗的主要方法有高频振荡通气、肺表面活性物质、一氧化氮吸入、液体通气和体外膜肺氧合技术等,但是这些治疗方法对于危重患儿的治疗效果并不是很理想,所以在实际临床应用中往往需要多种方式联合治疗才会有明显效果[3]。其中应用最多的就是高频振荡通气和一氧化氮吸入,该治疗方法操作简单,治疗费用相对低廉,可以被更多家庭接受,可以在我国新生儿重症监护病房有效开展,此次研究在针对新生儿呼吸窘迫综合征患儿治疗过程中,采用高频振荡通气联合一氧化氮吸入,并配合使用西地那非进行治疗,取得满意成果。现报道如下。
1资料与方法
1.1一般资料选取2013年6月-2017年6月本院收治的新生儿呼吸窘迫综合征患者82例。
(1)纳入标准:患儿均在入院进行机械通气;吸入气中的氧浓度分数(FiO2)≥0.8;患儿平均气道压>15 cm H2O;患儿动脉血氧分压(PaO2)≤50 mm Hg或经皮血氧饱和度(TcSO2)<85%;患儿氧合指数(PaO2/FiO2)>100 mm Hg;肺动脉压力(PAP)>30 mm Hg。(2)排除标准:入院后不足24 h患儿死亡或家属选择放弃治疗;先天膈疝;患儿有染色体病;患儿有先天性心脏病。按照随机数字表法将其分为对照组和研究组,各41例。患儿家属均对于本研究内容知情,并且在同意书上签字;本研究在获得医院伦理委员会批准的前提下开展。
1.2方法
1.2.1对照组采用高频振荡通气治疗,治疗方法:使用呼吸机(西门子Servo-s)对患儿进行辅助通气,初始参数:FiO2为0.8~1.0,平均动脉压(MAP)15~30 cm H2O,吸呼时间比(I/E)33%,振荡频率8~12 Hz,振荡幅度3~6级(△P 30~60 cm H2O),可以看到胸廓有明显振动,然后根据血气分析结果调整呼吸机参数,当MAP≤8 cm H2O、FiO2≤40%,血气分析正常,然后过渡到简写指令通气,在撤机后进行经鼻气道正压通气。
1.2.2研究组在对照组基础上进行一氧化氮吸入并配合西地那非进行治疗,治疗方法:高频振荡通气方法同对照组,然后给予患儿一氧化氮吸入,治疗用一氧化氮由上海复旦大学儿科医院提供。将质量流量控制仪与呼吸机供气管道相连接,一氧化氮起始浓度为10 ppm,当TcSO2≥90%,逐渐下调至FiO2≤50%、MAP<10 cm H2O,血气正常后,每隔24小时将一氧化氮浓度下调1~2 ppm,当FiO2≤40%、MAP<8 cm H2O時,一氧化氮浓度应该在2 ppm以下,当PaO2>60 mm Hg,TcSO2≥90%时,可以停用一氧化氮。若一氧化氮起始浓度为10 ppm,TcSO2在1 h内上升<10%,则将一氧化氮浓度调整至20 ppm,无论是否有效,都不再调整一氧化氮浓度。每6小时为患儿鼻饲枸橼酸西地那非(生产厂家:辉瑞制药有限公司,批准文号:国药准字H20020528),0.5 mg/(kg·次),连续使用5 d。
1.3观察指标两组连续治疗5 d后进行指标观察。(1)比较两组动脉血气分析指标,主要包括PaO2、肺泡动脉氧分压差(PA-aDO2)、PaO2/FiO2,检测方法:取患儿治疗前后动脉血,使用血气分析仪(康立EG-800)进行血气分析;(2)比较两组心肺功能指标,主要包括PAP、左心室射血分数(LVEF),检测方法:超声心动检测PAP,彩色多普勒超声心动图检测LVEF;(3)比较两组治疗前后脑尿钠肽(BNP)、低氧诱导因子-1α(HIF-1α)、内皮素-1(ET-1)水平,检测方法:取患儿空腹静脉血,经离心处理获得血清,采用酶联免疫吸附法进行检测,所用试剂由上海酶联生物有限公司提供,操作严格按照试剂盒说明进行;(4)比较两组治疗期间的用氧时间、机械通气时间、住院时间及不良反应发生情况。
1.4统计学处理使用SPSS 18.0软件对所得数据进行统计分析,计量资料用(x±s)表示,组间比较采用t检验,组内比较采用配对t检验;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2结果
2.1两组基线资料比较对照组男23例,女
18例;时龄2~8 h,平均(5.2±2.5)h;出生体重
2 003.3~2 890.5 g,平均(2 567.3±25.3)g;胎龄32~39周,平均(36.3±2.3)周;生产方式:阴道分娩15例,剖宫产26例;合并其他病症:肺出血
3例,低血糖6例,动脉导管开放8例。研究组男22例,女19例;时龄2~8 h,平均(5.1±2.2)h;出生体重2 003.5~2 891.5 g,平均(2 557.3±20.3)g;
胎龄33~39周,平均(36.1±2.1)周;生产方式:阴道分娩14例,剖宫产27例;合并其他病症:肺出血3例,低血糖7例,动脉导管开放8例。两组性别、时龄、胎龄、体重、生产方式及合并其他病症资料比较,差异均无统计学意义(P>0.05),具有可比性。
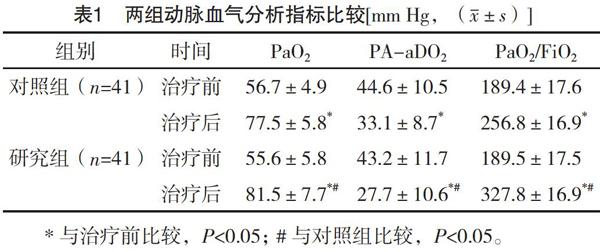
2.2两组动脉血气分析指标比较治疗前,两组动脉血气分析指标比较,差异无统计学意义(P>0.05);治疗后,两组PaO2、PaO2/FiO2水平均高于治疗前,PA-aDO2水平均低于治疗前,且研究组上述指标均优于对照组,差异均有统计学意义(P<0.05)。见表1。
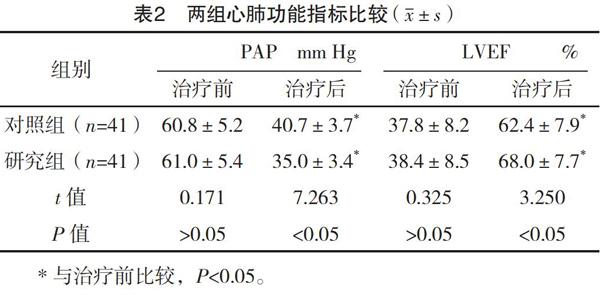
2.3两组心肺功能指标比较治疗前,两组心肺功能指标比较,差异无统计学意义(P>0.05);治疗后,两组PAP水平均低于治疗前,LVEF水平均高于治疗前,且研究组上述指标均优于对照组,差异均有统计学意义(P<0.05)。见表2。
2.4两组BNP、HIF-1α、ET-1水平比较治疗前,两组BNP、HIF-1α、ET-1水平比较,差异均无统计学意义(P>0.05);治疗后,两组BNP、HIF-1α、ET-1水平均低于治疗前,且研究组上述指标均低于对照组,差异均有统计学意义(P<0.05)。见表3。
2.5两组相关指标比较研究组用氧时间、机械通气时间、住院时间均短于对照组,差异均有统计学意义(P<0.05),见表4。
2.6两组不良反应比较两组在治疗过程中均未出现明显不良反应,对两组血小板含量、凝血功能进行检测,均未发现明显异常,且两组均未出现颅内出血、肺出血加重的情况。
3讨论
新生儿呼吸窘迫综合征是新生儿最常见的呼吸系统疾病之一,一般该病症多发于早产儿,患儿胎龄越小,该病症的发病率越高[4]。目前临床对于新生儿呼吸窘迫综合征的具体发病原因还不是很明确,该病发病的基础机制为发病后会使肺泡毛细血管出现损伤,增加毛细血管的通透性[5]。所以该病症会导致肺泡和肺间质水肿,使肺泡内的Ⅱ型细胞遭受破坏,减少肺表面的活性物质,降低肺泡的表面张力,导致肺泡出现萎陷。文献[6]报道,新生儿呼吸窘迫综合征在胎龄26~28周的新生儿中发病率可高达60%~80%,胎龄32~36周的新生儿发病率为15%~30%,而足月的新生儿发病率低于5%。新生儿呼吸窘迫综合征患儿由于缺氧、酸中毒及进行性加重的肺泡萎陷,进而导致患儿肺小血管出现持续性痉挛,升高患儿的肺动脉压,使卵圆孔或动脉导管出现向左分流的情况,致使患儿出现持续肺动脉高压[7]。但患儿又会因为持续肺动脉高压使缺氧、酸中毒的情況加重,进而形成一种恶性循环,最终导致患儿死亡。曾有报道指出,新生儿呼吸窘迫综合征患儿的肺动脉压力明显高于正常新生儿,而且该情况会长时间持续,使患儿在出现新生儿呼吸窘迫的同时还会伴有肺动脉高压,认为新生儿呼吸窘迫综合征患儿出现肺动脉高压的主要因素是患儿血清ET-1水平升高和一氧化氮水平含量降低导致[8]。
ET-1是一种血管活性多肽,主要由血管上皮细胞产生,该物质会导致血管出现持续性收缩,实现对肺血管阻力的效应,正常胎儿内皮素是通过不同的受体亚型来实现的。受体亚型主要分为两种,位于血管平滑肌细胞的ET-A受体,位于血管内皮细胞的ET-B受体。由血管内皮细胞产生内源性ET-1,直接作用于血管平滑肌上的ET-A受体,刺激肺血管使其出现收缩,因此,内皮素可能参与了患儿肺动脉持续高压的肺血管反应性改变[9]。肺血管内皮细胞所产生的舒张因子将内皮素的血管收缩效应抵消,而这种内皮源性舒张因子就是一氧化氮或是含有一氧化氮的因子。妊娠晚期基础肺泡血管紧张度由一氧化氮进行调控,抑制内皮依赖性肺血管的舒张,阻断一氧化氮的药理作用,使分娩时肺血流量的增加被减弱,进而影响生产后内源性一氧化氮的合成[10]。因为增加胎儿血氧分压,刺激内源性一氧化氮的释放,增加节律性肺膨胀,进而导致肺血流量的增加,从而降低肺动脉压力。
一氧化氮是血管平滑肌张力的主要调节因子,属于内皮衍生舒张因子且已经被证实,对体循环压力不会造成影响,可以进行选择性扩张肺血管、降低肺动脉压力。研究证实,对于伴有新生儿呼吸窘迫综合征的早产儿可以通过进行一氧化氮吸入而得到有效治疗,发现在吸入一氧化氮后氧合情况得到明显改善,使PaO2增加[11]。目前对于一氧化氮的起始使用剂量一般为20 ppm,然后根据患儿恢复情况进行缓慢减量,一氧化氮的吸入在100 ppm内是存在量效关系的,但是大剂量的一氧化氮具有毒副作用,所以在进行一氧化氮吸入时不可以持续太长时间或使用大剂量吸入[12]。对于进行一氧化氮吸入治疗的关键因素是保证肺泡的有效通气,也就是指肺泡需要处于均匀的扩张状态,如此才可以保证在进行一氧化氮吸入时一氧化氮可以在肺泡内广泛分布,使肺泡下面的毛细血管内皮可以直接受一氧化氮作用,达到使血管扩张,降低肺小动脉血管压力的作用[13]。
高频振荡通气治疗是以一种高频活塞泵或震荡隔膜片前后移动产生振荡气流,将小于或等于解剖无效腔的潮气量送入气道,并将气道内气体抽出。高频振荡通气可以保持较高的平均动脉压,防止肺泡出现萎陷并将已经出现萎陷的肺泡使其重新扩张,使患儿肺内的气体分布更为均匀,改善血流灌注比值,改善患儿通气情况,使氧合情况得到改善。
西地那非最早主要用来治疗男性勃起功能障碍,属于5型磷酸二酯酶抑制剂,随着医疗科技的不断进步,近几年,在肺动脉高压的治疗过程中该药物的应用逐渐得到重视。曾有学者研究发现,西地那非可以使5型磷酸二酯酶受到有效抑制,使环磷酸鸟苷的水解明显降低,而环磷酸鸟苷对于肺血管平滑肌可以产生选择性作用,使肺血管舒张,使环磷酸鸟苷的含量受该药物影响明显增加,肺血管阻力明显降低[14]。而且,西地那非还可以与一氧化氮产生协同作用,从而有效提高血管内皮功能,防止心室肥厚与血管重塑的发生。
BNP是由心室肌细胞产生的神经激素,该物质在心房内的含量较高,该物质的分泌会受到压力负荷与容量的影响,当压力负荷或容量增加时,该物质分泌量会随之增加,由于肺使心房所承受的负荷及心室容量增加,所以当患儿表现出肺动脉增加时,血清中的BNP明显增加。受肺动脉压增加的影响,使肺小动脉内皮出现缺氧性损伤,进而导致血清细胞因子和血管活性物质出现分泌异常,而HIF-1α在此过程中属于重要的蛋白调节因子,当细胞出现缺氧时,在特异性反应中具有重要的参与,所以在新生儿出现呼吸窘迫的过程中该物质的表达会出现异常上升,当机体在缺氧的情况下,HIF-1α可以使ET-1受到诱导而出现过度表达,进而导致ET-1的含量会随着HIF-1α的含量增加而增加[15]。
本研究结果显示,治疗后,研究组PaO2、PaO2/FiO2、PA-aDO2、PAP、LVEF水平均优于对照组(P<0.05),研究组BNP、HIF-1α、ET-1水平均低于对照组(P<0.05);研究组用氧时间、机械通气时间、住院时间均短于对照组(P<0.05);两组在治疗过程中均未出现明显不良反应。结果提示,对于新生儿呼吸窘迫综合征患儿的治疗过程中,采用高频振荡通气联合一氧化氮吸入并配合使用西地那非可以起到协同作用,进而改善患儿氧合情况,而且安全性好。
综上所述,在针对新生儿呼吸窘迫综合征的治疗过程当中,应用高频振荡通气联合一氧化氮吸入并配合西地那非治疗的效果理想,临床上应当进一步推广应用。
参考文献
[1]徐晓义,朱自强,周磊,等.硬膜外分娩镇痛对脐动脉血心钠素和内皮素-1的影响[J].临床麻醉学杂志,2016,32(1):46-49.
[2] Vibede L,Vibede E,Bendtsen M,et al.Neonatal Pneumothorax:A Descriptive Regional Danish Study[J].Neonatology,2017,111(4):303-308.
[3]王乐男,张峥,买春芳.西地那非联合一氧化氮吸入治疗新生儿肺动脉高压的临床观察[J].中国药房,2016,27(20):2844-2846.
[4] Sabour S.Comment on “Prediction of neonatal respiratory distress in pregnancies complicated by fetal lung masses”[J].Prenatal Diagnosis,2017,37(6):631.
[5]王乐,吴海燕,李明霞.热休克蛋白70对新生大鼠缺氧性肺动脉高压的保护作用[J].中国当代儿科杂志,2017,19(1):88-94.
[6]柯华,李占魁,于西萍,等.不同剂型布地奈德联合肺表面活性物质治疗新生儿呼吸窘迫综合征疗效的比较[J].中国当代儿科杂志,2016,18(5):400-404.
[7] Miranda J,Collins B,Wydro G,et al.Infant With Acute Respiratory Distress[J].Annals of Emergency Medicine,2017,69(2):166-191.
[8] Reichert J L.Respiratory Distress in the Newborn Infant[J].Postgraduate Medicine,2016,22(2):142-150.
[9]洪达,祁媛媛,王慧君,等.肺表面活性蛋白C基因突变相关性新生儿呼吸窘迫综合征2例并文献复习[J].中国循证儿科杂志,2016,11(1):51-55.
[10]廖翎帆,龚华,易明,等.不同起始量肺表面活性物质治疗新生儿呼吸窘迫综合征的多中心临床疗效比较[J].第三军医大学学报,2016,38(4):411-415.
[11] Abbas M M K,Patel B,Chen Q,et al.Involvement of the Bufadienolides in the Detection and Therapy of the Acute Respiratory Distress Syndrome[J].Lung,2017,195(3):323-332.
[12]趙小朋,吕回,陆琰,等.早期无创呼吸支持结合暂时性气管插管PS应用治疗新生儿呼吸窘迫综合征失败的高危因素分析[J].实用医学杂志,2016,32(18):3093-3095.
[13]李玉峰,王燕,蔡春连,等.俯卧位通气在新生儿呼吸窘迫综合征中应用效果的Meta分析[J].中华护理杂志,2017,52(4):436-442.
[14]刘郴州,黄碧茵,谭宝莹,等.容量目标通气治疗新生儿呼吸窘迫综合征的疗效[J].中国当代儿科杂志,2016,18(1):6-9.
[15]陈波,张惠荣,段为浩,等.两种危重评分对新生儿呼吸窘迫综合征患儿死亡风险的预测价值[J].中国现代医学杂志,2017,27(3):97-100.
(收稿日期:2019-07-16)(本文编辑:董悦)

