我院糖尿病并发感染患者抗菌药物应用分析
常 伟,唐扣明(复旦大学附属中山医院青浦分院药剂科,上海 201700)
糖尿病患者三大代谢紊乱,免疫力低下,尤其在高血糖状态下,细菌容易入侵和定值,容易引发各种感染,同时感染引起机体应激反应,加重糖尿病患者高血糖,诱发各种急慢性并发症,形成恶性循环,导致糖尿病死亡率增加[1]。临床最常见的并发感染为肺部感染和尿路感染,有效控制糖尿病患者医院感染,安全、有效、经济的合理使用抗菌药物,可降低患者医疗费用,提高患者生存质量[2-4]。因此,本研究统计了2017年6月- 2018年6月我院糖尿病患者伴发感染抗菌药物使用情况,并进行分析点评,旨为临床合理用药提供参考。
1 资料与方法
1.1 一般资料
收集2017年6月- 2018年6月我院收治的伴发感染的糖尿病患者245例。其中女性137例(55.92%),男性108例(44.08%),年龄为31 ~ 83岁,平均年龄66岁。
1.2 诊断标准
糖尿病诊断采用1999年世界卫生组织标准:①典型糖尿病症状(烦渴多饮、多尿、多食、不明原因的体重下降)加上随机血糖≥11.1 mmol·L-1或加上;②空腹血糖≥7.0 mmol·L-1或加上;③葡萄糖负荷后2 h血糖≥11.1 mmol·L-1者;其他感染性疾病参考临床指南诊断。
1.3 方法
通过医院HIS系统,收集患者的基本信息、疾病诊断及抗菌药物使用情况,包括品种、使用方法、金额、使用天数等相关指标。根据《抗菌药物临床应用指导原则》(2015年)[5]、《抗微生物治疗指南》(第46版),对245例病例进行抗菌药物临床应用的评价。
2 结果
2.1 抗菌药物使用指征
245例病例中,有相关感染临床诊断241例,有明确的感染指征,检查指标包括患者症状(有咳嗽、咳痰、尿频、尿急等)、体征(体温> 38.5 ℃)、实验室检查(白细胞、中性粒细胞升高,白介素、降钙素原升高)或放射(肺部炎症性病变)等影像学结果,占全部病例的98.36%;3例诊断为上呼吸道感染,根据实验室检查结果考虑为非细菌感染,1例临床诊断不全。
2.2 抗菌药物使用情况
245例病例中,喹诺酮类使用频次最高(35.49%),其次是β-内酰胺酶抑制剂复合制剂(25.66%)与第三代头孢类药物(21.58%);三类总占比为82.73%,构成了糖尿病伴发感染主要使用的抗菌药物;单个品种上哌拉西林他唑巴坦占比25.18%,使用频次最高,其次是左氧氟沙星(21.58%)与头孢唑肟(14.38%)。具体见表1。

表1 抗菌药物使用频次及构成比Tab 1 The proportion and frequency of antibacterial drug usage
2.3 抗菌药物联合使用
临床抗感染使用一种药物治疗共计143例(58.37%),使用2种抗菌药物的有65例(26.53%),最多的使用6种抗菌药物有1例。具体见表2。
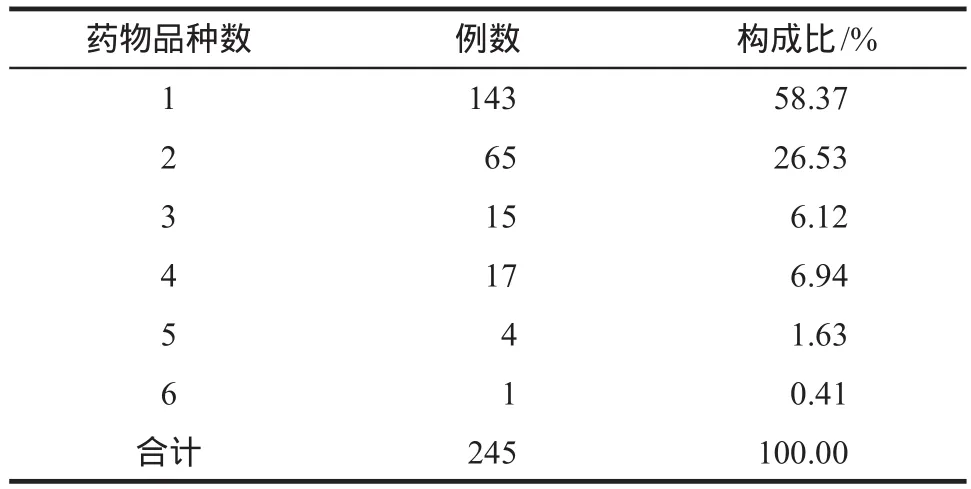
表2 抗菌药物使用品种数的病例构成比Tab 2 The number of antibacterials types usage and its proportion in treatments
245例中单独用药162例(66.12%),二联用药78例(31.83%),三联用药5例(2.04%)。
抗菌药物二联用药中,使用频次最高的组合是β-内酰胺酶抑制剂复合制剂+喹诺酮类,其次是喹诺酮类+头孢类,具体见表3。抗菌药物共计涉及12个品种,使用频次最高为哌拉西林他唑巴坦,其次分别为莫西沙星与左氧氟沙星,3个品种占总频次69.08%。具体见表4。
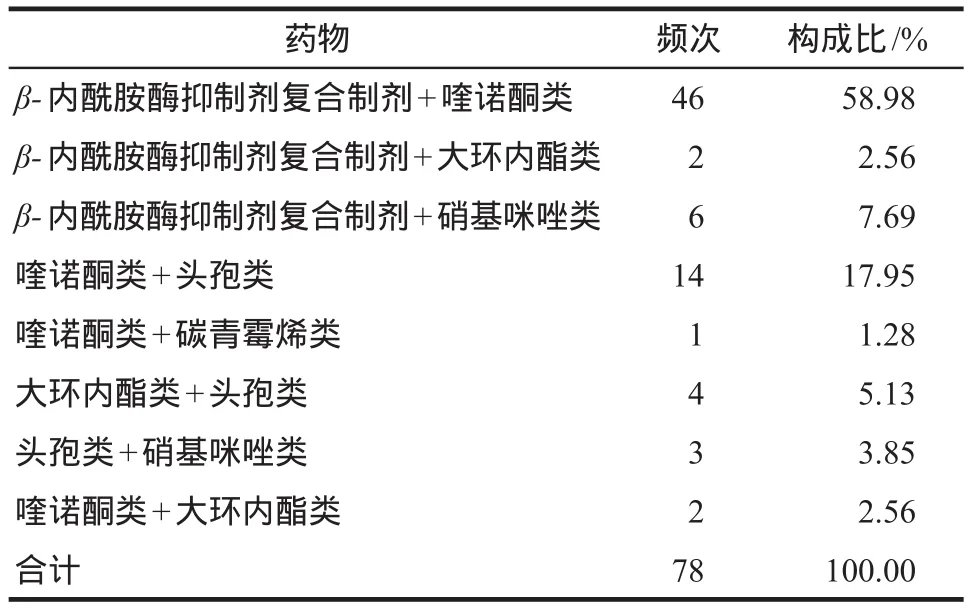
表3 抗菌药物二联用药组合类别的频次及构成比Tab 3 Frequency and composition ratio of combination classes of antimicrobial drugs
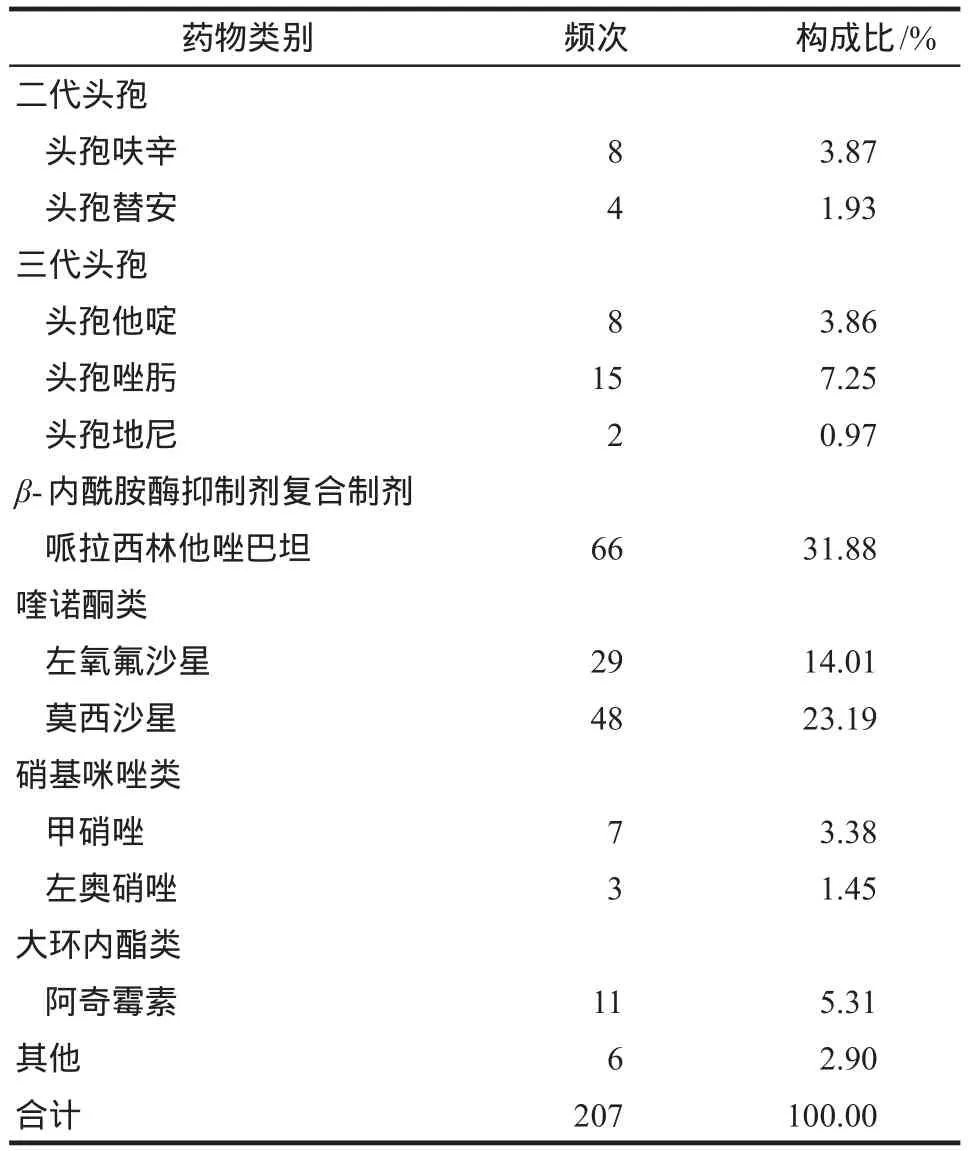
表4 抗菌药物二联用药使用频次及构成比Tab 4 The proportion and frequency of drugs in two items antibacterial combination
2.4 抗菌药物调整
245例病例中,在抗菌药物治疗过程中192例(78.37%)治疗方案未调整,调整一次治疗方案45例(18.37%),调整2次治疗方案8例(3.26%)。
2.5 抗菌药物应用时间与金额
245例病例中,平均住院天数8.91 d,最长使用抗菌药物天数是25 d。抗菌药物平均使用金额1 462.44元,最贵费用10 546元。
3 讨论
3.1 抗菌药物的应用指征
根据《抗菌药物临床应用指导原则》有细菌感染者方有指征应用抗菌药物,在本次研究所纳入的病例中,我们根据检查结果,结合临床感染性诊断,有241例感染诊断明确;3例诊断为病毒性上呼吸道感染,使用头孢呋辛口服给药,对于病毒等非细菌感染者使用抗菌药物不能缓解临床症状,反而容易诱导细菌耐药,同时增加由于服用抗菌药物不良反应发生的风险;1例临床诊断不全,病史中有记录抗菌药物应用指征。故在抗菌药物宣传、整治过程中,临床医生基本能掌握抗菌药物的使用原则。
3.2 抗菌药物的品种选择
本次纳入的病例感染分布主要为肺部感染和泌尿道感染,糖尿病是肺部感染的独立危险因素,有研究表明糖尿病合并肺部感染菌血症较非糖尿病患者明显增加。糖尿病合并肺部感染的病原体与非糖尿病相似,主要的病原体为肺炎链球菌、流感嗜血杆菌、混合感染(包括厌氧菌)、需氧革兰阴性杆菌等,但革兰阴性菌、金黄色葡萄球菌、结核分枝杆菌较普通肺部感染患者常见。研究表明糖尿病合并泌尿系感染的病原菌以革兰阴性杆菌为主,其次是革兰阳性球菌,真菌感染的发病率较以往有所增加[6],其他感染如糖尿病足部感染主要感染的病原菌也是革兰阴性菌[7]。本研究结果显示,喹诺酮类、β-内酰胺酶抑制剂复合制剂和三代头孢为我院使用频次排名前三位抗菌药物种类,喹诺酮类药物对细菌的主要作用位点是通过DNA促旋酶-DNA复合体或拓扑异构酶Ⅳ-DNA复合体结合,影响细菌DNA复制而发挥抗菌作用[7-8]。本研究中主要使用的喹诺酮类药物为左氧氟沙星和莫西沙星,可以很好地覆盖呼吸道感染和泌尿道感染所包括的微生物,也符合《抗菌药物临床应用指导原则》(2015年)所推荐用药。但莫西沙星价格高、临床使用安全性长期数据少于左氧氟沙星,建议临床选用安全、有效、经济的左氧氟沙星。近年来,随着革兰阴性菌对β-内酰胺类药物的耐药性不断增加,β-内酰胺类抑制剂和碳青霉烯类抗菌药物使用越来越广泛[9],β-内酰胺类抑制剂可以抑制大部分β-内酰胺酶,恢复β-内酰胺类抗菌药物活性[10],本研究中哌拉西林他唑巴坦为我院选用频次最高的药品,对各种微生物均有一定的抗菌活性,糖尿病患者并发感染,经验治疗过程中需考虑铜绿假单胞菌[11-12],哌拉西林他唑巴坦的选用基本符合《抗微生物治疗指南》(第46版)推荐要求。
3.3 抗菌药物的联合使用
临床许多感染性疾病在单个抗菌药物不能有效控制感染时,需要联合用药[9],本次研究我院二联用药78例(31.83%),主要集中在β-内酰胺酶抑制剂复合制剂+喹诺酮类,临床在考虑铜绿假单胞菌感染时建议联合用药。在二联用药中,我们不建议联合使用β-内酰胺酶抑制剂复合制剂+硝基咪唑类,因哌拉西林他唑巴坦对拟杆菌属等厌氧菌具有良好的抗菌活性,硝基咪唑类主要对拟杆菌属、梭杆菌属等厌氧菌有高度的抗菌活性,一般情况下哌拉西林他唑巴坦已经覆盖甲硝唑的抗菌谱,联合用药不能增加疗效或降低副作用。我们也不推荐联合使用大环内酯类+喹诺酮类,大环内酯类抗生素其作用机理是通过与敏感微生物的50S核糖体的亚单位结合,从而干扰其蛋白质的合成(不影响核酸的合成),单药使用可导致Q-T间期延长,与喹诺酮类药物联用增加Q-T间期延长的时间,且偶可发展为尖端扭转型室性心动过速等严重心律失常[13]。
3.4 抗菌药物的调整与治疗时间
对于病情严重的患者临床需要先经验使用抗菌药物,使用抗菌药物之前要进行血培养检查,而后根据血培养结果和药敏结果进行抗菌药物的调整。本次研究发现78.37%病例延续了开始的抗菌药物治疗方案,18.37%患者调整过抗菌药物治疗方案,并且调整方案有细菌学依据,其中有8例涉及两次调整。分析发现此类患者病情较复杂,抗菌药物使用时间过长,考虑长时间单一品种可能导致耐药性增加,故进行多次调整。所以本院抗感染治疗方案基本合理,调整也有根据,符合规定。本研究的抗菌药物使用时间范围为2 ~ 25 d,使用时间过短或过长均会引起多重耐药菌感染,或者由于敏感菌被杀灭而导致耐药菌二次感染。
总之,糖尿病患者伴发感染需要早期诊断,早期治疗,合理使用抗菌药物,以减缓细菌耐药性的上升,提高糖尿病患者的生活质量,提升临床药师作用[14],并加强抗菌药物合理使用的监管。

