咽喉反流、炎症因子与慢性阻塞性肺疾病 急性加重的相关性研究
钱俊峰,金元虹,王洪源
(丽水市人民医院 呼吸内科,浙江 丽水 323000)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是常见的一种呼吸系统疾病,其发病率呈不断上升趋势[1-2]。COPD不仅存在肺组织炎症反应,同时还存在全身炎症反应,认为其发病中有多项炎症因子和炎症细胞参与[3-4]。咽喉反流(laryngopharyngeal reflux,LPR)是由于机体胃内容物受到刺激返流到咽部,刺激损伤咽喉黏膜且导致相应的症状。近年来,关于LPR研究主要集中于耳鼻咽喉科[5-6],而尚无有关与COPD研究报道。因此,本文研究探讨LPR和炎症因子与COPD急性加重的相关性。
1 资料与方法
1.1 一般资料
选取2017年6月—2018年7月丽水市人民医院收治的387例COPD患者作为研究对象,其中急性加重患者185例(急性加重组)与稳定期患者202例(稳定组);另选取同期于本院体检的健康者67例作为对照组。急性加重组:男性123例,女性62例;年龄43~74岁,平均(59.83±4.52)岁;病程6~21年,平均(14.53±3.56)年;肺功能I~Ⅲ级。稳定组:男性128例,女性74例;年龄41~75岁,平均(60.18±5.76)岁;病程8~20年,平均(14.98± 2.73)年;肺功能I~Ⅲ级。对照组:男性40例,女性27例;年龄45~72岁,平均(59.61±4.76)岁。纳入标准:参照《慢性阻塞性肺疾病诊治指南》[7]中相关诊断标准。排除标准:严重凝血功能障碍、肝肾功能、精神疾病及近期服用免疫抑制剂和糖皮质激素。所有研究对象服从纽伦堡准则和赫尔辛基宣言,本研究通过本院伦理委员会批准,受试者知情同意。3组性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 肺功能检测肺功能检测采用德国耶格肺功能仪,记录第1秒用力呼气容积占与预计值百分比。
1.2.2 LPR所有研究进行13碳呼气试验检测,应用HCBT-01型呼气试验测试仪(深圳市中核海得威生物科技有限公司),分析患者反流症状指数和反流体征指数。①反流症状指数:该指数量表包括9个方面(反复咽部异物感、咽喉疼痛感、喜清嗓子、呼吸困难或不适、反酸、烧心、胃部不适、咽腔干燥或分泌物增多、吞咽困难或不适、慢性咳嗽及声嘶或发声疲劳),每项根据严重程度评分0~5分,其中以无症状为0分,最严重症状为5分,总分45分,评分越高症状越严重;②反流体征指数:该指数量表包括8个部分[喉内黏稠分泌物(有2分,无0分)、喉内肉芽肿(有2分,无0分)、后连合黏膜肥厚(阻塞4分,重度 3分,中度2分,轻度1分,无0分)、喉水肿(阻塞4分,重度3分,中度2分,轻度1分,无0分)、声带水肿(增生改变4分,重度3分,中度2分,轻度1分,无0分)、黏膜充血(弥散性4分,局部于杓区2分,无0分)、喉室消失(完全4分,部分2分,无0分)及声门下水肿(有2分,无0分)。
1.2.3 炎症因子检测所有研究对象入院后次日清晨空腹、安静状态下采集3 ml外周静脉血,离心10 min,分离血清。离心条件:半径5 cm、2 500 r/min,放于-20℃下保存待测,采用酶联免疫吸附法测定肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)、白细胞介素2(Interleukin-2,IL-2)、白细胞介素6(Interleukin-6,IL-6)及白细胞介素8(Interleukin-8,IL-8)的含量,试剂盒均来自北京中杉金桥生物科技有限公司,操作严格依据试剂盒说明书标准,仪器为日立7600型全自动生化分析仪。
1.3 观察指标
观察各组反流症状指数和反流体征指数变化、各组炎症因子变化及COPD急性加重期LPR和炎症因子与肺功能的相关性。
1.4 统计学方法
数据分析采用SPSS 19.0统计软件。计量资料以均数标准差(±s)表示,比较用方差分析,进一步两两比较用LSD-t检验;相关性分析用Pearson法。P<0.05为差异有统计学意义。
2 结果
2.1 3组反流症状和反流体征指数比较
3组反流症状和反流体征指数比较,经方差分析,差异有统计学意义(P<0.05);急性加重组反流症状指数、反流体征指数评分高于稳定组和对照组(P<0.05),稳定组反流症状、反流体征指数评分高于对照组(P<0.05)。见表1。
2.2 3组炎症因子水平比较
3组炎症因子水平比较,经方差分析,差异有统计学意义(P<0.05);急性加重组血清TNF-α、IL-6及IL-8水平高于稳定组和对照组,而血清IL-2水平低于稳定组和对照组(P<0.05)。稳定组和对照组炎症因子水平比较,差异无统计学意义(P>0.05)。见表2。
2.3 LPR与炎症因子相关性分析
反流症状指数和反流体征指数与TNF-α、IL-6及IL-8呈正相关(P<0.05),而与IL-2呈负相关(P<0.05)。见表3。
表1 3组反流症状和反流体征指数比较(分,±s)
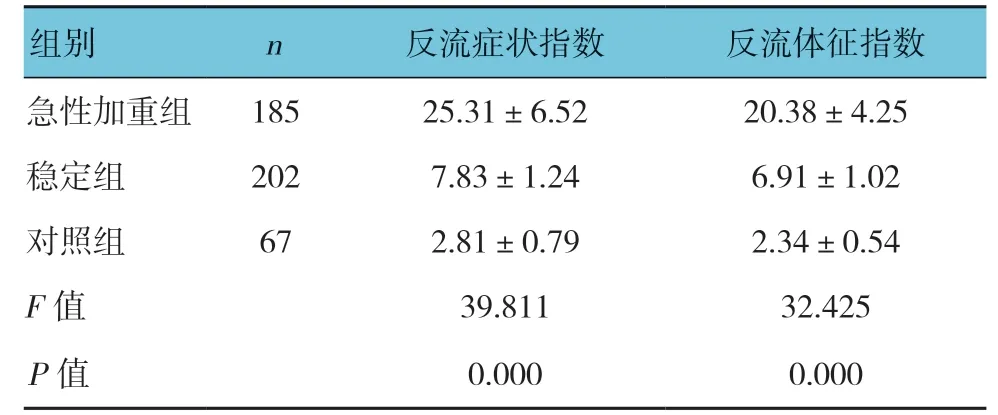
表1 3组反流症状和反流体征指数比较(分,±s)
组别 n 反流症状指数 反流体征指数急性加重组 185 25.31±6.52 20.38±4.25稳定组 202 7.83±1.24 6.91±1.02对照组 67 2.81±0.79 2.34±0.54 F值 39.811 32.425 P值 0.000 0.000
表2 3组炎症因子水平比较(μg/L,±s)
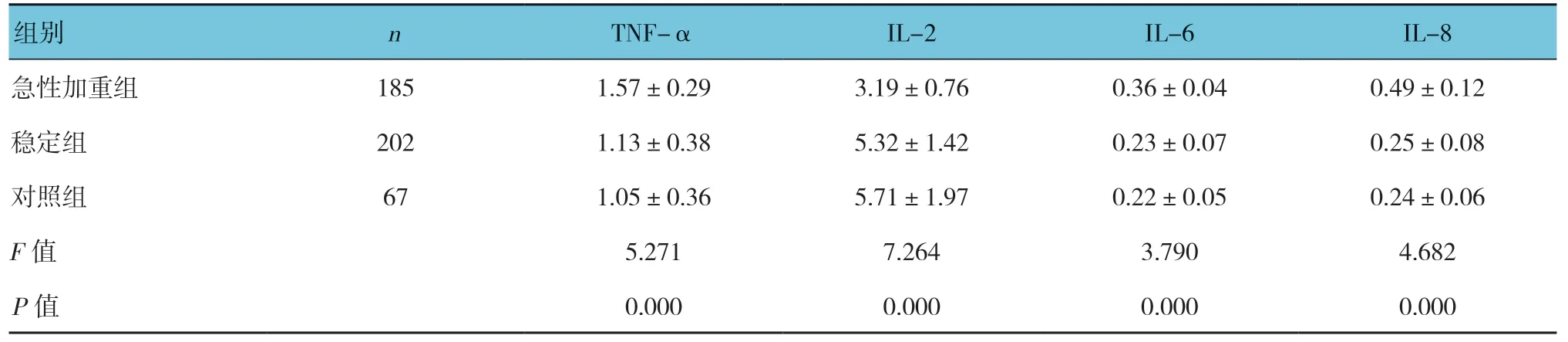
表2 3组炎症因子水平比较(μg/L,±s)
组别 n TNF-α IL-2 IL-6 IL-8急性加重组 185 1.57±0.29 3.19±0.76 0.36±0.04 0.49±0.12稳定组 202 1.13±0.38 5.32±1.42 0.23±0.07 0.25±0.08对照组 67 1.05±0.36 5.71±1.97 0.22±0.05 0.24±0.06 F值 5.271 7.264 3.790 4.682 P值 0.000 0.000 0.000 0.000
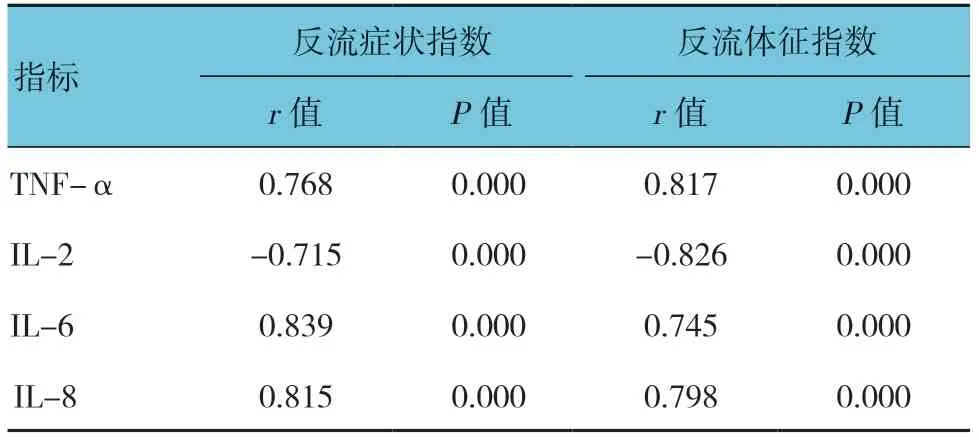
表3 炎症因子与LPR的相关性分析
3 讨论
COPD发病机制与炎症细胞激活、浸润且释放炎症因子相关,认为多种炎症因子参与其发生、发展。其中,TNF-α、IL-2、IL-6及IL-8等为其相关炎症因子[8-9]。TNF-α是气道炎症反应的一种重要介质,主要由T淋巴细胞和单核巨噬细胞产生,可激活IL-8释放及中性粒细胞的致炎作用。COPD中TNF-α可使内皮细胞表达黏附分子,黏附白细胞在炎症部位聚集[10-11]。IL-2主要由CD4+T淋巴细胞产生,其能增强自然杀伤细胞和T细胞活性,且可增强自然杀伤细胞的细胞毒性作用,促进淋巴因子激活的杀伤细胞生成;可促使干扰素形成,进一步对机体免疫起调节作用,在抗肿瘤及抗感染中具有重要作用。临床研究报道显示,COPD急性加重期患者血清IL-2水平较稳定期及健康人降低[12]。IL-6主要由淋巴细胞和单核巨噬细胞合成分泌,直接参与炎症损伤及炎症反应,从而诱导中性粒细胞浸润气道,同时促进肝脏分泌急性时相蛋白[13]。在急性加重期COPD中氧化物质生成增加可引起血清IL-6水平升高,炎症反应加重[14]。IL-8是一种白细胞趋化因子,可吸引中性粒细胞,并且与中性粒细胞表面受体结合,从而引起其变形和趋化,细胞内游离钙离子浓度一过性上升,进一步诱导气道上皮细胞分泌IL-8,最终导致IL-8增多,形成一种“炎症循环”,导致气流阻塞[15]。本文研究说明,COPD急性加重期存在过度炎症反应,促炎因子与抗炎因子处于失衡状态。
LPR主要是胃内容物异常反流至食管上括约肌以上的咽喉部而造成的一系列症状和体征的总称。认为LPR与多种咽喉部慢性炎症相关(包括喉癌、声带白斑、声门下狭窄及声带突肉芽肿)。临床主要表现为慢性咳嗽、咽喉异物感、吞咽不畅、发音障碍及咽喉痛等,临床体征主要有咽部黏膜增厚、充血,杓间区黏膜肥厚、增生,咽后壁淋巴滤泡增生以及声带弥漫性充血水肿,甚者可出现溃疡性或结节性病变、肉芽肿、声门下狭窄及喉室消失等[16-17]。近年来,关于LPR研究广泛应用于耳鼻咽喉科,但目前尚无有关COPD疾病方面研究。本文通过初步研究表明,急性加重组反流症状指数和反流体征指数评分高于稳定组和对照组,提示COPD急性加重期患者反流症状和体征加重。
综上所述,LDR和炎症因子与COPD急性加重期相关性较高,且LPR与TNF-α、IL-6及IL-8呈正相关,而与IL-2呈负相关,其具有重要临床研究意义,值得临床借鉴。

