全麻复合区域神经阻滞对行口腔颌面部手术患儿术后躁动的影响
郑 叶,赫兰蓄,尹 征,徐志民,张赢心,王路平,暴晓梅,李明贺*
(吉林大学口腔医院 1.麻醉科;2.口腔颌面外科;3.急诊科,吉林 长春130021)
近年来,在口腔颌面外科诊疗过程中,全身麻醉往往是局麻下不能配合的患儿的首选麻醉方式,而小儿全麻术后躁动(EA)发生率居高不下,严重影响患儿的诊疗体验和麻醉满意度。现有研究结果多是应用麻醉药物达到镇痛、镇静的效果,从而减少EA的发生,但应用麻醉药物存在药物残留导致呼吸抑制、误吸、恶心、呕吐、延长苏醒时间等安全隐患,同时还会增加监护时长、延长住院时间而增加医疗费用,故有一定的局限性;鉴于术后疼痛是EA发生的比较确切的因素,应用非药物疗法完善术后镇痛以减少EA也是近年来研究的热点,全麻复合区域神经阻滞是针对术后疼痛这个诱因减少EA发生的新方法,这种麻醉方式可以避免上述隐患和局限,能够达到预期的效果[1,2]。本实验选取行口腔颌面部手术的患儿进行研究,观察其在全麻复合区域神经阻滞下术后躁动的情况,报道如下。
1 资料与方法
1.1 一般资料
选取2017年4月-2017年12月收住我院择期行口腔颌面部手术患儿100例。纳入标准:①美国麻醉医师协会分级(ASA)I 级,年龄4-10 岁,体重13-30 kg;②所有患儿无药物过敏及哮喘史、近期无上呼吸道感染、术前无认知功能障碍、无癫痫病史、无先心病史、不存在视听、语言交流或智力障碍;③患儿拟实施手术(颌骨囊肿摘除术、舌下腺囊肿摘除术、颌骨骨折切开复位内固定术等)时长不超过2 小时;④征得患儿家属对本试验研究内容的知情同意,并签署知情同意书。采用随机数字表法将患儿随机分为实验组和对照组,每组各50 例。
1.2 麻醉方法
患儿术前禁食6 h,禁水2 h,术前30 min肌内注射阿托品0.015 mg/kg,家长陪同入麻醉准备室。入手术室后面罩吸入纯氧,监测其心率(HR)、血压(BP)、血氧饱和度(SpO2)、呼吸频率(RR)及脑电双频指数(BIS)值。麻醉诱导:丙泊酚3 mg/kg,琥珀酰胆碱2 mg/kg,瑞芬太尼2 mg/kg,地塞米松0.2 mg/kg,待患儿肌肉松弛,BIS值降到50 以下,实施经口或经鼻气管插管。术中机械通气,应用持续泵注瑞芬太尼复合吸入七氟烷维持麻醉,使BIS值保持在40-60 间,心率及血压波动幅度小于基础值的20%。实验组患儿在开刀前请外科医生用2%的利多卡因2-3 ml行手术区域的神经阻滞,对照组直接开刀。手术结束前10 min关闭七氟烷,手术结束前5 min停止泵注瑞芬太尼,术后患儿呼吸平稳,咳嗽反射恢复,达到拔管指征后拔出气管导管,血氧饱和度保持在95%以上时将患儿送至麻醉复苏室。
1.3 监测和观察指标
监测并记录患儿从术毕至出现睫毛反射时间(Ta)、拔管时间(Tb),根据儿童麻醉苏醒期躁动评分(PAED)对拔管即刻(T0)、拔管后15 min(T1)、拔管后30 min(T2)时刻小儿的躁动情况评分,当PAED>10时记录为躁动[3],统计两组患儿术后躁动发生例数,见表1;应用改良加拿大东安大略儿童医院疼痛评分量表(m-CHEOPS),对T1、T2及拔管后60 min(T3)、拔管后90 min(T4)、拔管后120 min(T5)的疼痛情况进行评分,见表2;统计2组患儿术后恶心、呕吐、寒战、呼吸抑制等不良反应的发生情况。观察数据均由同一位经过培训的麻醉护士收集完成。

表1 儿童麻醉苏醒期躁动评分

表2 改良疼痛评分量表
1.4 统计学分析
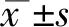
2 结果
2.1 2组患儿自然情况、手术时间、术后睫毛反射出现时间、拔管时间
2组患儿的性别、年龄、质量、手术时间、术后睫毛反射出现时间、拔管时间比较,差异均无统计学意义(P>0.05)。见表3。
2.2 2组患儿拔管后躁动情况
实验组患儿在T0、T1、T2时间点躁动评分明显低于对照组(P<0.01),见表4;实验组患儿术后躁动的发生率(PAED>10)为22%,明显低于对照组的40%(P<0.01)。

表3 2组患儿一般情况比较
注:2组间比较无显著差异,*P>0.05

表4 2组患儿苏醒期各时间点躁动评分 比较
注:同对照组比较,*P<0.01
2.3 2组患儿拔管后疼痛及不良反应发生情况
实验组患儿在T1、T2、T3、T4时间点疼痛评分明显低于对照组(P<0.01),T5时间点两组患儿疼痛评分比较差异无统计学意义(P>0.05)。见表5。2组患儿术后均无不良反应发生。

表5 2组患儿苏醒期各时间点疼痛评分比较
注:同对照组比较,*P<0.01,#P>0.05
3 讨论
EA是指在全麻苏醒期出现的不自主活动、辗转、哭叫和呻吟,无定向能力,语无伦次等状态[4]。据统计,小儿全麻术后出现躁动的情况高达37%-60%[5,6]。虽然有报道[7]指出术后躁动可以在约15 min左右自行缓解,但EA可使患儿出现坠床、伤口敷料或静脉通路脱落等危险,并可导致术后创口出血[8],严重的术后躁动不仅会增加患儿临床护理和监测的难度而且给患儿造成身体伤害,留下不良的心理创伤,还将影响患儿日后的身体恢复和精神发育,降低患儿家属的满意度。小儿的口腔颌面部手术的创口大多分布在上呼吸道附近,若术后创口出血严重,患儿就有窒息的风险,因此,在小儿口腔颌面部手术术后,降低EA的发生显得更有必要。
目前认为引起患儿术后躁动的主要因素有:①术前用药:抗胆碱类药物(与麻醉后的兴奋呈正相关)、大剂量胃复安等术前用药。②诱导及维持用药。包括吸入麻醉药、咪达唑仑[9]、硫喷妥钠均可致苏醒期躁动,其中七氟烷引起术后躁动的报道居多[10]。③肌松药的残留作用,肌松药残留可导致严重的焦虑和躁动。④术后止痛不完善[11]。⑤生化及呼吸循环系统不稳定[12]。⑥手术部位。在耳鼻咽喉科手术、呼吸道、乳腺以及生殖系统等与情感关系较密切的部位进行手术操作,患儿苏醒期躁动及情绪不稳发生率较高[1,2]。⑦术前焦虑状态。有研究对小儿术前焦虑状态进行评估,发现术前焦虑和术后EA呈正相关关系[13]。
本实验纳入的患儿均无手术史,术前严格按照推荐剂量应用阿托品,并允许患儿家属入麻醉准备室陪同,麻醉诱导应用短效肌松剂琥珀酰胆碱减少肌松残留,麻醉维持过程中增加瑞芬太尼的应用,并且在手术结束前10 min即关闭七氟烷,从而减少了七氟烷的用量及术后残留,应用以上措施尽量减少能够诱发小儿术后躁动的因素,简化变量,对照上述诱发EA的因素,可以认为本实验中,2组患儿之间的变量仅为术后疼痛的不同。
虽然应用镇痛、镇静药物可有效减轻术后疼痛,但由于药物的种种不良反应及用药安全依据的缺乏,患儿家属及麻醉医生均对此有所顾忌。因此,利用局部镇痛的方法减轻术后疼痛来预防术后躁动成为普遍关注的热点。近年来,区域神经阻滞复合全身麻醉的方式已经被国内外越来越多的临床麻醉医师所采用,这种方法不仅可以减少麻醉药的用量,还能有效减轻术后疼痛,对患者术后的恢复起到积极作用,从而降低麻醉风险并提高麻醉满意度[14,15]。受此启发,本研究在小儿口腔颌面部手术的麻醉中,通过麻醉医生和外科医生的配合,在全身麻醉的基础上,开刀前对实验组的患儿行手术区域的神经阻滞,对术后患儿的麻醉并发症、躁动及疼痛情况进行评分。根据长时间的临床观察,行此类手术的小儿术后躁动有一定的自限性,多为15-30 min[16],故针对术后躁动选择的监测时间点为拔管后即刻、拔管后15 min和拔管后30 min;考虑到手术时长及利多卡因的半衰期,本研究选择在拔管后15、30、60、90和120 min各进行一次疼痛评分。本研究结果表明,该方法在不影响患儿苏醒的前提下,降低了术后躁动的发生率,减轻了患儿术后90 min内的急性疼痛和术后30 min内的躁动程度,发挥了周围神经阻滞的优点,降低了小儿全麻术后的潜在的风险。
综上所述,全麻复合区域神经阻滞可以在不影响苏醒的前提下安全有效地降低行口腔颌面部手术的患儿术后躁动发生率,减轻躁动的程度和术后90 min内的急性疼痛,提高麻醉满意度,临床上具有很好的应用前景。

