企业流程再造联合血栓通用于急性缺血性卒中静脉溶栓临床观察*
何 柳 ,王 蕾 ,方 升 ,姜 帅 ,徐广会 ,李 妮 ,龚蕉椒 ,罗业涛 ,张 仲 △
(1.四川省成都市第三人民医院,四川 成都 610031; 2.重庆医科大学公共卫生与管理学院,重庆 400016)
静脉溶栓是治疗急性缺血性卒中(AIS)最有效的方法,美国心脏协会/美国卒中协会(AHA/ASA)指南推荐,AIS发病后4.5 h内使用重组组织型纤溶酶原激活剂(rt-PA)静脉溶栓,且越早溶栓效果越好,要求将患者入院至静脉溶栓时间(DNT)控制在60 min内[1],即患者从发病到入院就诊的时间应不超过3.5 h。然而患者及其家属缺乏对AIS的正确识别能力,经济状况和交通条件差等因素延误了入院时间,而患者就诊后医院流程不合理及科室之间的协调欠佳等院内延误因素延长了DNT,错过了静脉最佳溶栓机会,故疗效不理想。血栓通主要成分为三七总皂苷,有改善血液循环、扩张血管的功效,有利于促进神经功能改善,从而提高患者日常生活能力[2],是临床治疗AIS的常用药物。本研究中应用企业管理的流程再造(BPR)理论分析医院AIS患者识别和静脉溶栓过程中的各个环节,制订新的流程并改善院内延误,同时联合注射用血栓通治疗。现报道如下。
1 资料与方法
1.1 一般资料
纳入标准:有缺血性卒中导致的神经功能缺损症状和体征;年龄不小于18岁;发病后3.5 h内入院;脑CT扫描排除颅内出血。本研究经医院医学伦理委员会批准,患者家属签署知情同意书。
排除标准:符合《中国急性缺血性脑卒中诊治指南2014》溶栓禁忌证[3]。
病例选择与分组:选取成都市第三人民医院神经内科2012年7月至2017年12月收治的发病3.5 h内入院的AIS患者431例,其中,2012年7月至2014年7月(实施BPR前)的患者为对照组(187例),2014年8月至2017年12月(实施BPR)的患者为观察组(244例)。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。详见表 1。

表1 两组患者一般资料比较
1.2 方法
两组进入溶栓流程的患者均给予注射用阿替普酶(德国勃林格殷格翰药业公司,进口药品注册证号为S20110051,S20110052,规格为每支 50 mg,20 mg)标准化静脉溶栓治疗,总剂量0.9 mg/kg(最大90 mg),其中10%在最初1 min内静脉注射,剩余剂量在随后的60 min内持续微泵静脉泵入;随后给予右旋糖酐40葡萄糖注射液(四川科伦药业股份有限公司,国药准字H51020232,规格为每瓶250 mL,含15 g右旋糖酐40与12.5 g葡萄糖)静脉滴注;溶栓后均给予注射用血栓通(冻干,广西梧州制药股份<集团>有限公司,国药准字Z20025652,规格为每支250 mg)250 mg加入5%葡萄糖注射液250 mL中静脉滴注,每日1次,连续7 d,监测病情变化。对照组静脉溶栓常规程序为怀疑卒中的患者送急诊科,接诊医师开具CT扫描检查,出结果后通知相关专科医师做进一步检查及治疗。观察组根据BPR理论对AIS患者溶栓流程进行优化,具体措施如下。
1)在医院内部实现多学科合作,组建包括神经内科、神经外科、急诊科、影像科、检验科、神经介入的卒中团队,实施24 h全天候溶栓。提高急诊医师早期识别适合溶栓患者的能力,加强专科医师的专业技能培训。2)每个时间节点和环节的控制:(1)急诊准备时间。患者到达医院后急诊护士测定生命体征、指尖血糖及意识水平,并开通静脉通道,5 min内完成;急诊医师初诊筛查并电话通知神经内科住院总,5 min内完成;神经内科住院总到现场,快速确认卒中,开列溶栓化验项目,急诊护士完成静脉采血,5 min内完成。(2)影像学检查阶段。神经内科住院总陪同患者进行急诊CT扫描检查,向家属询问既往史,10 min内完成。(3)溶栓准备。完成CT扫描检查后患者进入神经内科重症监护病房(NICU),病房护士开始监测生命体征,病房医师完成美国国立卫生研究院卒中量表(NIHSS)评分;溶栓知情同意谈话;电话请示二线医师。10 min内完成。(4)启动溶栓程序。药物准备同时签署知情同意书;追踪检查结果;获得体质量数据。10 min内完成。院内网络回报检验报告与CT扫描检查结果;再次评估病情(意识状态、NIHSS评分、血压、血糖等),确定需要静脉溶栓治疗。排除其他不适合溶栓的情况后,开始静脉溶栓,监测并记录病情变化。15 min内完成。药物治疗方面同前述,监测并记录病情变化。溶栓24 h后复查头颅CT;启动抗血小板治疗。3)出现下列情况停止溶栓,包括严重全身性出血、过敏反应、血压升高、神经功能恶化[NIHSS评分增加4分,格拉斯哥昏迷指数(GCS)评分增加2分]。
1.3 观察指标
患者静脉溶栓率及DNT时间;NIHSS评分及MRS评分;随访发病后90 d的预后情况,预后评定以MRS评分为标准,MRS评分0~2分为预后良好,3~6分(包括死亡者)为预后不良。
观察患者治疗过程中的不良反应,及时处理并记录。
1.4 统计学处理
采用SAS 9.2统计学软件分析。正态分布的计量资料以表示,行t检验;非正态分布的计量资料以中位数及四分位数间距表示,行Mann-WhitneyU检验;计数资料以频数和百分率表示,行 χ2检验、Fisher确切概率法、Mann-WhitneyU检验。P<0.05为差异有统计学意义。
2 结果
结果见表 2至表 4。

表2 两组患者溶栓参数比较
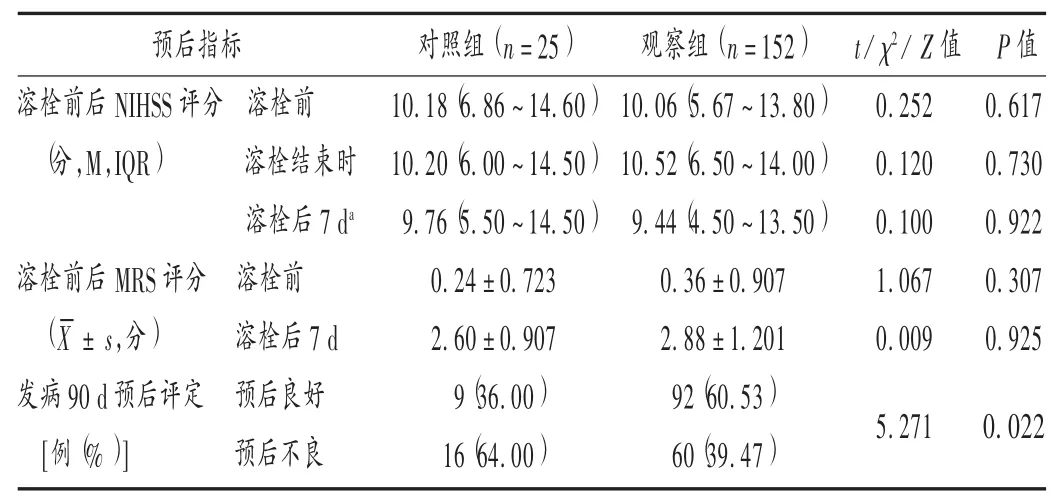
表3 两组患者预后相关指标比较
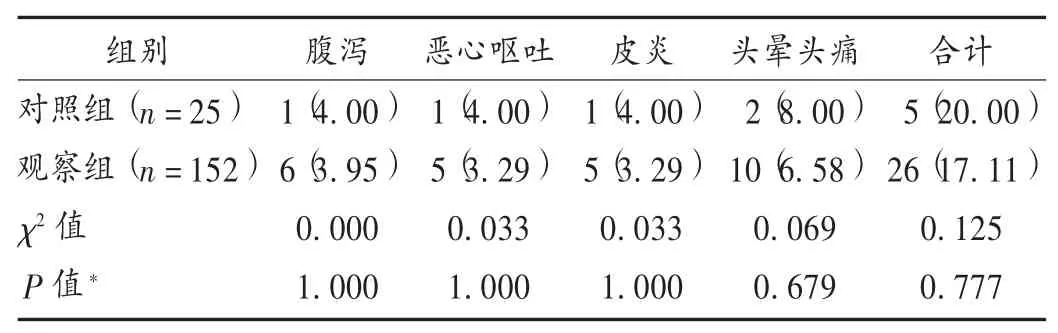
表4 两组患者不良反应发生情况比较[例(%)]
3 讨论
rt-PA是美国食品药物管理局(FDA)唯一批准用于AIS的一类药物,多项研究证实其在卒中后4.5 h内尽早给药静脉溶栓效果确切,而延迟使用rt-PA静脉溶栓不仅效果欠佳,同时还可能伴有不良反应,最明显的就是颅内出血,导致了实际上只有3%的缺血性脑卒中患者受益于rt-PA静脉溶栓治疗[4]。
注射用血栓通中的有效成分三七总皂苷对缺血后脑组织有较好的保护作用,是目前治疗AIS的常用药物。三七总皂苷可通过降低细胞内Ca2+浓度、减少乳酸脱氢酶的释放,从而有效地抑制大鼠脑组织缺血再灌注损伤后的海马神经元凋亡[5]。三七总皂苷可在人体脑组织促进 B淋巴细胞瘤-2(Bcl-2)mRNA的转录与Bcl-2蛋白、脑梗死区细胞间黏附分子-1(ICAM-1)、前脑兴奋性谷氨酸受体(GluR2)、局灶性脑缺血再灌注脑组织巢蛋白等物质的表达,从而起到神经保护的作用[6]。
2007年 9月至 2008年 8月,我国 132个城市14 702例患者因急性缺血性脑卒中入院,其中181例行rt-PA静脉溶栓治疗,溶栓率仅为1.23%。治疗延误超过溶栓“时间窗”导致大部分患者未能接受rt-PA静脉溶栓治疗为溶栓率低的主要原因。治疗延误包括了院前延误和院内延误。北京市一项关于卒中患者院前延误时间调查分析结果显示,卒中患者中有72.2%对卒中知识有一定了解,但仅有23.1%的患者知道卒中后需要立即治疗[7]。患者的生活方式、经济状况、知晓是否为高危个体、发病地点到医院的距离、是否转诊等是影响院前延误的因素[8]。多种客观原因导致无法明显改善院前延误,而有溶栓条件的医院患者多,等待时间长,科室之间协调性不佳,缺乏随时准备的卒中团队,团队对溶栓的不确定,导致院内延误的增加。延误时间不仅降低了患者的生存率,而且增加了并发症的发生,发病3h内接受溶栓的患者每延迟给药10 min,致残率就增加1%[9-10]。因此,组建随时待命、高效率的卒中团队,以缩短院内延误,尽早对需要的患者进行静脉溶栓极为重要。
我院AIS溶栓治疗与国内先进城市仍有较大差距,主要表现为溶栓率低、DNT时间过长。知情谈话时间长,检验、检查结果等待时间长,急诊医师及神经专科医师到场时间偏长等,导致DNT延长,同时神经内科医师单一处理模式也会延误治疗。采用BPR对现有的AIS患者识别和静脉溶栓过程中的各个环节进行优化,与对照组比较,观察组DNT时间缩短,静脉溶栓率提高,且DNT小于60 min患者的比例增加,最短DNT时间为15 min,但平均值仍在60 min以上,与发达国家相比仍有较大差距。芬兰的赫尔辛基模式中DNT的中位数仅为20 min,澳大利亚墨尔本模式为25 min,美国价值流分析模式为39 min[11-12]。分析原因为检验结果获取时间不确定,患者及其家属不信任导致沟通时间延长等问题,说明我院的溶栓流程仍需进一步优化和完善。
综上所述,BPR理论联合注射用血栓通用于AIS患者静脉溶栓显著提高了溶栓率,缩短了DNT,且不增加不良反应。

