单肿块首发的胸腹部恶性淋巴瘤影像学特征研究
王 钧
(淮安市淮安医院影像科 江苏 淮安 223200)
单肿块首发的胸腹部恶性淋巴瘤是恶性肿瘤疾病的一种,可发生于全身淋巴系统的各个区域,是常见的原发性肿瘤,发病后多累及腹部、淋巴结及周围器官组织[1]。为了提高患者预后,需要对其分期和病理、形态特征进行确认,因此临床中多采用影像学手段进行确认,本组研究以80例单肿块首发的胸腹部恶性淋巴瘤患者为研究对象,回顾性分析了所有患者的增强CT扫描结果,诣在明确其在CT诊断中表现,从而为单肿块首发的胸腹部恶性淋巴瘤临床提供相应的经验参考。
1 资料与方法
1.1 一般资料
本组研究共选取样本80例,均为我院2016年1月—2018年12月收治的单肿块首发的胸腹部恶性淋巴瘤患者,男56例,女24例,年龄17~70岁,平均年龄55.5±3.8岁,患者家庭背景、社会背景、生活条件不等,80例患者性别、年龄、家庭背景、社会背景、生活条件等一般资料无统计学差异(P>0.05),可排除个体资料差异对结果影响。
1.2 纳入标准
所有患者均符合单肿块首发的胸腹部恶性淋巴瘤,于生物学病理检查及影像学诊断中确诊,所有患者均为原发性淋巴瘤患者,排除合并其他恶性肿瘤疾病患者。研究内容报请我院伦理委员会,充分保证患者及其家属知情权,所有知情通知书均已送达。
1.3 方法
回顾性分析80例患者临床资料,分析单肿块首发的胸腹部恶性淋巴瘤影像学诊断特征。
1.4 统计学方法
使用SPSS14.0软件对数据进行统计学处理,计量资料平均数±标准差表示,经t检验,计数资料率表示,经χ2检验,P<0.05为差异具有统计学意义。
2 结果
80例患者均经增强CT检查,结果显示何杰金病14例,非何杰金淋巴肿瘤66例,所有患者均经增强CT扫描,结果显示80例患者淋巴结增大且呈均匀强化密度,其中22例患者呈均匀强化合并坏死密度,其中25.00%患者累及小网膜,42.50%患者累及肠系膜,其余患者均累及胰腺周围(32.5%),80%以上患者均可见腹主动脉周围信号增强。见表1。
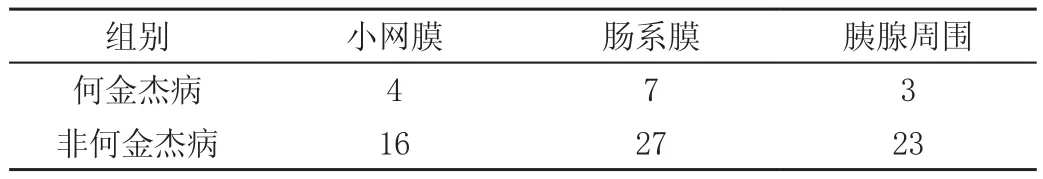
表1 80例患者淋巴瘤累及情况
3 讨论
3.1 影响诊断在单肿块首发的胸腹部恶性淋巴瘤临床中的意义
单肿块首发的胸腹部恶性淋巴瘤是一种较为常见的淋巴恶性肿瘤,本质上是淋巴网状系统的系统性恶性增生疾病,也是预后较差的恶性肿瘤疾病[2]。虽然通过生物学活检可以确定患者病情进展情况,但是病理诊断对肿瘤分期的确定能够提供的参考价值比较有限,因此最直接和最直观的方法就是通过影像学方法直接观察病灶,这也是恶性肿瘤临床中患者除了需要进行组织学活检外还要进行影像学诊断。影像学诊断也是确定治疗方案的重要依据[3-4]。
3.2 单肿块首发的胸腹部恶性淋巴瘤在增强CT中的表现
3.2.1 淋巴瘤及其腹部淋巴结影像学表现
80例患者中何杰金病14例,非何杰金淋巴肿瘤66例,其中14例患者累及腹部淋巴结,可见淋巴结增大且形态发生变化,多为圆形或椭圆形,边界不清晰,部分淋巴结出现融合,表现为不规则肿块。何金杰病患者淋巴结多大于2cm,非何金杰病患者淋巴结多大于1.5cm,增大且形态发生变化后可见均匀增强回声,其中非何金杰病患者多表现为均匀强化合并坏死。同时肿大淋巴结发生移位,包绕临近血管或器官。此外,非何杰金病患者CT中可见腹部主动脉淹没,主动脉和腔静脉后血管脂肪角消失,此外部分患者可见淋巴结增大包绕肠系膜血管而形成三明治征肿块。同时根据患者肿块大小,对肠系膜附近压迫程度不同,当压迫程度较大时患者小肠不规则狭窄。
3.2.2 淋巴结外累及器官CT表现
80例患者中,19例患者脾密度均匀增大,非何杰金病患者脾增大较为常见,约80.0%患者脾增大,同时71.2%非何杰金病患者密度均匀,28.8%患者低密度占位。此外,对胃肠恶性肿瘤患者进行统计后发现,所有胃肠恶性肿瘤患者均为何杰金病患者,这提示胃肠道淋巴瘤可能是何杰金病患者的特征之一。胃肠道累及患者可见胃窦部不规则溃疡,肠腔内肿块和肠壁增厚,且回声增强。累及小肠患者则表现为回声存在不同程度的不均匀强化。
3.3 单肿块首发的胸腹部恶性淋巴瘤影像学特征分析
根据本组研究结果,对病理学诊断、影像学诊断进行相互印证后发现,单肿块首发的胸腹部恶性淋巴瘤影像学特征如下:(1)患者脾脏增大,回声均匀。治疗后部分患者会出现肿大脾脏缩小,可能与淋巴瘤侵及有关。(2)脾脏内可见单个或多个低密度或等密度病灶,边界无明显特征,增强扫描中可见轻度强化回声,但病灶脾脏边界和正常脾脏边界相比更加清晰。(3)弥漫浸润型患者脾脏密度普遍减低,增强扫描后可见不均匀强化。
3.4 影像学特征在单肿块首发的胸腹部恶性淋巴瘤临床诊断中的指导意义
(1)腹部淋巴结核:淋巴结附近可见干酪样坏死,淋巴结容易粘连融合,增大淋巴结直径小于4cm。血行性淋巴结核腹腔、腹膜后及间隙特征与淋巴瘤相似,但是存在密度特征上差异。同时腹部淋巴结核和淋巴瘤淋巴结形态、大小、强化特征以及解剖分布也存在差异,因此可将这些特征作为鉴别淋巴结核和淋巴瘤的指标之一[5-6]。
(2)腹膜后淋巴结转移瘤:鉴别转移瘤和原发性淋巴瘤难度较低,转移瘤CT中可见病灶融合和成团,内部可见坏死灶。但是这并不能完全鉴别两者,一些其他原发性肿瘤在CT中也会有此表现,因此通过穿刺活检以及生物学检查是最可靠、最稳定的鉴别方法。
(3)腹膜后巨大淋巴增生:此类病较为罕见,发病率较低,CT表现以不均匀肿块为主,钙化灶较为少见,因此鉴别单肿块首发的胸腹部恶性淋巴瘤和巨大淋巴增生难度较低。

