植骨融合联合后路经伤椎短节段椎弓根钉固定对胸腰段脊椎骨折患者的疗效分析
刘小侃
河南省职工医院脊柱外科,河南省郑州市 450002
胸腰段脊椎骨折为临床常见骨折类型,发病率较高,约占脊柱骨折总患病率90%,占全身骨折5%~6%[1]。手术为目前临床治疗胸腰段脊椎骨折首选方案,传统长节段内固定术虽可准确复位脊椎位置,降低致残率,但手术创伤大、术后并发症多,跨伤椎短节段椎弓根钉固定虽可降低并发症发生率,但其难以纠正后凸畸形,对突入椎管内骨块复位效果不佳,不利于早期功能训练。后路经伤椎短节段椎弓根钉固定术治疗胸腰段脊椎骨折疗效确切,具有切口小、创伤小、复位效果理想等优势,不仅可准确复位伤椎,且可保留运动节段,避免伤椎旋转移位,对脊髓神经影响小,并发症发生率低,有助于术后脊椎功能恢复[2]。有学者指出植骨融合辅助手术治疗胸腰段脊椎骨折,可强化手术效果,达到完全性骨性愈合的目的[3]。本文经后路将伤椎短节段椎弓根钉固定同植骨融合用于胸腰段脊椎骨折治疗中,探讨其对患者椎体前、后缘高度变化及预后影响。结果如下。
1 对象和方法
1.1 观察对象 抽取2014年3月—2016年12月在我院接受治疗的胸腰段脊椎骨折患者87例,依据手术术式不同分组,对照组43例,男28例,女15例,年龄35~59岁,平均年龄(47.90±6.50)岁,Magerl分型:A型23例,B型15例,C型5例;观察组44例,男30例,女14例,年龄36~58岁,平均年龄(46.95±5.43)岁,Magerl分型:A型22例,B型16例,C型6例。比较两组临床基线资料,差异无统计学意义(P>0.05)。
1.2 入选及剔除标准 (1)入选标准:均经X线或CT检查确诊为胸腰段脊椎骨折;知晓本研究并签署知情同意书。(2)剔除标准:胸腰段脊柱骨折脱位严重者;存在凝血功能障碍者;陈旧性胸腰段脊椎骨折者;合并传染性疾患者;病理性椎体骨折;合并恶性肿瘤者;肝肾心等脏器肝功能衰竭者;合并骨质疏松症或免疫系统疾患者。
1.3 方法 对照组(跨伤椎短节段椎弓根钉固定):取俯卧位,全麻,确认伤椎位置,于伤椎上下椎体棘突中心行切口,剪开骶棘肌,于伤椎上下位椎体椎弓根分别置入1枚螺钉,接连接棒,探查椎管,实施椎板减压、复位骨折椎体,将上下邻椎作为支点间接撑开复位,X线透视复位满意后紧固其他螺钉,留置引流管、关闭切口。观察组(后路经伤椎短节段椎弓根钉固定联合植骨融合):全麻,取腹部悬空俯卧位,定位伤椎棘突(C形臂X线机透视下),明确伤椎部位,在下一椎体与上一椎体棘突中心做一后正中切口,沿棘突两侧切开骶棘肌,暴露伤椎及其上下椎体椎板、棘突和关节突关节,分别采用Roy-Camille法及“人字嵴”顶点法进行胸、腰椎置钉。将螺钉置入伤椎邻椎椎弓根后于伤椎椎弓根完整一侧向下向内倾斜置入活尾可动椎弓根钉(较正常螺钉短2~3mm),将连接棒折弯(依据正常生理曲度)并安装,若出现神经损伤或伤椎后壁破损等进行椎板切除减压术,连接椎弓根连接棒(对侧),紧固螺钉,撑开并复位伤椎,将小关节、伤椎及上位椎椎板打毛,咬碎处理术中所咬除骨质,植于椎板表面,进行横连安装。对伤椎终板压缩重的节段进行横突间、椎板间或棘突与横突椎板间植骨融合,植骨选用人工骨或自体骨,常规放置引流管,缝合切口。
1.4 观察指标 (1)统计对比两组临床治疗效果,依据日本骨科协会评估治疗分数(JOA)评价临床疗效:改善率=(术后评分-术前评分)/术前评分×100%。改善率不足25%为差,25%≤改善率<50%为可;50%≤改善率<75%为良;改善率≥75%为优[4]。优良率=(良+优)/总例数×100%。(2)术后1年复查胸腰段X线,测量比较两组伤椎椎体前、后缘高度变化情况。(3)以QOL量表评价两组生活质量,QOL评分越高,生活质量越佳[5]。
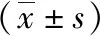
2 结果
2.1 疗效 两组治疗优良率比较,观察组较高,差异有统计学意义(P<0.05)。见表1。

表1两组疗效比较[n(%)]
注:*与对照组比较,χ2=4.145,P=0.042。
2.2 椎体前、后缘高度 观察组术后1年椎体前缘高度及后缘高度均较对照组高,差异有统计学意义(P<0.05)。见表2。

表2两组椎体前后缘高度比较
2.3 QOL评分 术后QOL评分与对照组比较,观察组较高,差异有统计学意义(P<0.05)。见表3。

表3两组QOL评分比较分)
3 讨论
胸腰段脊椎组织结构特殊,缺乏腰骶韧带、胸廓保护,当外界巨大冲击力作用于此处时极易发生骨折。有学者指出早期进行手术不仅能复位伤椎,稳定骨折节段,且可实施椎管减压[6]。常规跨伤椎短节段椎弓根钉固定可采用4枚椎弓根钉对伤椎上下两相邻椎体进行固定,有效撑开椎体高度,复位骨折,恢复、固定伤椎前后缘高度,但其难以控制伤椎的旋转移位;且其“平行四边形”效应固定伤椎效果不佳,后期易出现角度或复位高度丢失情况,内固定失败率高,提高脊柱后凸畸形等并发症发生率,影响后续治疗[7]。
后路经伤椎短节段椎弓根钉固定为新型三点式固定方法,可解除跨伤椎椎弓根钉固定时出现的“伤椎悬浮效应”,直接向前推动伤椎,减少后凸成型的发生[8]。相比于后路跨伤椎短节段椎弓根钉固定术应力分布更为均匀,可使应力均匀分布于每个螺钉上,减少内固定折损,避免出现“平行四边形”效应,进而减少术后后凸矫正度的丢失;此外该术式对邻近正常组织影响小,可最大限度维持固定部位正常生理曲度,保留运动节段,减轻毗邻椎体载荷补偿,降低邻椎退行性病变发生率;同时伤椎置入螺钉后所构成的空间占位效应,利于伤椎椎体高度的恢复,避免出现椎体高度丢失。但椎体为松质骨,骨折后骨小梁及椎体终板被损,后路撑开复位过程中难以恢复至原有结构,易形成“蛋壳”样空腔,需辅助其他手段填充伤椎椎体复位后遗留的空腔。植骨融合不仅可有效填充该空腔,提高前中柱抗压稳定性;且可对塌陷的终板进行复位,避免后柱突入椎体,辅助后路经伤椎短节段椎弓根钉固定术治疗有助于恢复伤椎高度,矫正水平移位及后凸畸形,分散椎弓根钉集中应力,稳定固定节段,促进伤椎功能恢复。本文发现,相比于对照组,观察组治疗优良率高、术后1年椎体前、后缘高度均较高,提示经后路经伤椎短节段椎弓根钉固定结合植骨融合治疗胸腰段脊椎骨折,疗效显著,有助于患者伤椎前后缘高度的恢复;同时本研究发现观察组术后QOL评分较对照组高,旨在说明植骨融合联合后路经伤椎短节段椎弓根钉固定可改善胸腰段脊椎骨折患者术后生活质量。
综上,后路经伤椎短节段椎弓根钉固定联合植骨融合应用于胸腰段脊椎骨折患者,可提高生活质量及椎体前、后缘高度,疗效确切,值得推广应用。

