多学科协作模式在多重耐药菌感染管理中的应用研究
梁艳芳, 赖晓全, 王坚苗,2, 谭莉
多重耐药菌(multidrug-resistant organisms,MDROs)已成为威胁人类健康的全球性公共卫生问题,其引起的医院感染延长了患者的住院时间并增加了死亡率,严重影响医疗、护理质量及患者安全,给世界各国带来了沉重的经济负担[1-2]。研究表明,美国每年有超过200万人感染耐药菌,其导致美国医疗卫生系统每年在抗感染治疗方面需额外支出200亿美元[3]。CHINET监测结果显示,我国三级甲等医院多种MDROs检出率均处于较高水平,且耐药率增长速度居世界首位[4]。如何有效预防和控制MDROs在医院内的传播,已引起政府、卫生行政主管部门及社会各界的关注。而导致MDROs产生和传播的因素较多,预防其感染的难度较大,常常涉及医务、护理、药学、检验、计算机、后勤等多个学科与部门的合作和管理,为使MDROs的防控以长效机制实现常态化、科学化管理,最终减少MDROs的发生,本研究于2018年采用多学科协作(multi-disciplinary team,MDT)模式对其进行管理,以期为有效控制MDROs的产生和传播提供实证依据。
1 对象与方法
1.1 研究对象
选择湖北省某三级甲等综合医院为研究对象,该医院设有44个临床科室,15个ICU(包括14个专科ICU和1个综合ICU),4 000余张床位。2017年和2018年总住院人数分别为153 479和165 982人。2017年MDROs管理模式为医院感染管理科为主的传统管理模式,2018年MDROs管理模式为MDT管理模式。
1.2 目标管理菌
根据近年监测数据以及参考《医院感染管理质量控制指标(2015版)》[5],将耐碳青霉烯类鲍曼不动杆菌(CRAB)、耐甲氧西林金黄色葡萄球菌(MRSA)、耐碳青霉烯类肺炎克雷伯菌(CRKP)、耐碳青霉烯类铜绿假单胞菌(CRPAE)、耐碳青霉烯类大肠埃希菌(CRECO)和耐万古霉素肠球菌(VRE)列为目标管理菌。药敏结果的判断参照美国临床实验标准化协会CLSI 2017年推荐标准[6]。
1.3 MDT管理模式
1.3.1 MDT工作组2018年由医院感染管理委员会牵头成立多重耐药菌感染防控多学科协作(MDR-MDT)工作组,组员包括分管院领导、医务处、护理部、药学部、检验科、计算机中心、后勤处、医院感染管理科和临床科室,让相关部门在工作中交互协作,共同采取防控策略,提高防控效率。
1.3.2 活动方式每次MDR-MDT活动会议经精心策划,针对MDROs感染防控过程中出现的问题进行探讨。以数据和问题为导向,结合相关指南和规范,将防控实践中最困难、最常见的问题予以解决,制定解决方案。继而,临床科室落实方案,同时职能科室进行督导。
1.3.3 工作机制每月固定时间开展MDR-MDT讨论会议。会议主题由组长与核心团队成员共同协商选取,每一次主题在前一次组会上讨论确定。MDR-MDT会议前,由各部门/科室对各自所督导、监测和执行内容进行统计分析,并对存在问题进行汇总及分析可能原因和提出拟解决措施,同时形成报告交于秘书。MDR-MDT会议时,首先由组长进行工作总结,再由各个部门/科室就相关事务及问题进行汇报,然后组员一起讨论分析,提出改进措施,制定或修订相关方案和制度,形成共识。秘书则负责整个会议的安排,准备必要的设备设施,收集各部门/科室提供的资料,以及负责记录会议讨论内容及讨论结果。
1.3.4 职责与分工各职能部门明确职责分工,对MDROs防控进行全程监控、环节把关和持续改进。①医务处负责统筹组织,检查、推进和督导MDR-MDT会议上通过方案和决策的执行;②药学部定期和不定期的根据《抗菌药物临床应用指导原则》对临床医生进行培训,并对特殊使用级抗菌药物使用前微生物送检情况以及使用适应症进行监督;③检验科微生物室负责微生物的培养、分离和鉴定,识别MDROs菌株,并定期分析临床各科室病原菌流行及抗菌药物耐药性的变迁情况;④计算机中心负责开发和维护HIS系统中MDROs监测与预警模块,使医生工作站和护士工作站实现MDROs信息化实时监控;⑤后勤处负责督导保洁人员对医疗废物的处置、环境物表清洗消毒及空调通风设施清洗消毒等工作;⑥医院感染管理科专职人员根据杏林医院感染实时监控系统对MDROs检出患者进行全过程在线监控,制定《MDROs集束化防控措施核查表》,每周现场督导两次医务人员MDROs防控措施的落实情况,并每月将督导结果反馈给科室负责人,同时每季度采用MRSA显色鉴定培养基(法国梅里埃公司生产)、CRAB显色鉴定培养基(法国梅里埃公司生产)和CRE显色鉴定培养基(法国梅里埃公司生产)对ICU环境物表的进行目标菌采样检查;⑦护理部负责协调护理人员在防控过程中出现的问题,保障工作实施;⑧临床科室成立MDROs防控专项小组,负责科室MDROs防控措施的培训、实施和督导,并正确掌握抗菌药物的使用指征、合理使用抗菌药物。
1.4 评估指标
①MDROs核心防控措施落实率:包括医生和护士核心防控措施落实率;②环境物表MDROs检出率:包括CRAB、MRSA和CRE(耐碳青霉烯类肠杆菌科细菌)环境物表检出率;③特殊级抗菌药物合理使用评估:包括碳青霉烯类和替加环素使用前微生物培养未送检率及无适应症使用率;④MDROs医院感染发生率;⑤MDROs检出率。
1.5 统计分析
对MDT管理模式实施前后各评估指标数据进行对比分析,2017年1—12月数据为实施MDT前,2018年1—12月数据为实施MDT后。采用SPSS 20.0软件对数据进行统计分析,计数资料采用百分比表示,率的比较采用χ2检验或Fisher确切概率法,以P<0.05为差异有统计学意义。
2 结果
2.1 MDROs核心防控措施落实情况
实施MDR-MDT管理模式后,MDROs防控措施总落实率由77.00%提高至94.35%,提高了22.54%,各项具体防控措施落实率也均有提高,且差异具有统计学意义(P<0.05)。见表1。
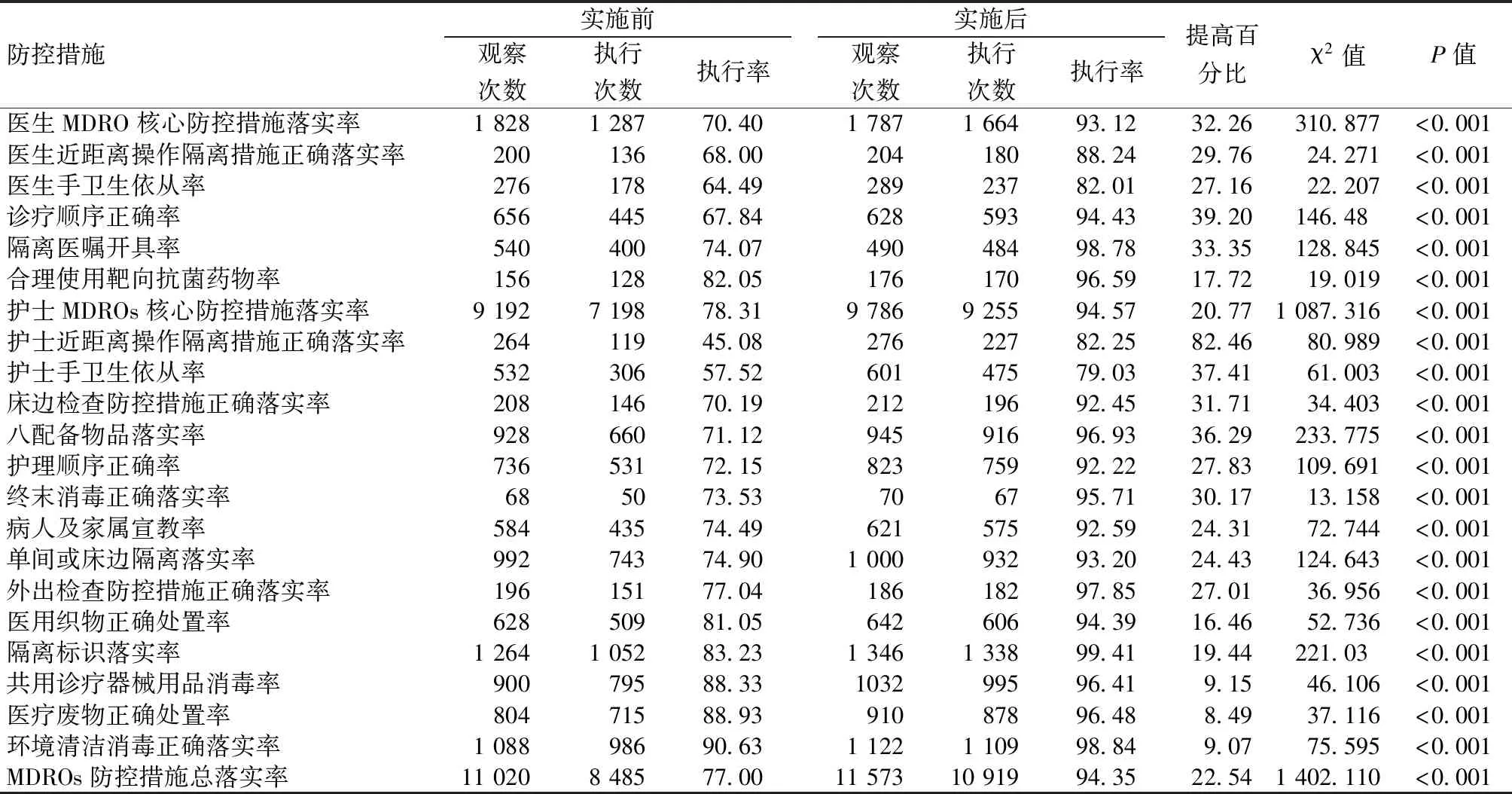
表1 实施MDT模式前后MDROs核心防控措施落实率比较 n,%
2.2 环境物表MDROs检出情况
实施MDR-MDT管理模式后,环境物表MDROs总检出率由9.44%下降至3.47%,下降了62.24%,各目标菌的环境物表检出率均有下降,且差异具有统计学意义(P<0.05),见表2。
2.3 特殊使用级抗菌药物使用监督情况
实施MDR-MDT管理模式后,碳青霉烯类和替加环素使用前微生物培养未送检率和无适应症使用率分别下降了46.15%和50.82%,且差异具有统计学意义(P<0.05)。见表3。
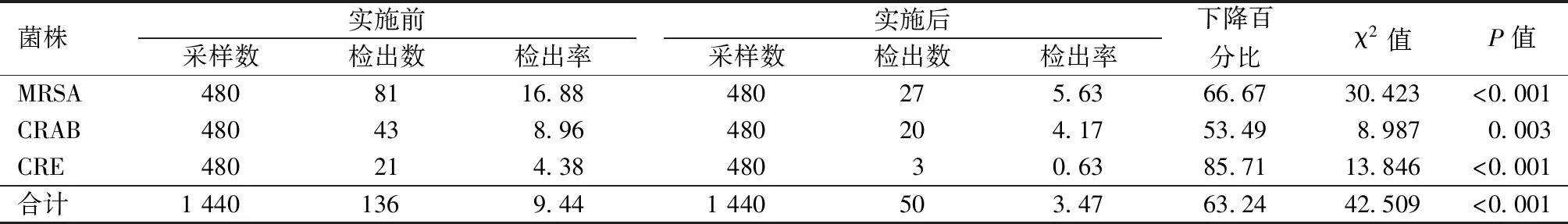
表2 实施MDT模式前后环境物表MDROs检出率比较 n,%

表3 实施MDT模式前后碳青霉烯类和替加环素临床合理使用情况比较 n,%
2.4 MDROs医院感染发生情况
实施MDR-MDT管理模式后,MDROs医院感染发生率由1.21%下降至0.63%,下降了48.19%。除CRECO和VRE外,各菌株实施前后医院感染发生率差异均有统计学意义(P<0.05)。见表4。
2.5 MDROs检出情况
实施MDR-MDT管理模式后,MDROs总检出率由47.30%下降至30.02%,下降了36.54%。除CRECO和VRE外,各菌株实施前后检出率差异均有统计学意义(P<0.05)。见表5。
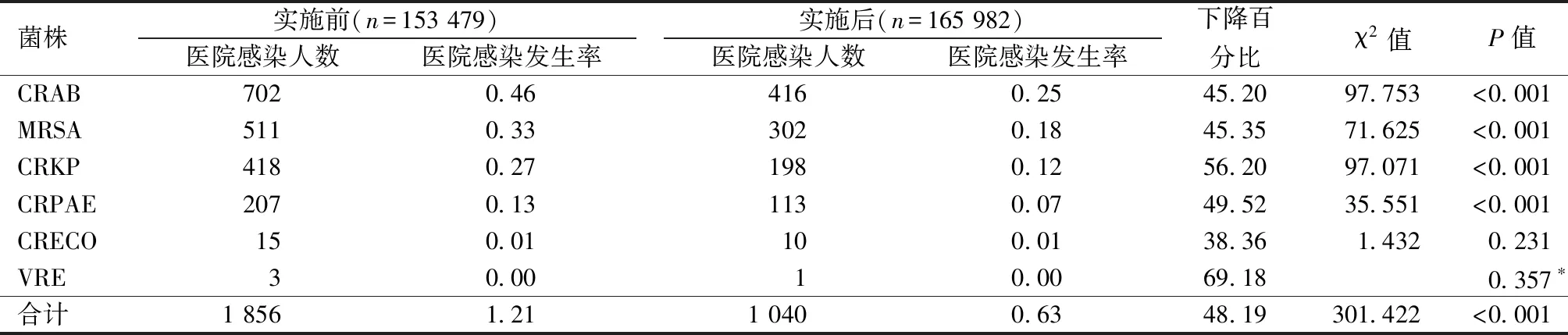
表4 实施MDT模式前后MDROs医院感染发生率比较 n,%
注:*采用Fisher确切概率法

表5 实施MDT模式前后MDROs检出率比较 n,%
注:*采用Fisher确切概率法
3 讨论
多重耐药菌的形势无论国内或国外,均呈严峻状况[7]。据研究报告,全世界每年有超过70万人死于耐药菌感染,如果世界各国不采取有效措施来遏制细菌耐药的发生与传播,到2050年全世界每年将会有约1 000万人死于耐药菌感染,该数量超过癌症的死亡人数[8]。对于如何防控MDROs也有较多干预性研究,如PDCA循环法、品管圈、精细化管理法等[9],也有部分学者采用MDT模式对重点科室MDROs进行管理[10-11],旨在通过建立MDT管理团队,使MDROs的防控更加科学有效。
研究结果显示,通过实施MDT管理模式,MDROs各项防控措施的落实率均得以提高,尤其是近距离操作隔离措施,如穿隔离衣以及手卫生等在临床实际防控工作中执行起来具有较大难度的环节有了很大改善,这有效阻断了MDROs在患者之间的传播。国内也有学者曾对46所医院调查发现,通过采取MDROs预防控制措施,可以有效降低MDROs医院感染的发生[12],这有效说明防控措施落实率的提高对最终降低MDROs医院感染发生率具有显著作用。防控措施落实率的提高,一方面与信息化实时监控有关,医生和护士工作站的醒目标识可以让医护人员及时了解到本科室的MDROs信息,从而尽早采取隔离防控措施;另一方面与实施MDT管理模式使得各项指标数据在医院各层面进行了公开化、透明化有关,该模式起到了正面反馈透明监管的作用,让医务人员在管理层的有效压力下,主动进行了质量改进,提高了防控措施的执行力和防控质量。
多种MDROs如CRAB等已被证实可以在环境物体表面中被检出,并持续存活较长时间,且研究表明环境污染与患者MDROs的感染息息相关[13]。环境清洁消毒是预防和控制MDROs传播链中的重要一环,加强环境物体表面的清洁消毒,可以有效减少MDROs的感染[14]。通过后勤处对保洁人员的监管,环境清洁水平得以提高,环境物表的MDROs检出率明显下降,这在一定程度上减少了MDROs在病人间的传播。
多项研究表明,既往使用碳青霉烯类抗生素是MDROs定植或感染的独立危险因素[15-16]。耐药菌持续增加的原因之一是抗生素的选择性压力,抗生素的大量使用尤其是滥用,使得很多敏感的细菌被杀灭,从而导致耐药菌大量繁殖或从一个敏感菌群中筛选出一个耐药的亚群菌群。通过药学部的处方点评和监管,特殊使用级抗菌药物的合理使用情况得到明显改善,这从根源上减少了部分耐药菌的产生。
总的来说,本研究中通过多学科的交互作用,使得医务人员对MDROs防控措施的执行力得以明显提高,管理更加有序和规范,最终降低了MDROs医院感染发生率和检出率,这一实践也证实了MDT管理模式的有效性。该模式对医院感染管理方式的改进和创新产生了积极效应。

