极低出生体质量儿的临床特征及预后分析
杨 蓉
(陕西省宝鸡市妇幼保健院 新生儿科, 宝鸡 陕西, 721000)
极低出生体质量(VLBW)儿是指出生体质量小于1 500 g的婴儿,其中大部分胎龄在28周以下的VLBW为早产儿。VLBW患儿各器官功能发育不完善,生活能力及抗病能力极低,病死率极高[1]。新生儿病死率作为衡量一个国家和地区围产期保健水平的重要指标,一直是公共卫生领域关注的焦点[2]。近年来,随着辅助生育技术的发展及围术期护理水平的提高, VLBW的救治存活率逐渐升高[3]。本研究回顾性分析医院临床资料,探讨VLBW的临床特征及影响预后的主要因素,以期在临床中给予针对性的预防和治疗,尽量避免严重并发症的发生,从而提高极低出生体质量儿的存活率以及生存质量。
1 资料与方法
1.1 一般资料
回顾性分析陕西省宝鸡市妇幼保健院2014年4月—2018年5月收治的VLBW患儿120例的临床资料。纳入标准: 出生体质量低于1 500 g, 胎龄不足37周;无危及生命的先天畸形;住院病理资料完整。将本院收治的符合纳入标准的共120例纳入研究,收集VLBW儿临床资料、产妇孕期情况以及患儿围术期并发症发生情况。根据治疗结局将患儿分为治愈组和未治愈组。治愈组病情明显好转,治愈出院92例; 未治愈组治疗过程中病情未缓解家属放弃治疗或患者死亡的排除研究,共纳入28例。
1.2 观察指标
观察2组患儿基本情况,包括性别比例、胎龄、出生体质量及住院时间。观察产妇基本指标包括年龄、是否高龄、是否患有妊娠期高血压及糖尿病、是否习惯性流产。统计患儿围术期并发症发生情况,包括是否患有肺炎、呼吸衰竭、新生儿呼吸窘迫综合征(NRDS)、贫血、颅内出血、高胆红素血症、高乳酸血症、新生儿窒息、低血糖和心肌损害。
1.3 统计学分析
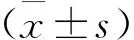
2 结 果
2.1 一般资料比较
2组男女比例无显著差异(P>0.05)。未治愈组胎龄显著低于治愈组(P<0.05)。治愈组出生体质量高于未治愈组, 2组有显著差异(P<0.05)。2组患儿平均住院时间有显著差异(P<0.05)。见表1。
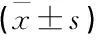
表1 2组患儿基本情况比较
与治愈组比较, *P<0.05。
2.2 产妇基本情况比较
2组产妇平均年龄、是否患有妊娠期糖尿病及是否为习惯性流产差异无统计学意义(P>0.05)。未治愈组患儿母亲高龄比例较治愈组显著更高(P<0.05)。2组产妇妊娠期高血压发生率有显著差异(P<0.05)。见表2。
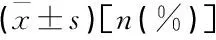
表2 2组产妇基本情况对比
与治愈组比较, *P<0.05。
2.3 患儿临床并发症发生情况比较
2组患儿肺炎、NRDS、贫血、颅内出血、高胆红素血症、新生儿窒息发生率以及心肌损害发生率无显著差异(P>0.05), 但未治愈组患儿呼吸衰竭、高乳酸血症和低血糖发生率均显著高于治愈组(P<0.05)。见表3。
3 讨 论
本研究表明VLBW患儿的病死率为23.3%, 与刘江勤等[4]研究结果基本一致。还有研究[5]表明, VLBW患儿的病死率为10%左右,而部分地区高达50%, 这主要是由各个地方经济发展水平不一致导致的。研究发现VLBW患儿的住院及治疗费用十分昂贵,普通家庭难以负担,因此患儿家庭的经济情况是放弃治疗的主要原因。本研究表明,未治愈组患儿的胎龄普遍较治愈组患儿低(P<0.05), 且有研究[6]显示,胎龄小是影响VLBW的危险因素。胎龄较小的患儿往往身体各器官严重发育不良,抗病能力极低,为患儿的生存带来了极大威胁与挑战[7]。治愈组患儿的平均体质量约为1 345 g, 而未治愈组只有1 108 g。研究[8]表明,影响胎儿体质量的因素很多,其中孕周是影响新生儿体质量的主要原因。胎儿在母体内时间越长,孕周最大,新生儿体质量则越重。未治愈组患儿的胎龄显著小于治愈组,因此未治愈组患儿出生体质量较小,与邹琳等[9]、赵凯怡等[10]研究一致。

表3 2组患儿临床并发症发生情况对比
NRDS: 新生儿呼吸窘迫综合征。与治愈组比较, *P<0.05。
产妇的基本情况对VLBW患儿预后也有很大影响,高龄产妇是指年龄≥35岁的孕产妇[11]。在本研究中,未治愈组中50%为高龄产妇,而治愈组仅为16.3%(P<0.05)。随着人们生育观念的改变,生育年龄也持续增高。有研究[12]显示,高龄产妇较适龄产妇更容易出现妊娠期综合征,胎儿出现体质量异常和畸形等不良情况的概率也更大。本研究中,未治愈组产妇出现妊娠期高血压的比例较治愈组高。研究[13]也证实,妊娠期高血压能够影响新生儿的出生体质量。这是因为妊娠期高血压会引起血管痉挛,使胎盘功能减退,而胎盘供血不足则会引起胎儿宫内发育迟缓,造成新生儿体质量降低。本研究中未治愈组产妇患妊娠期糖尿的比例与治愈组比较无显著差异,但仍高于治愈组。高英[14]研究表明,高龄产妇生产VLBW患儿的比例约为5.02%, 而适龄孕妇组则为1.98%, 2组有显著差异(P<0.05)。孕期产前检查可以对妊娠期不良现象及早发现并进行相应处理,同时加强孕妇营养及护理知识有利于改善新生儿出生体质量。
本研究中未治愈组患儿呼吸衰竭率为89.3%, 而治愈组仅为58.7%, 2组差异有统计学意义(P<0.05)。有研究[15]表明,胎龄小于30周的早产儿,肺部发育刚处于囊泡期,外部治疗引发的感染极易引起呼吸道、血管和间质损伤,导致肺泡结构的简化和血管生成异常,阻滞未成熟肺的进一步发育,且胎龄越小,呼吸衰竭的发生率越高。本研究中,未治愈组患儿的胎龄和体质量普遍小于治愈组,发生呼吸衰竭的比例也显著高于治愈组,这与之前的研究结果一致。乳酸水平升高常见于急性危重疾病患者,且血浆乳酸水平越高,相应的病死率就越高,严重的高乳酸血症易导致心肌收缩能力降低及组织灌注[16]。本研究中未治愈组患儿的高乳酸血症发生率显著高于治愈组,这是影响未治愈组患儿死亡的一个重要因素。
国内调查[17]表明,新生儿低血糖发病率占1%~5%, 而本研究中未治愈组和治愈组患儿发生低血糖的比例分别为67.9%和29.3%, 均高于正常水平。VLBW和早产儿体内贮存能量较少,而出生后机体代谢所需能量很高,易发生低血糖。新生儿如果患有某些严重疾病,如窒息、败血症、硬肿症和呼吸衰竭等,或者环境温度过低,均可引起代谢率增加和缺氧使血糖消耗增加,同时摄入减少而导致低血糖[18]。部分患儿因哺乳不足或腹泻导致糖摄入减少、垂体功能低下、甲状腺功能不全以及肾上腺皮质病变导致的胰高血糖素缺乏极有可能引发低血糖。患有遗传代谢性疾病,如半乳糖血症、糖原贮积症、果糖不耐受等也易导致低血糖[19]。
综上所述,极低出生体质量儿影响预后的因素很多,着重加强医院相关因素的治疗及护理水平对降低VLBW的发生率及出生后并发症发生率具有积极意义。本研究的主要局限在于,作为一个单中心回顾性调查,对极低出生体质量早产儿预后判断是以出院时间为终点,没有进行长期随访。

