低分子肝素联合阿司匹林对子痫前期患者母婴结局的影响
王 真, 岳 华
(西电集团医院 妇产科, 陕西 西安, 710000)
子痫前期是女性妊娠期特有的疾病,主要表现为头痛、眼花、恶心、呕吐、上腹不适等,若未及时治疗,随病情进展可引起抽搐、昏迷等,严重危害母婴健康[1]。目前,子痫前期主要采取对症及抗凝药物治疗,其中阿司匹林是常用的抗凝药物,可有效缓解患者的临床症状,但仍有部分患者疗效欠佳[2]。低分子肝素是临床上常用的抗凝药物,其抗凝机制与阿司匹林不同,二者联合应用可增强抗凝效果[3]。本研究探讨低分子肝素联合阿司匹林对子痫前期患者疗效及母婴结局的影响,现报告如下。
1 资料与方法
1.1 一般资料
选取2017年1月—2019年1月本院子痫前期患者200例,依据随机数字表分为联合治疗组与阿司匹林组,每组100例。纳入标准: ① 经临床症状、病史、实验室等检查确诊为子痫前期[4]; ② 年龄>18岁、单胎、头位、孕周>20周; ③ 对本次治疗存在禁忌证; ④ 签署知情同意书。排除标准: ① 有精神病史、原发性高血压史; ② 病情严重需立即终止妊娠; ③ 有心、肝、肾等严重疾病; ④ 有血液、内分泌、神经等系统严重疾病。本研究经伦理委员会审批通过, 2组产史、年龄、体质量指数、孕周、24 h尿蛋白比较,差异无统计学意义(P>0.05), 见表1。
1.2 方法
阿司匹林组给予阿司匹林肠溶片(合肥久联制药有限公司,国药准字H34021217, 0.3 g×100片)口服, 1次/片, 3次/d, 共7 d, 并给予解痉、降压、生活作息指导、胎心及生命体征监测等对症处理。
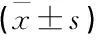
表1 2组患者一般资料比较
联合治疗组在阿司匹林组基础上给予低分子肝素治疗,即给予与阿司匹林组相同的阿司匹林及对症治疗,另给予低分子肝素(天津红日药业股份有限公司,国药准字H20000706)皮下注射治疗, 4 000 IU/次, 1次/d,共7 d, 治疗期间密切监测凝血功能及病情并依此调整剂量。
1.3 指标观察
比较2组凝血功能、血压、子宫及脐动脉血流、母婴结局、不良反应。① 凝血功能: 治疗前后通过血常规检测D-二聚体(D-D)、血浆纤维蛋白原(FIB)水平。② 血压: 治疗前后通过血压计检测收缩压(SBP)、舒张压(DBP)。③ 子宫及脐动脉血流: 治疗前后通过彩色多普勒超声诊断仪检测子宫及脐动脉收缩期最大血流速度与舒张末期血流速度之比(S/D)。④ 母婴结局: 记录围产期产后出血、胎盘早剥、胎儿窘迫、新生儿窒息等发生情况[5]。⑤ 不良反应: 记录治疗期间血小板减少、出血、肝肾损害等发生情况。
1.4 统计学分析
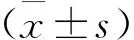
2 结 果
2.1 2组治疗前后D-D、FIB水平比较
2组治疗前D-D、FIB水平比较,差异无统计学意义(P>0.05); 2组治疗后D-D、FIB水平低于治疗前,且联合治疗组治疗后D-D、FIB水平低于阿司匹林组,差异有统计学意义(P<0.05), 见表2。
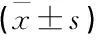
表2 2组治疗前后D-D、FIB比较
D-D: D-二聚体; FIB: 血浆纤维蛋白原。与治疗前比较, *P<0.05; 与阿司匹林组比较, #P<0.05。
2.2 2组治疗前后SBP、DBP比较
2组治疗前SBP、DBP比较,差异无统计学意义(P>0.05); 2组治疗后SBP、DBP低于治疗前,联合治疗组治疗后SBP、DBP低于阿司匹林组,差异有统计学意义(P<0.05), 见表3。
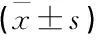
表3 2组治疗前后SBP、DBP比较 mmHg
SBP: 收缩压; DBP: 舒张压。与治疗前比较,*P<0.05; 与阿司匹林组比较,#P<0.05。
2.3 2组治疗前后子宫及脐动脉S/D比较
2组治疗前子宫及脐动脉S/D比较,差异无统计学意义(P>0.05); 2组治疗后子宫及脐动脉S/D低于治疗前,联合治疗组治疗后子宫及脐动脉S/D低于阿司匹林组,差异有统计学意义(P<0.05), 见表4。
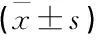
表4 2组治疗前后子宫及脐动脉S/D比较
与治疗前比较, *P<0.05; 与阿司匹林组比较, #P<0.05。
2.4 2组母婴结局及不良反应比较
联合治疗组不良母婴结局发生率低于阿司匹林组,差异有统计学意义(P<0.05), 见表5。2组不良反应发生率比较无显著差异(P>0.05), 所有不良反应经对症处理后缓解,见表6。

表5 2组母婴结局比较[n(%)]
与阿司匹林组比较, *P<0.05。

表6 2组不良反应比较[n(%)]
3 讨 论
子痫前期是指妇女妊娠20周以后出现高血压、蛋白尿,其病因尚未明确,发病率约占全部妊娠的3.9%。近年来,随着生育政策开放,子痫前期发病率逐年增高,若未及时治疗,可影响患者维持妊娠的功能,严重者可导致产后出血、胎盘早剥、胎儿窘迫、新生儿窒息等不良结局[6-7]。
目前,较多研究[8-9]显示,子痫前期的发病主要与血管内皮损伤、血小板激活及微血栓形成等有关,凝血、抗凝系统失衡是病情进展的重要因素,可导致患者处于高凝、栓塞状态,甚至进展为子痫,提示抗凝治疗对子痫前期具有重要的作用。相关研究[10-11]报道,阿司匹林是子痫前期首选的抗凝药物之一,通过阻断花生四烯酸代谢、抑制环氧化酶活性,可有效减少前列腺素内过氧化物和内皮细胞合成血栓素A2, 有助于抑制血小板聚集、血栓形成,其临床治疗作用已被认可。有研究[12-13]表明,低分子肝素是一种由普通肝素解聚制备而成的低分子量抗凝药物,其易被人体吸收,通过与抗凝血酶Ⅲ结合而对凝血酶及凝血活性因子Xa产生良好的抑制作用,有助于抑制血栓形成。D-D是一种来源于纤溶酶溶解的交联纤维蛋白, FIB是一种由肝脏合成的具有凝血功能的蛋白质,二者在血管凝血及血栓形成中具有重要的作用,可有效反映子痫前期患者的凝血功能[14-15]。
本研究中, 2组治疗后D-D、FIB、SBP、DBP、子宫及脐动脉S/D显著低于治疗前,联合治疗组治疗后D-D、FIB、SBP、DBP、子宫及脐动脉S/D显著低于阿司匹林组,表明低分子肝素联合阿司匹林能够有效改善子痫前期患者凝血功能、血压、子宫及脐动脉血流状态,有助于提高患者的疗效。这可能是由于单独应用阿司匹林能够通过阻断花生四烯酸代谢、抑制环氧化酶活性而有效改善子痫前期患者凝血功能,有助于改善机体血液循环而改善患者高凝、栓塞状态,进而降低患者的血压,改善子宫及脐动脉血流状态,但可能由于部分患者病情严重,且受疗效单一、个体差异等影响,导致疗效欠佳。联合低分子肝素治疗后,可能由于其能够通过与抗凝血酶Ⅲ结合而有效抑制了子痫前期患者凝血酶及凝血活性因子Xa等凝血因子的活性,有助于减少内皮释放多种凝血因子,尤其是可能有效抑制了D-D、FIB等凝血因子释放,进而有效调节了患者凝血系统、抗凝系统平衡,进一步抑制了血管血栓形成及改善了其高凝、栓塞状态,从而更有效地改善了患者血液循环,改善了患者血压、子宫及脐动脉血流,从而提高了疗效。同时,本研究中,联合治疗组不良母婴结局发生率显著低于阿司匹林组,与既往研究[5-6]相似,表明低分子肝素联合阿司匹林能够有效改善子痫前期患者母婴结局。本研究中,2组不良反应发生率比较无显著差异,提示低分子肝素联合阿司匹林治疗子痫前期的安全性好,不会显著增高患者血小板减少、出血、肝肾损害等药物不良反应发生率。
综上所述,低分子肝素联合阿司匹林可有效改善子痫前期患者凝血功能、血压、子宫及脐动脉血流状态,有利于改善疗效及母婴结局,且安全性好。

