微创与开颅手术在脑出血治疗中的疗效及安全性对比研究
骆安林
广东省阳春市人民医院神经外科,广东阳春 529600
脑出血主要指的是非外伤性原因导致的脑实质血管破裂出血,其属于神经外科十分常见的一种危急重症。本病的发病原因较为复杂,冠状动脉硬化、温度变化、高血压等均是引起脑出血的主要原因[1]。手术清除血肿是临床治疗脑出血的主要手段,其可确保患者神经功能处于正常状态,并可使脑组织压迫程度相应的减轻,有效改善预后和生存质量。常规开颅手术会在一定程度上损伤患者脑部,特别是中老年脑出血患者在进行开颅手术时,并发症发生率较高。微创手术作为安全有效的术式,其可使手术风险显著降低,同时进一步提高临床疗效。选取本院2016 年1 月~2018 年9 月收治的108 例脑出血患者作为研究对象,现报道如下。
1 资料与方法
1.1 一般资料
选取本院2016 年1 月~2018 年9 月收治的108 例脑出血患者作为研究对象,纳入标准:(1)符合脑血管病变学术会议制定的脑出血的相关临床诊断标准[2],并经颅脑CT、MRI 等相关检查确诊;(2)符合手术指征,患者对手术耐受性良好;(3)通过医院伦理委员会审核批准,患者自愿签署知情同意书。排除标准:(1)凝血功能异常、心脑肝肾等重要脏器病变;(2)动脉瘤、其他恶性肿瘤;(3)近期内服用过止血药物或患有其他内科病症。依照抽签法分为对照组和研究组,每组患者54 例,对照组男26 例,女28例,年龄47 ~78 岁,平均(61.8±3.4)岁;其中基底节区出血32 例,丘脑出血15 例,脑叶出血8 例;出血量28 ~87mL,平均(47.8±6.5)mL;研究组男25 例,女29 例,年龄48 ~79 岁,平均(62.9±3.6)岁;其中基底节区出血30 例,丘脑出血14 例,脑叶出血10 例;出血量28 ~88mL,平均(48.3±6.7)mL。两组患者的一般资料比较差异无统计学意义(P >0.05),具有可比性。
1.2 方法
对照组实施常规开颅手术,予以全身麻醉,以事先制定好的治疗方案作为依据,于血肿部位作马蹄形或弧形切口,开颅后将硬脑膜切开。分离脑组织与蛛网膜,待达到血肿腔后仔细清除血肿,并对清除血肿块进行止血,常规留置引流管后手术操作结束。研究组实施微创手术,以影像学检查结果为根据,确定穿刺部位,并对治疗方案进行确定,予以局部麻醉,以电钻于颅骨钻孔,“十”字切开硬脑膜,予脑穿针试穿刺成功后,将软硅胶引流管置入患者血肿腔,缓慢抽出部分血肿。妥善固定好引流管。术后通过脑部CT 复查的方式了解血肿残留情况,每次将3 万U 尿激酶(吉林敖东洮南药业股份有限公司,H22023692,药品规格:化学药品,10 万单位)注入血肿腔,以便达到溶解血块的目的,确保血肿可逐渐经引流管顺利流出,3 ~5d 后血肿清除,拔除引流管。
1.3 观察指标与疗效评价
手术结束后,统计两组患者的手术时间、术中出血量,并在患者出院时统计其住院时间。运用NIHSS 评分评定两组术前、术后神经功能缺损程度,得分越高表明神经功能缺损程度越严重[3];运用ADL 评分评定患者生活自理能力,得分越低表明生活自理能力越差[4]。疗效评价标准:NIHSS评分下降幅度>90%,大部分临床症状消失,各项体征基本恢复正常为治愈;NIHSS 评分下降幅度介于46% ~89% 之间,临床症状基本消失不见,各项体征改善明显为显效:NIHSS 评分下降幅度介于18%~45%之间,临床症状有所好转,各项体征有所缓解;无效:NIHSS 评分下降幅度<18%,临床症状、体征无任何变化或继续加重。治疗总有效率为治愈、显效、有效三者的百分比之和[5]。
1.4 统计学评析
采用SPSS22.0 统计学软件进行统计处理,手术情况、ADL 评分、NIHSS 评分以表示,采用t检验,治疗总有效率、并发症发生率以百分率(%)表示,采用χ2检验,P <0.05 为差异有统计学意义。
2 结果
2.1 两组手术情况比较
研究组手术时间、住院时间相较于对照组显著缩短,其术中出血量相较于对照组显著减少,组间差异有统计学意义(P <0.05),见表1。
表1 两组手术情况比较
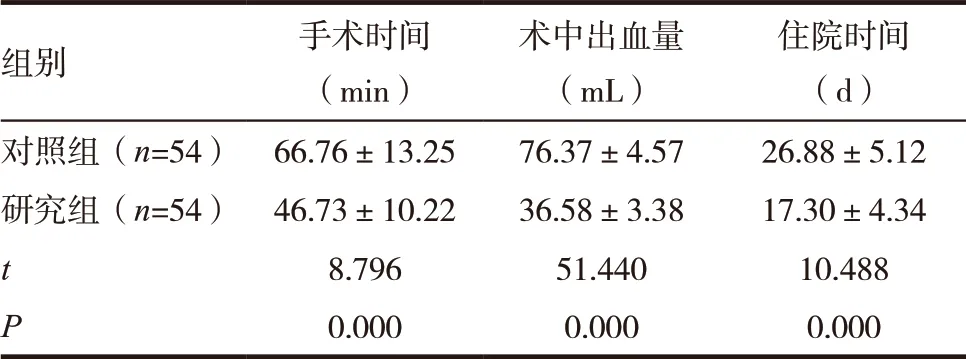
表1 两组手术情况比较
组别 手术时间(min)术中出血量(mL)住院时间(d)对照组(n=54) 66.76±13.25 76.37±4.57 26.88±5.12研究组(n=54) 46.73±10.22 36.58±3.38 17.30±4.34 t 8.796 51.440 10.488 P 0.000 0.000 0.000
2.2 两组临床治疗效果比较
研究组患者的治疗总有效率与对照组进行比较,对照组低于研究组,组间差异有统计学意义(P <0.05),见表2。
2.3 两组术后并发症发生率比较
术后研究组并发症发生率显著低于对照组,差异有统计学意义(P <0.05),见表3。
2.4 术前、术后两组ADL评分、NIHSS评分变化比较
对照组术前ADL 评分、NIHSS 评分与研究组之间差异无统计学意义(P >0.05);术后进行比较,研究组NIHSS 评分明显低于对照组,其ADL 评分明显高于对照组,差异有统计学意义(P <0.05),见表4。

表2 两组临床治疗效果比较[n(%)]

表3 两组术后并发症发生率比较[n(%)]
表4 术前、术后两组ADL评分、NIHSS评分变化比较(,分)
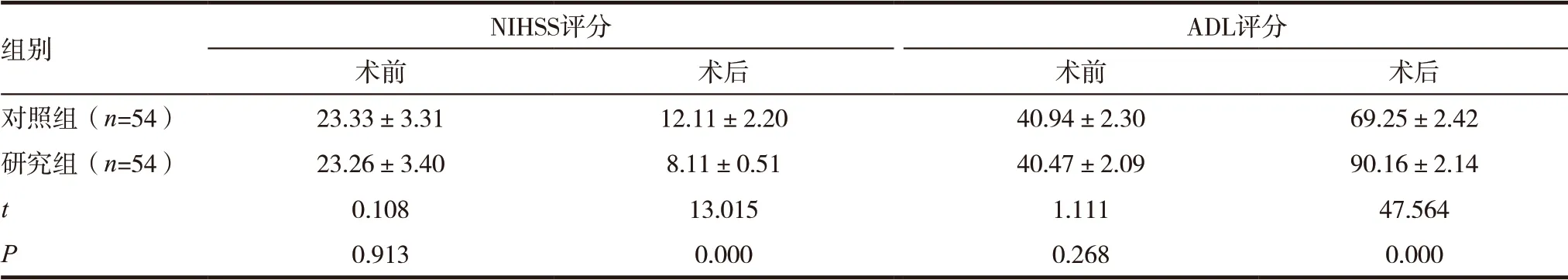
表4 术前、术后两组ADL评分、NIHSS评分变化比较(,分)
组别 NIHSS评分 ADL评分术前 术后 术前 术后对照组(n=54) 23.33±3.31 12.11±2.20 40.94±2.30 69.25±2.42研究组(n=54) 23.26±3.40 8.11±0.51 40.47±2.09 90.16±2.14 t 0.108 13.015 1.111 47.564 P 0.913 0.000 0.268 0.000
3 讨论
脑出血是中老年群体的常见病和多发病,其病情发生、发展与脑血管病变存在密切关系,“三高”(高血压、高血脂、高血糖)以及血管老化、长期吸烟均是引起脑出血的主要原因。大多数患者发病过程中无机体和脑组织方面的病理性反应出现,但因为血肿的分解产物会释放出大量的血管活性物质,再加上血肿会压迫脑组织和血管,使患者的生命健康遭受到严重威胁[6]。脑出血和患者费劲用力、情绪激动等具有直接性关联,所以早期病死率极高,即使是经过即使抢救幸存者,其亦会有程度各异的认知、言语吞咽、运动障碍等后遗症出现。而将脑内血肿即使有效并且彻底的清除,强化脑保护措施,减少脑损伤程度是治疗脑出血的关键所在[7]。
相关研究发现[8],如果患者的出血量在30mL以下,可采取保守方法进行治疗,而出血量超过30mL 的患者,需要优先选择手术方法进行治疗。骨瓣开颅术及微创钻孔术是临床治疗脑出血的常用术式,其中骨瓣开颅可在直视下彻底清除血肿,临床治疗效果良好,但由于术中需进行全身麻醉,会造成较大的机体创伤,术中出血量比较大,术后恢复速度比较慢,所以临床使用限制性较大。除此之外,开颅手术术后具有较高的并发症发生率,且手术风险较大,患者依从性不佳。近年来随着医疗技术的不断完善和革新,临床方面和广大患者越来越倾向微创手术治疗[9]。
颅内血肿置管引流术作为常见的脑出血微创手术操作之一,结合注射尿激酶,促使血肿发生液化改变后再将血肿引出清除。与传统开颅手术相比,微创手术可显著提高患者颅脑中血肿清除率,真正实现对血肿的全方位液化和清除,减少对患者造成的创伤,避免对血肿周围的脑组织造成再次损伤,且该术式操作起来简单方便,可显著降低术后并发症发生率,显著提高患者预后[10]。微创手术以局部麻醉为主,可有效减轻麻醉药物对患者产生的负面影响,确保手术时间得以维持,为患者赢的更多的抢救时间,降低颅内感染、肢体障碍的发生危险,缩短术后住院时间。曾有文献报道[11-12],高血压性基底节区脑出血患者选择微创颅内血肿清除术治疗,不仅效果显著,同时表现出直接迅速、安全微创等优势[13-15]。而本实验发现,研究组患者的手术时间、术中出血量、住院时间均明显少于对照组,两组差异有统计学意义(P <0.05);在治疗总有效率对比方面,研究组高于对照组,在术后并发症发生率对比方面,研究组低于对照组(P <0.05);术后两组NIHSS 评分作比较,研究组低于对照组,ADL 评分作比较,研究组高于对照组(P <0.05)。提示微创手术治疗脑出血具有良好的治疗效果和安全性,可使患者临床症状缓解时间、手术时间、住院时间显著缩短,降低并发症发生危险,改善神经功能和预后,提升其生活自理能力。
综上所述,与开颅手术进行比较,微创手术治疗脑出血具有效果确切、手术时间短、出血量少、恢复快、并发症发生率低等优点,具有优先选择和推广价值。

