结直肠占位性病变经直肠腔内灌注肠道超声造影诊断的临床分析
孟祥宽
(济宁市第一人民医院超声科,山东 济宁)
0 引言
结直肠癌是世界范围内的一种高发性恶性肿瘤在我国城市汇总发病率居于恶性肿瘤的3-4位,在美国等发达国家位居第二位。目前对于结直肠癌的病因尚未明确,但大部分从良性肿瘤发展而来[1-2]。目前结直肠癌被认为是全身各系统最可遇见的一种肿瘤,因而在无症状的人群中或者高危人群中进行直肠息肉的筛查,可明显降低恶性肿瘤的发生率。传统对于结直肠占位性病变的诊断主要依赖大便潜血试验、常规电子内窥镜以及气钡双对比灌肠等技术。大便潜血检查具有较高的假阳性,气钡双对比灌肠对于息肉的敏感系数较低,对较小的息肉或者早期的结肠癌诊出率不高,常规电子内窥镜需要穿过肠道进行检查,患者耐受性差,往往进镜困难。最近经直肠腔内灌注造影剂对于下消化道进行超声造影检查受到人们关注,但该种方式可靠性还需要考究。根据以上情况本次重点探讨直肠腔内灌注肠道超声造影诊断结直肠占位性病变的临床价值。
1 资料与方法
1.1 基础资料来源
选取2017年3月至2019年7月期间在我院接受诊断和治疗的疑似结直肠占位性病变患者100例为研究对象。纳入标准:明显消化道症状患者,比如便秘以及腹泻等患者;慢性贫血以及消瘦患者;肠道内肿瘤标志物显著升高患者;排除标准:下消化道穿孔患者;下消化道梗阻患者;不能耐受检查的患者。本次100例患者中男性患者56例,女性患者44例,年龄38-71岁,平均(62.3±2.5)岁。本次检查均经患者及家属同意,签订知情协议书。
1.2 方法
1.2.1 经直肠腔内灌注肠道超声造影
2-3袋肠助显影剂置入容器底部,边搅拌边缓慢的加入开水,形成稀释糊状,使得总容积为1200-1500mL,然后置于室温冷却后经直肠腔灌服。检查前当天上襦7时口服20%甘露醇250-500mL,然后服用开水2000-3000mL,直到大便呈现为比较清洁的稀水状,下午3时开始准备肠道检查。
1.2.2 超声造影检查
1200-1500mL造影剂注入灌洗袋中,灌洗袋下方与22F的双腔导管连接,灌洗袋悬挂在输液架上,以血管夹夹住灌洗袋的引流管,将装置移动患者床边。叮嘱患者采取平卧为进行常规的腹部超声检查,探查有无肠管扩张、肠套叠等情况以及位置,并且同时扫描肝、胆、胰腺和肾脏等情况,排除禁忌症。患者采取右侧为,消毒肝门将一次性22F双腔导管插入肛门,向气囊内注入0.9% 25-30mL的氯化钠温水。打开灌洗袋下方的血管夹,造影剂受到重力影响后缓慢进入肠道内,在灌注的过程中,二维超声实时检查肠道内的投影状况,扫描过程中调整好各项参数,仔细观察造影剂分布的均匀性和清晰度,直肠、结肠壁的厚度以及结构层次,每一次连续性和完整性,对于可疑病灶的位置、形状以及大小,病变累及的层次范围和周围组织受累和血流分布情况,实时存储动态图像。
1.2.3 肠内窥镜检查
患者采取左侧位,常规消毒会阴以及肛门,并利用离队卡因胶浆局部麻醉,内窥镜头轻轻插入肛门,患者无明显疼痛后缓慢向内移动内窥镜,探查肠道内的病变情况并进行录像和拍照。
1.3 判断标准
以手术病理检查为金标准,以上的检查结果均由2名经验丰富的医师阅读分析,出现意见不统一时第三名医师加入,从而获得一致的结果。
1.4 数据分析
相关结果纳入统计学分析软件SPSS 20.0中分析,组间的计数资料采取配对χ2检验,检验标准为α=0.05。
2 结果
2.1 外科手术病理检查结果
手术病理结果显示100例患者中62例为恶性病变,其中结肠癌30例,直肠癌32例;30例为良性病变,其中直肠息肉18例,结肠息肉12例;3例为溃疡性结肠炎;5例未见异常。
2.2 经直肠腔内灌注超声造影检查与内窥镜检查探查结直肠占位性病变位置
以手术病理结果为金标准,经直肠腔内灌注超声造影探查肠道病变的位置(肛管、直肠、乙状结肠、降结肠、结肠脾曲、横结肠、升结肠以及回盲肠等部位)进行分析,经直肠腔内灌注超声造影检查准确98例,准确率为98.0%;内窥镜检查探查准确100例,准确率为100%,两组差异不显著(χ2=0.024,P=1.068)。
2.3 两种检查方式对于单发和多发病变的诊出情况比较
经直肠腔内灌注超声造影检查对于占位性病变的数目和内窥镜检查探查结果差异不显著,具体结果见表1。
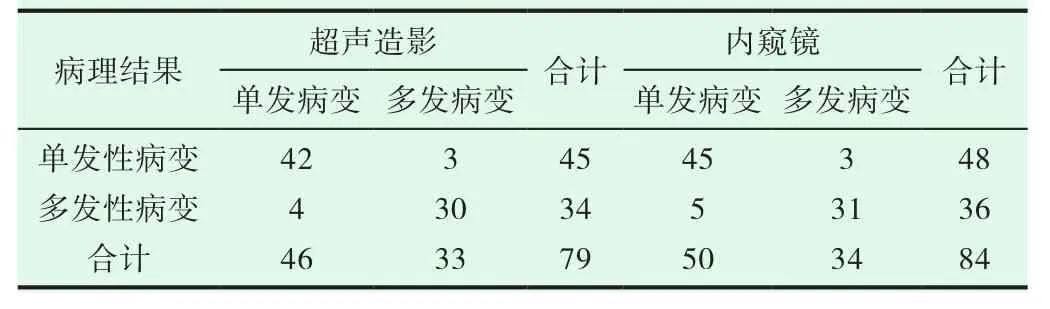
表1 两种检查方式对于单发和多发病变的诊出情况比较
3 讨论
目前对于造影剂经直肠灌注进行肠道检查的结直肠占位性病变的报道不多,在本次的检查中患者的病变位置、数量和>10mm,临床诊断结果与内窥镜检查结果差异不显著。目前临床上以口服造影剂方式对胃肠道进行充盈检查,从而检查上消化道疾病情况已经获得广泛的应用,但是下消化道的报道不多见,且有学者报道由此检查获得的图像不清晰[3-5]。
本次笔者利用造影超声成像技术进行检查,不能够根据二维码和血流特征进行分析,以手术结果最为金标准进行检查,对于经直肠腔内灌注超声造影检查和肠道内窥镜检查结果进行分析,结果显示在对于占位性病变位置和数量总和>10mm的病变诊断中可以互相补充。两种检查方法在疾病的单发还是多发诊断中差异不显著,提示两种检查方式均具有较高的诊出率[6-9]。有学者导报,肠道内窥镜检查在识别<5mm和5-10mm的结直肠病变以及结直肠黏膜病变能力稍微优于经直肠腔内灌注超声造影检查,出现以上的原因可能为检查的路径不一致,前者为进入性操作,直接在肠腔内进行检查,后者将肠道内灌注充盈造影剂,探讨置于腹部表面,利用超声技术对于黏膜病变进行识别和观察,内有内窥镜获得的图像更加直观[10-13]。总之,经本次的检查分析笔者认为:经直肠腔内灌注肠道超声造影诊断结直肠占位性病可准确探查病变的位置和范围,与肠道内窥镜具有一定的互补性,临床和交替使用提高诊断准确率。

