关节软骨成像序列测量髋关节间隙的应用价值
赵国红,李桂萍
(承德医学院,河北 承德)
0 引言
随着髋部不适就诊人群的增加,使越来越多的影像及临床医生重视对髋部相关疾病的诊断。MRI检查中3D-DESS序列能够清晰显示髋关节软骨,对诊断关节软骨病变具有潜在价值[1,2],利用该优势在3D-DESS序列测量髋关节间隙,不仅可以清晰显示软骨的信号,还可使正常人的入组标准更严格,测量结果更加精确。
1 材料与方法
1.1 一般资料
2018年10月至2019年1月就诊于承德医学院附属医院放射科做髋关节MRI平扫的检查者83名164个髋关节(单侧2名,双侧 81名),男 38人,女45人,平均年龄(48.3±11.0)岁。纳入标准:①年龄在18周岁以上;②3D-DESS序列显示关节软骨光整,信号无异常。排除标准:①既往有髋关节手术史、肿瘤、股骨头坏死、发育不良等;②长期从事重体力劳动者;③身体质量指数BMI≥28.0;④内分泌或代谢异常、应用激素、酗酒等;⑤存在髋关节撞击或活动时有骨响;⑥被检者有MRI检查禁忌症。
1.2 仪器与方法
采用德国SIEMENS Verio 3.0T MRI扫描,6通道体部表面线圈,行双髋关节平扫。扫描序列及参数:(1)横轴位T2WI—ISO:TR 14.10 ms,TE 5.00 ms,FOV 380mm*160mm,层 厚 0.6mm;(2)冠状位 T1WI_TSE:TR 560.0ms,TE 10.0ms,FOV 380mm*160mm,层厚 3.5mm,层间距 0.7mm;(3)横轴位 T2WI_TSE:TR 3500.0ms,TE 87.0ms,FOV380mm*160mm,层厚 3.0mm,层间距0.6mm。体位选择仰卧位,头先进,双足中轴线垂直检查床。
1.3 图像分析与测量
扫描后图像信息在SIEMENS后处理工作站进行初步处理,将3D-DESS序列横轴位图像进行冠状位重建,对髋关节上及下间隙进行测量。其上、下间隙即在股骨头中心层面上,髋臼下缘至股骨头上缘骨面的最小宽度与髋臼下缘至股骨头下内侧骨面的最小宽度。(图1)各间隙测量4次,取其平均值。

图1 被检者女,33岁,左髋关节测量示意图,上髋关节间隙0.35mm,下髋关节间隙0.22mm
1.4 统计学分析
用SPSS 19.0软件分析,因计量资料不服从正态分布,以中位数(四分位间距)表示。不同性别、年龄组、左右及上下的髋关节间隙比较采用非参数检验。P<0.05为差异有统计学意义。
2 结果
2.1 正常值范围
(1)成人正常上髋关节间隙:男性左侧:0.31(0.29~0.34)mm,右侧:0.31(0.26~0.34)mm;女性左侧:3.0(2.7~3.6)mm,右侧:3.1(2.9~3.5)mm。
(2)成人正常下髋关节间隙:男性左侧:1.8(1.6~1.9)mm,右 侧:1.7(1.6~1.9)mm;女 性 左 侧:1.8(1.6~2.0)mm,右 侧:1.7(1.5~1.8)mm。
2.2 统计分析结果
非参数检验显示,男女之间比较髋关节上、下间隙均无统计学意义(P>0.05,表 1);(2)左右侧上、下间隙均无统计学意义(P>0.05,表2);(3)上间隙显著大于下间隙,差异有统计学意义,(P<0.01,表 3);(4)83位检查者中,≤ 48岁组与 >48岁组之间髋关节间隙无统计学意义,(P>0.05,表4)。
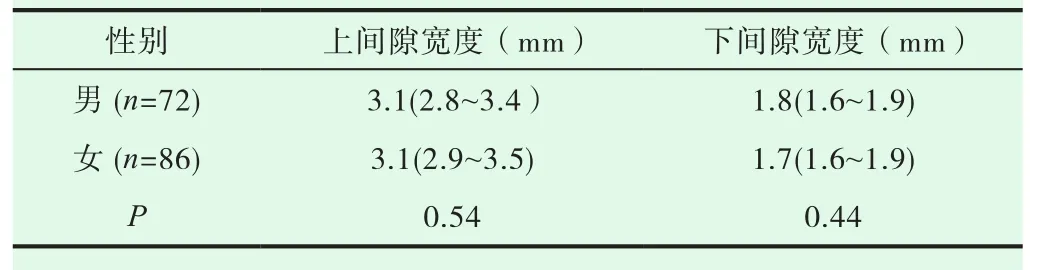
表1 不同性别间上下髋关节间隙比较
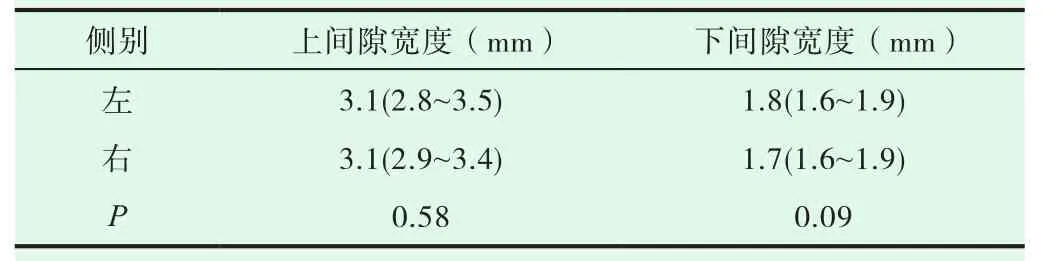
表2 左右两侧间上下髋关节间隙比较

表3 上、下髋关节间隙比较
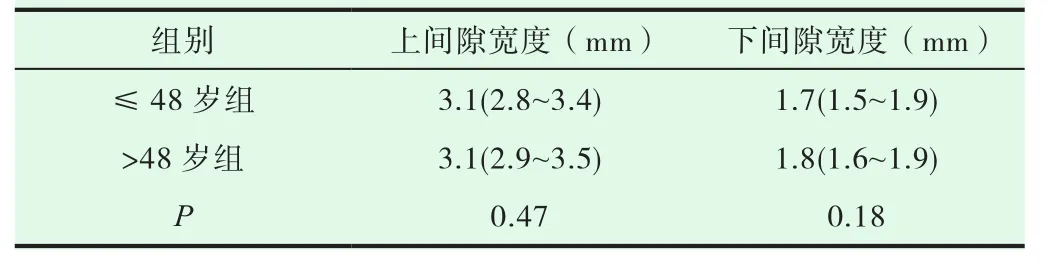
表4 不同年龄组间上、下髋关节间隙比较
3 讨论
髋部疾病发病率的逐年上升,MR检查发挥越来越重要的作用,相比于DR及CT,MRI可获得更多的信息,不但可以明确髋关节骨骼的改变,还能够清楚显示髋部肌肉、神经及软骨的信号改变,为疾病诊断的做出提供更加客观、有力的依据。髋关节间隙的宽度即髋臼与股骨头间的潜在间隙和髋臼及股骨头的透明软骨厚度相加(股骨头凹与髋臼窝处除外)。本研究以3.0T MRI 3D-DESS序列能够对关节软骨清晰显示的优势,排除了软骨损伤对间隙的影响,测量髋关节间隙。
关于髋关节间隙的测量至今尚未有统一标准的方法。有学者在x线片上选择最小髋关节间隙进行测量。也有学者在X线片上测量上、内侧及角分线间隙。国外有学者认为在X线片上测量垂直距离更合适。胡令安[3]及其他一些学者在MSCT上测量前、后髋关节间隙。本文选择在横轴位3D-DESS序列经多平面重建的冠状位上选取股骨头中心层面测量上、下关节间隙的最小距离。
本研究中正常成年男性与女性上髋关节间隙基本相同,男性宽度 3.1(2.8~3.4)mm 与女性宽度 3.1(2.9~3.5)mm 差异无统计学意义(P均>0.05),与Goker等[4]的研究结果相似。而M Lequesne等[5]报道女性的宽度要小于男性,与本研究结果不一致,考虑DR与MR 3D-DESS影像学检查方法不同有关,也可能与研究人种不同有关。正常成年男性的下髋关节间隙宽度1.8(1.6~1.9)mm,女性 1.7(1.6~1.9)mm,差异无统计学意义(P均>0.05)。国内外学者尚未对此做出更细致的研究。
本研究正常成人左右两侧上髋关节间隙及下髋关节间隙基本对称,左侧上间隙 3.1(2.8~3.5)mm 及下间隙 1.8(1.6~1.9)mm与右侧 3.1(2.9~3.4)mm 及 1.7(1.6~1.9)mm 差异无统计学意义(P均>0.05),表明髋关节间隙宽度是相对稳定的,不会因习惯性单侧用力或生活习惯等因素而造成左右两侧的明显差异。
本组正常成人上髋关节间隙宽度3.1(2.8~3.4)mm大于下髋关节间隙 1.7(1.6~1.9)mm,差异有统计学意义(P均 <0.01)。有学者以股骨头和髋臼两个同心圆的半径之差为关节间隙,与本研究方法相比,不够精确。髋关节各处间隙并不完全相同,且相差较大。本研究测量方法则更能够准确反映真实的关节间隙。
本研究显示,≤48岁组上髋关节间隙宽度3.1(2.8~3.4)mm、下髋关节间隙宽度1.7(1.5~1.9)mm与>48岁组上间隙3.1(2.9~3.5)mm、下间隙 1.8(1.6~1.9)mm 基本相同,差异无统计学意义(P均>0.05)。表明上、下间隙不会随着年龄增长而有较明显的增宽或变窄的改变,与M Lequesne等[5]的研究结论一致,即髋关节间隙不会随着年龄增长而减小。Goker等[4]也认为年龄增加并不会使髋关节间隙减小。亦有国外学者提出在男性样本中髋关节间隙会随年龄增加呈增宽改变,这种差异的存在可能与样本人群的选择有关。陈其春[6]及张保付[7]等认为髋关节上间隙会因关节退变而减小。
本研究不足:样本量偏小,年龄构成偏大,测量结果可能存在偏差。
本研究创新点:既往研究测量正常成人髋关节间隙均以DR及CT为基础,直接测量髋臼与股骨头之间的距离,忽略了髋关节软骨的厚度变化,可能存在一些研究对象因髋关节软骨严重损伤厚薄不均从而导致髋关节间隙发生相应的变化,不可避免地降低所测数据的准确性。本研究利用3D-DESS序列可以直观显示髋关节软骨的形态、信号及厚度,并且可以排除髋关节间隙积液干扰的优势,严格把控入组标准,避免了软骨损伤对所测结果准确性的影响,使正常成人髋关节间隙数据范围的准确性更高。
综上所述,通过MRI测量髋关节上、下间隙,且较全面地分析了上、下髋关节间隙与性别、左右侧、上下及年龄之间的关系,并提供了正常成人数据的范围,可为临床诊断髋关节脱位[8]、撞击[9]、股骨头坏死[10]等髋部相关疾病提供一定帮助。

