异种脱细胞真皮基质在开放式乳突根治术的临床应用
刘 亚,崔 鑫,刘卓慧,阮 标,俞德顺,刘號宇,龙瑞清
(1)昆明医科大学第一附属医院耳鼻咽喉-头颈外科,云南昆明 650032;2)大理学院附属医院耳鼻咽喉科,云南大理 671000;3)曲靖市第一人民医院耳鼻咽喉科,云南曲靖 655000)
慢性中耳炎及中耳胆脂瘤是耳鼻喉科常见多发病。手术治疗的目标就是要将中耳病灶彻底革除洁净,使患者尽早干耳且在此基础上最大水平地改善或保存中耳、外耳道生理结构及听觉功能[1]。开放式乳突根治术(canal wall down,CWD)因术中切除外耳道后壁,具有较好的手术视野及空间,一直以来作为治疗中耳病变的经典术式之一。但CWD 术后形成扩大的乳突术腔,轮廓化的乳突骨壁如果直接裸露对外,极易导致术腔上皮化延缓;肉芽增生过剩;细菌反复感染与痂皮堆积等,甚至长期难以干耳[2-3]。笔者于2017 年10 月至2018年9 月期间对因慢性中耳炎或中耳胆脂瘤患者行CWD 术式患者术中使用异种(牛)脱细胞真皮基质生物膜(xenogeneic acellular dermal biofilm,XADB)贴覆于裸露的轮廓化乳突骨壁或自体填塞材料表面,旨在探讨开放性乳突根治手术应用异种(牛)脱细胞真皮基质生物膜促进术腔上皮化及抑制术腔肉芽增生的作用,取得较好的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
本试验来自于昆明医科大学第一附属医院耳鼻咽喉科一项前瞻性非随机对照研究,所有手术均由通讯作者实施。纳入标准:(1)患者为慢性中耳炎或中耳胆脂瘤;(2)所有患者均为接受开放式乳突根治手术治疗。排除标准:(1)术前CT检查巨大中耳乳突病变致乳突中颅窝及/或后颅窝骨质破坏缺损脑膜大范围外露者;(2)术后病检为肿瘤性疾病;(3)糖尿病;(4)术前已确诊自体免疫性疾病(如系统性经斑狼疮,艾滋病等)。共收纳77 例(85 耳)慢性化脓性中耳炎或中耳胆脂瘤病例,年龄为14~62 岁,平均(32.8±6.7)岁,病程约4 月~60 a,症状包括耳流脓史及听力下降等。术前均行纯音电测听、声导抗、ABR、薄层颞骨CT、耳内镜检查等常规检查。术前充分告知患者及其家属关于异种(牛)脱细胞真皮基质生物膜应用,因其经济能力及主观意愿选择不同而行非随机性分组。分为:试验组(A 组,异种(牛)脱细胞真皮基质生物膜组)40 例,共45 耳;对照组(B 组,颞肌筋膜组)37例,共40 耳。其中试验组45 耳中,乳突腔伴自体组织填塞(A1 组)21 耳,不伴自体组织填塞(A2 组)24 耳;对照组40 耳中,乳突腔伴自体组织填塞(B1)组21 耳,不伴自体组织填塞(B2组)19 耳。两组患者在术前耳流脓时间、眩晕发作等均无统计学差异。本试验已获得昆明医科大学第一附属医院伦理委员会批准,所有患者均签署知情同意书。
1.2 手术方法
麻醉方式为全身麻醉或局部浸润麻醉。两组患者均取耳后切口,行蒂在前的肌骨膜瓣,充分暴露乳突骨皮质及上鼓室外侧壁,耳显微镜下采用CWD 术式切除并充分轮廓化乳突术腔,彻底清除病灶,根据患者病变及解剖的特点均行相应鼓室成形术,然后以生理盐水术腔注射法(患者平卧头侧位,术耳朝上,以10 mL 注射器向术腔缓慢注水,至腔内水平面正好位于耳甲腔边缘,计算注入水量即为术腔容积)测量乳突腔容积,大于5 mL 者视为乳突术腔较大,反之则视为乳突术腔较小:A 组,术中乳突腔较小者(A1 组),裸露骨壁表面直接使用异种(牛)脱细胞真皮基质生物膜(烟台正海生物技术有限公司生产的海奥口腔修复膜,规格1.5 cm×2.0 cm 或2.0 cm×2.5 cm)贴覆;术腔较大者(A2 组),取上方或下方带蒂肌骨膜瓣或自体骨粉材料填塞于乳突腔内,表面再使用异种(牛)脱细胞真皮基质生物膜质贴覆。B 组:术中乳突腔较小者(B1 组),裸露骨壁表面直接使用游离颞肌筋膜贴覆;术腔较大者(A2 组),取上方或下方带蒂肌骨膜瓣或自体骨粉材料填塞于乳突腔内,表面再使用游离颞肌筋膜贴覆。两组术毕均于术腔处理完毕后,于外耳道、上鼓室、鼓窦、乳突腔(术腔)逐层填塞抗生素纱条,缝合切口,术区局部加压包扎24~48 h。
1.3 术后处理
全部患者术后14 d 后抽出术腔纱条并清除外耳道内残留物,即不再填塞术腔,并使用左氧氟沙星滴耳液耳浴。清理换药约1~2 周1 次,随访1~2 个月之后改为必要时复诊。于换药时通过问诊患者逐一记录两组术后术腔上皮化时间,干耳时间;同时记录术腔肉芽增生情况及随访6 个月以上眩晕等并发症发生率;同时所有病例于术后4 周及6 个月时分别以生理盐水术腔注射法测量术腔容积,计算容积差值(即术后4 周术腔容积值与6 个月术腔容积值差值)。
1.4 统计学处理
采用SPSS 软件,两组之间计量资料分别行两独立样本t检验,计数资料行χ2检验确切概率法比较,P<0.05 为差异有统计学意义。
2 结果
2.1 术后干耳及上皮化时间
A、B 两组术后干耳时间分别为[(21.36±5.54)d,(43.93±12.15)d,P<0.01];A、B 两组术后术腔完全上皮化时间分别为[(27.65±8.19)d,(56.32±18.62)d,P<0.01],见表1。
2.2 术后术腔肉芽增生及眩晕发生率观察
A 组术后均未发生术腔肉芽增生(0/45,0.00%);B 组术后术腔呈明显新鲜肉芽增生者15 例(15/40,37.50%)。两组患者术中发现伴有半规管瘘:A 组8 例,B 组8 例,两组之间无统计学差异(P>0.05)。A 组术后6 个月时仍发生眩晕者1 例(1/40,2.50%;该例患者为A1 组);B 组术后 6 个月时仍发生眩晕者 6 例(6/37,16.22%;其中B1组5例,B2组1例),见表1。
表1 两组患者术后临床观察(±s)Tab.1 Postoperative clinical observation of the two groups(±s)

表1 两组患者术后临床观察(±s)Tab.1 Postoperative clinical observation of the two groups(±s)
与B 组比较,*P<0.05,**P<0.01。
2.3 术后乳突腔容积变化值测量
两组按术中是否进行自体组织填塞对应亚组分别计算术后4 周与6 个月时术腔容积差值:A1 与B1 组容积差值分别为[(0.35±0.16)mL,(1.13±0.37)mL,P<0.01];A2 与B2 组容积差值分别为[(0.78±0.21)mL,(0.93±0.35)mL,P>0.05],见表2。
表2 术后4 周及6 个月乳突腔容积变化(±s)Tab.2 Volume changes of mastoid cavity 4 weeks and 6 months after the operation(±s)
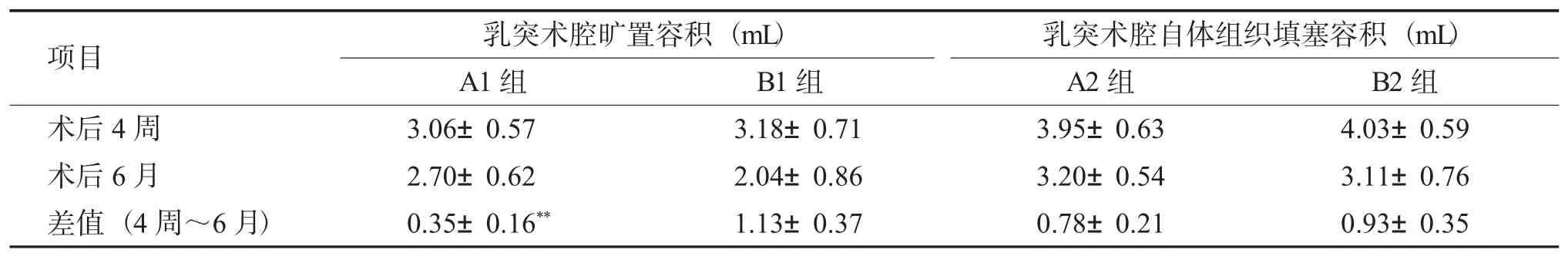
表2 术后4 周及6 个月乳突腔容积变化(±s)Tab.2 Volume changes of mastoid cavity 4 weeks and 6 months after the operation(±s)
与B1 组比较,**P<0.01。
2.4 典型病例介绍
患者女,42 岁,因右耳反复流脓20 余a 入院。诊断为“右耳慢性化脓性中耳炎”。行右耳开放式乳突根治术治疗,术中充分轮廓化乳突,清除病变,取颞肌筋膜鼓膜修补,乳突术腔使用1.5 cm×2.0 cm 规格异种(牛)脱细胞真皮基质生物膜贴覆骨壁(图1A)。术后3 周,真皮基质膜贴覆良好,自其周边部分上皮化开始形成,血管爬行良好(图1B)。术后6 周,乳突术腔已完全上皮化,表面光滑,无明显炎症反应及肉芽形成(图1C)。

图1 应用XADB 典型病例应用术后乳突术腔上皮化过程Fig.1 Process of the epithelization of mastoidectomy cavity in typical cases of XADB application
3 讨论
开放式乳突根治术是中耳胆脂瘤及慢性中耳炎的主要治疗方法,其通过切除外耳道后、上骨壁,使鼓室、鼓窦、乳突腔和外耳道形成一永久向外开放的空腔的手术[1]。开放式乳突根治术后乳突腔内可能形成三种类型的组织:角化鳞状上皮,纤毛柱状呼吸上皮或肉芽组织;由于术后存在可能的细菌感染,在开放的乳突术腔上皮中实现干耳更加困难[2]。又因开放式乳突根治术后因外耳道、鼓窦及乳突腔形成大腔,大量脱落上皮堆积不易排出,容易引发细菌感染,在未覆盖裸露区域大量肉芽形成,以及术后因迷路上骨质较薄,易受温度改变而引起眩晕[3]。为了消除扩大的乳突腔、防止组织肉芽组织的生长及加快术腔的上皮化,国内外学者通常应用颞肌筋膜覆盖裸露的乳突腔,然而因颞肌筋膜常因不易定形或面积过小无法完全覆盖裸露乳突腔,上皮转化过程长,骨面爬行时间增长,且在炎症刺激下容易产生肉芽增殖过剩,导致术腔减小、外耳道狭窄及术后复发几率增高[4]。
XADB 作为新型生物材料,是通过物理、化学及生物方法去除动物(牛)皮肤组织的表皮细胞以及真皮层内的细胞成分,保留胶原等细胞外基质蛋白和基底膜而制成。在制备过程中去除了表达抗原的细胞成分,抗原性下降,排异反应减弱。而非细胞成分的存在使得异种(牛)脱细胞真皮基质生物膜具备了一定程度胶原成分的三维结构,具有良好的生物相容性,并且在组织成分上与自体真皮组织具有一定的相容[5-6]。与未处理伤口相比,用异种(牛)脱细胞真皮基质生物膜表现出低的炎症反应及更快的上皮化和血运重建,其结果可能与伤口中VEGF 和GLUT1 蛋白水平升高引起,从而改善治疗区域的病理反应[7]。在临床应用中,皮肤创伤已广泛使用脱细胞真皮基质[6-8],如Mirzaei-Parsa等[8]报道应用脱细胞真皮基质有助于皮肤愈合。亦有学者在粘膜创伤愈合上进行相应的有益尝试,Bing Zhong 等[9]在经鼻内镜鼻窦手术中应用XADB发现该基质膜同样具有促进术后鼻窦粘膜上皮形成的作用。而Xu Xiangliang 等[10]则通过动物实验证实XADB 可促进兔口腔粘膜伤口表现出较弱的炎症反应,促进上皮形成和局部血运重建,从而加速口腔粘膜伤口的愈合。国内作者[11-12]于2013 年报道在开放性乳突根治术中应用异种脱细胞真皮基质贴覆术腔,术后乳突术腔上皮化时间短、干耳快,可明显减少术后病变复发。但在他们的研究中采用的对照组68 例病例乳突术腔完全旷置,未采用任何贴覆物。笔者认为,术后术腔骨壁直接暴露与否,无疑是该研究中实验组与对照组之间不同疗效最为关键的影响因素,故有必要采用在临床上最常应用且容易获取的贴覆材料如颞肌筋膜对术腔进行贴覆消灭骨壁暴露,与XADB 贴覆进行对比,以获取更为确切的异种(牛)脱细胞真皮基质膜在CWD 术后疗效。本试验中应用颞肌筋膜与异种(牛)脱细胞真皮基质生物膜作为乳突骨壁贴覆材料进行对比,结果显示XADB 较颞肌筋膜应用于开放式乳突根治术平均干耳时间仅为3 周左右,而术后4 周时术腔上皮化基本完成,较对照组均明显缩短,且几乎不伴有明显的肉芽增殖及局部感染。
CWD 术式中部分患者术腔肉芽的过度增殖一直以来在临床上造成极大的困扰,一般认为肉芽增殖过度多由于伴随着局部炎症的刺激[13],因使用XADB 则表现出较低的炎症反应,可减少乳突腔内肉芽及瘢痕形成。笔者通过术后半年至1 a 的随访观察中发现实验组患者术腔较对照组更不容易产生痂皮堆积,这大大减少了术后痂皮下感染复发机率,也减少了CWD 术式治疗的患者需定期来院清理术腔的频率,具有较好的社会效益及经济效益。在乳突腔旷置(未行相应自体材料填塞)时,实验组在术后6 个月时,乳突腔容积值较术后4 周时改变较对照组小,差异有统计学意义。术腔容积缩小主要原因在于术后术腔肉芽形成过剩、瘢痕缩窄等,应用XADB 能有效减少术腔肉芽及瘢痕形成而维持术后术腔容积稳定,从而降低由于术后肉芽增殖、术腔缩窄导致病变复发的潜在发生率。
但笔者同时发现,当CWD 术中采用相应自体材料(带蒂颞肌瓣及/或骨粉)填塞乳突术腔后,两组患者术后4 周及6 个月时容积差值并没有表现出统计学差异,与此同时,使用相应填塞技术后的两组患者均表现出较低的术后眩晕发生率。这提示在临床上,当轮廓化后乳突术腔过大时,进行相应自体材料的术腔填塞及后壁重建同样能达到减少术后术腔容积改变,减低术后眩晕发生率的目的[14-15]。虽然当术腔采用相应填塞技术处理后,应用XADB贴覆于自体填塞材料表面并没有体现出与乳突旷置时同样的容积稳定的优势效应,但治疗组在干耳及上皮化时间上较对照组仍有明显缩短。另外,笔者发现当行乳突腔自体材料填塞时,治疗组在术后外耳道形态维持上亦优于对照组,考虑因异种(牛)脱细胞真皮基质生物膜较颞肌筋膜更具有一定的韧性及张力,有利于术中外耳道填塞纱条压力均衡及术后良好外耳道形态的维持。笔者发现在部分采用带蒂颞肌瓣行乳突腔填塞的对照组患者中,如果术中抗生素纱条填塞压力不均或术后纱条填塞时间过短,容易发生因颞肌肌瓣突入或脱落至外耳道内而致术后外耳道形态不规则或狭窄,甚至引发术后引流不畅、病变复发的潜在可能。
同时,笔者多采用的异种(牛)脱细胞基质膜规格为1.5 cm×2.0 cm 或2.0 cm×2.5 cm,这较其他学者的报道较小[11-12]。笔者的经验是在开放式乳突根治手术时,术中在乳突轮廓化时尽可能切除乙状窦外侧气房及乙状窦后气房,降低乳突深度(内外径),从而在解剖学上缩小术腔容积,故采用较小规格的异种(牛)脱细胞基质膜仅需贴覆乙状窦内侧乳突术腔骨壁即可。

