Stanford B 型主动脉夹层腔内修复术后早期死亡患者术前多层螺旋CT 特征分析
王丽娟,孙桂芳,刘训强,王家平,刘 慧,刘 斌,侯 凯
近年来血管腔内修复术在Stanford B 型主动脉夹层治疗中的应用越来越广泛,技术安全性和微创优势得到逐步证实[1]。该病诊断、进展监测和血管腔内修复术后评估中,多层螺旋CT(MSCT)发挥重要作用[2],但患者术后尤其是急性期手术后早期死亡风险相对偏高[3]。本研究回顾性分析Stanford B 型主动脉夹层腔内修复术后30 d 死亡患者术前MSCT 影像特征,旨在探讨MSCT 预测患者术后早期死亡的价值,以期为高危患者筛选、手术干预时机优化提供影像学依据。
1 材料与方法
1.1 一般资料
收集2014 年1 月至2018 年12 月采用血管腔内修复术治疗的Stanford B 型主动脉夹层患者临床和MSCT 资料。患者纳入标准:①Stanford B 型主动脉夹层经MSCT 和术中诊断证实;②腔内修复术实施于急性期(发病≤14 d)或亚急性期(发病15~90 d)。排除标准:①慢性期接受腔内修复术;②术前MSCT 资料缺失或信息不全;③围手术期未接受正规保守治疗;④术中未成功植入覆膜支架;⑤手术相关死亡。最终纳入158 例,其中男106例、女52 例,中位年龄58(30~75)岁,伴有高血压114 例。
1.2 MSCT 扫描和重建
采用Siemens 公司Somatom Definition 双源CT(主要扫描参数:管电压120 kV,电流350 mAs,准直0.6 mm×64 mm,螺距0.25~0.5 mm,重建层厚0.75 mm,重建间隔0.5 mm),扫描范围自胸廓入口至耻骨联合上缘水平;Medred 双筒高压注射器经肘前静脉注射非离子型对比剂碘海醇(370 mg I/mL,速率3.5~5.0 mL/s,总量1.2 mL/kg),随后追加团注0.9%氯化钠溶液20 mL;以人工智能触发扫描软件,感兴趣区(设升主动脉根部)CT 阈值达到100 Hu时延迟6 s 后扫描;原始数据图像传至Siemens 工作站,CTA 模式和Satire 叠代算法作图像重建,包括多平面重建(MPR)、最大密度投影(MIP)和容积再现(VR),以观察血管结构情况,并多角度旋转充分显示血管病变部位、范围和解剖异常。
1.3 手术方法
患者入手术室后,分别经微量泵接受硝普钠/硝酸甘油、艾司洛尔,以控制、调整术中血压和心率;局部浸润麻醉下经左桡动脉穿刺置入6 F桡动脉鞘,预穿刺最佳一侧股动脉,埋入血管缝合器后置入8 F动脉鞘,经左桡动脉行主动脉DSA 造影,显示主动脉夹层破口位置、大小和真假腔大小情况;同一位主刀医师根据术前MSCT 评估降主动脉真腔大小情况,确定是否在覆膜支架远端预置限制性裸支架,再植入1 枚或以上主动脉覆膜支架,支架前端定位后迅速释放;再次造影了解主动脉夹层隔绝效果(必要时术中或术后自左桡动脉鞘植入烟囱支架),撤出特硬导丝和动脉鞘,血管缝合器缝合穿刺股动脉,左桡动脉压迫止血,加压包扎。术后24 h 拆除加压包扎,穿刺点用创可贴覆盖。
1.4 观察指标
①临床指标:性别、年龄、伴高血压、手术时机(紧急干预指发病48 h 内手术,非紧急干预指发病48 h 以上手术)、术后30 d 存活/死亡。②MSCT 图像特征:由2 位高级职称放射科诊断医师回顾性阅片,观察和记录测量参数有破口位置(破口与左锁骨下动脉开口距离)、破口大小、降主动脉最大直径、气管分叉平面主动脉直径、气管分叉平面假腔面积占该平面主动脉管腔总面积百分比、重要分支血管受累情况、假腔状态(未闭合、部分血栓形成、完全血栓形成)、腹主动脉是否受累(DeBakey Ⅲa 型或Ⅲb型)。
1.5 统计学分析
采用SPSS 21.0 软件进行统计学处理。计数资料以例数和百分率表示,采用单因素和logistic 回归多因素分析,各变量参数与患者术后30 d 死亡关联性用比值比(OR)和95%可信区间(CI)表示,P<0.05 为差异有统计学意义。
2 结果
血管腔内修复术紧急干预88 例,非紧急干预70 例,术后30 d 死亡率为9.5%(15/158)。单因素分析显示,紧急干预患者术后30 d 死亡率显著高于非紧急干预患者[13.6%(12/88)对4.3%(3/70),χ2=3.967, P=0.046];术后30 d 死亡组患者气管分叉平面假腔面积占该平面主动脉管腔总面积≥50%患 者[93.3%(14/15)对0.7%(1/143),χ2=135.581,P<0.001]和重要分支血管受累患者[66.7%(10/15)对32.9%(47/143),χ2=6.725,P=0.010]显著高于术后30 d 存活组患者;两组患者破口位置、破口大小、降主动脉最大直径、气管分叉平面主动脉直径、假腔状态、腹主动脉是否受累比较,差异无统计学意义(P>0.05),见表1。

表1 影响腔内修复术后30 d 内死亡的单因素分析 n
Logistic 回归多因素分析显示,紧急干预(OR=1.31,95%CI=1.08~3.53,P=0.026)和气管分叉平面假腔面积占该平面主动脉管腔总面积≥50%(OR=9.53,95%CI=3.69~12.47,P<0.001)是Stanford B 型主动脉夹层腔内修复术后30 d 死亡的独立危险因素,见表2。典型病例见图1。

表2 影响腔内修复术后30 d 死亡的多因素分析 n=158
3 讨论
随着修复材料发展和相关技术进步,腔内修复术已成为Stanford B 型,尤其是复杂性B 型主动脉夹层治疗的首选方法[4-5]。通过腔内微创技术实现主动脉重塑,可达到扩大主动脉真腔、缩小甚至闭合假腔的目的,术后并发症发生率和死亡率与传统开放手术相比显著降低[6-9]。
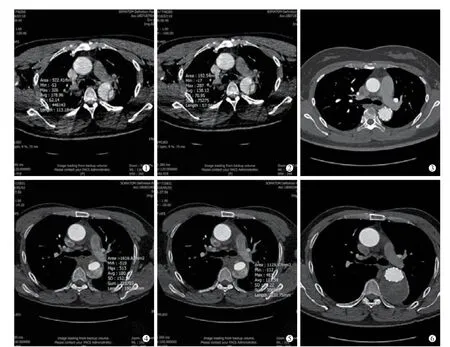
图1 典型病例血管腔内修复术影像
根据发病时间长短,主动脉夹层分为急性期(发病≤14 d)、亚急性期(发病15~90 d)和慢性期(发病>90 d)。关于主动脉夹层手术干预最佳时机,目前国内外学者尚存一定争议。慢性期具多个破口的主动脉夹层内膜增厚且较固定,腔内修复术后假腔内血栓形成率低,主动脉重塑效果较差,同时一次手术很难完全隔绝所有破口,术后血流动力学改变条件下覆膜支架远端遗留破口将增加夹层远期破裂和重要脏器缺血坏死风险[10-11]。一般认为,急性期和亚急性期是更为合理的腔内修复术时机。VIRTUE研究显示,腔内修复术后30 d 死亡率在急性期(发病≤14 d)主动脉夹层患者为8%,亚急性期(发病15~90 d)和慢性期(发病>90 d)患者均为零[12]。Booher 等[13]进一步研究发现,与超急性期(发病24 h内)、亚急性期(发病8~30 d)和慢性期(发病30 d以上)主动脉夹层患者相比,急性期(发病2~7 d)患者死亡率最高。Smedberg 等[14]研究表明,主动脉夹层紧急干预(48 h 内)患者术后早期死亡率显著高于非紧急干预患者(33.3%对3.4%)。本组患者经单因素和多因素分析发现,腔内修复术紧急干预是Stanford B 型主动脉夹层患者术后30 d 死亡的独立危险因素。
本研究还发现,术前MSCT 影像学参数中气管分叉平面假腔面积占该平面主动脉管腔总面积百分比≥50%,也是Stanford B 型主动脉夹层患者术后30 d 死亡的独立危险因素。该参数不仅直接表明假腔急剧扩张的紧迫状态,还可能预示着重要分支灌注不良及严重胸痛症状,与紧急腔内修复术相互关联。既往研究显示,主动脉夹层CT 形态学参数如破口直径大于10 mm、降主动脉最大直径>4 cm 等可能预示术后主动脉重塑效果不理想及需要再次手术干预[15-16]。也有研究提示,破口位置、假腔直径大小、假腔通畅性是预后影响因素,而最大假腔面积则与住院期间并发症风险增加密切相关[17-18]。本研究中并未发现上述因素与术后早期死亡存在关联,采用气管分叉层面假腔面积占该层面主动脉总面积百分比这一更具客观性和实用性指标,提高了测量准确性和标准化,相对于假腔直径等因素,降低了不同放射科诊断医师间测量误差。
总之,本研究结果表明术前MSCT 对预测Stanford B 型主动脉夹层腔内修复术后患者早期死亡具有重要价值,紧急干预和气管分叉平面假腔面积占主动脉管腔总面积≥50%是术后30 d 死亡的独立危险因素。本研究也存在一定局限性:①回顾性研究可能有一定的观察偏倚;②尽管本组手术时机界定于急性期或亚急性期,均为同一主刀医师完成,且排除支架释放失败、手术技术相关死亡病例,但还涉及围手术期管理、麻醉和ICU 监护等一系列重要环节,可能也影响患者早期死亡。因此,有待设计更加严格的前瞻性随机对照研究加以验证。

