脑梗死超早期静脉溶栓治疗的疗效及相关因素分析
蔡智立 何奕涛 周致帆 陈思言 王 倩 张 慧 黄 莹 杨苗娟 郭 毅
深圳市人民医院(暨南大学第二临床医学院,南方科技大学附属第一医院),广东 深圳 518020
目前,在世界范围内,脑血管病是最主要的致死性和致残性疾病,我国脑血管疾病患者中69.6%~70.8%为缺血性脑卒中[1-2]。近年来国内外开展了多种脑梗死超早期治疗方法,包括静脉溶栓、动脉溶栓、动静脉联合溶栓、支架取栓、导管抽吸等。我国大部分医院受医疗设备及人才技术方面的限制,动脉介入治疗在很多医院不能开展,而静脉溶栓具有方便快捷、费时少、药物价格合理、不需使用特殊设备、属于无创操作等方面的优势,使得静脉溶栓治疗在脑梗死超早期治疗中仍占据主导地位。2018年国内外急性脑梗死的诊治指南仍推荐应用阿替普酶(recombinant tissue plasminogen activation,rt-PA)静脉溶栓是发病4.5 h内急性脑梗死治疗的首选方法[3-4]。为了进一步证实和评价阿替普酶静脉溶栓治疗超早期急性脑梗死的疗效及安全性,本研究回顾性分析急性脑梗死患者应用阿替普酶静脉溶栓早期的有效性、安全性及相关的影响因素。
1 对象和方法
1.1研究对象回顾性分析2015-09—2019-06在深圳市人民医院神经内科连续住院接受阿替普酶静脉溶栓的脑梗死患者。纳入标准:(1)年龄≥18岁;(2)有神经功能缺损症状,最终由磁共振DWI序列明确有急性脑梗死;(3)符合溶栓适应证并接受标准剂量阿替普酶静脉溶栓治疗;(4)临床资料完整。排除标准:(1)静脉溶栓后动脉桥接治疗的患者;(2)各种原因导致静脉溶栓未能完成患者;(3)既往有卒中史且mRS评分>2分患者;(4)类卒中患者。
1.2研究方法
1.2.1 基线资料的收集与比较:最终收集249例有效研究对象的基线资料,包括年龄、性别、体质量、吸烟史、高血脂史、高血压史、糖尿病史、脑卒中史、房颤史、溶栓前血压、血糖、低密度脂蛋白胆固醇(LDL-C)、纤维蛋白原、糖化血红蛋白、发病至溶栓的时间(onset to treatment,OTT)、溶栓前及开始溶栓后1 h、24 h、第7天的NIHSS评分。
1.2.2 疗效及安全性评价:有效性评价标准参照美国国立神经病与卒中研究所(NINDS)的标准[5],早期有效为溶栓前后NIHSS评分降低≥4分或症状完全消失,其他视为无效。将纳入患者分为有效组和无效组(与溶栓前NIHSS 评分差值降低<4分或与溶栓前NIHSS评分增加、死亡)。临床症状严重程度参照国外较多大型研究[6-7]常用的NIHSS评分等级:轻度(0~5分)、中度(6~15 分)、重度(16~42分)。溶栓的安全性依据欧洲协作性急性卒中研究-2(ECASSⅡ)标准评估复查CT的出血转换情况[8]。

2 结果
2.1一般情况249例患者的一般资料见表1。

表1 研究对象的一般情况Table 1 general condition of the research object
2.2溶栓后NIHSS评分改变情况根据溶栓前NIHSS评分、接受静脉溶栓1 h后、24 h后、7 d后的NIHSS评分差值判定疗效,溶栓前NIHSS评分为(6.52±4.16),溶栓1 h后的NIHSS评分为(6.44±4.21),溶栓24 h后NIHSS评分为(4.55±3.45),溶栓第7天后NIHSS评分为(3.31±2.75)。溶栓后1 h有效62例(24.90%),溶栓后24 h有效118例(47.39%),溶栓后第7天有效165例(66.27%,图1);溶栓1 h无死亡,24 h内死亡1例(0.40%);溶栓后第7天累积死亡5例(2.01%),颅内出血22例(8.84%)。

图 1 静脉溶栓后1 h、24 h、第7天有效率、无效率Figure 1 The rate of efficiency and inefficiency in 1h,24h,7d after intravenous thrombolysis
2.3溶栓1h后有效组和无效组的影响因素分析溶栓后1 h有效62例(24.90%),无效187例(75.10%)。经统计分析发现,房颤史、溶栓前NIHSS评分会影响静脉溶栓1 h后患者神经功能恢复,有效组房颤史比例明显低于无效组;有效组溶栓前NIHSS评分明显低于无效组,2组对比差异有统计学意义(表2)。经Logistic回归分析发现,既往房颤史、溶栓前NIHSS评分是急性脑梗死患者阿替普酶静脉溶栓1 h后影响神经功能恢复的独立因素(表3)。

表2 249例急性脑梗死静脉溶栓1 h后早期疗效影响因素分析Table 2 Efficacy and associated factor analysis of intravenousthrombolysis in 249 acute cerebral infarction patients after 1h

表3 Logistic 回归分析影响静脉溶栓1 h后疗效的因素Table 3 Associated factor analysis of intravenousthrombolysis with Logistic regression analysis after 1h
2.4溶栓24h后有效组和无效组的影响因素分析溶栓后24 h有效118例(47.39%),无效131例(52.61%)。经统计发现,OTT、房颤史、溶栓前血糖水平、溶栓前NIHSS评分对静脉溶栓24 h后患者神经功能的变化产生影响。有效组OTT、房颤史比例、溶栓前NIHSS评分、溶栓前血糖水平明显低于无效组,差异均有统计学意义(P<0.05)。见表4。经Logistic回归分析发现,OTT、房颤史、溶栓前血糖水平、入院时NIHSS评分是急性脑梗死患者静脉溶栓24 h后影响神经功能恢复的独立因素。见表5。
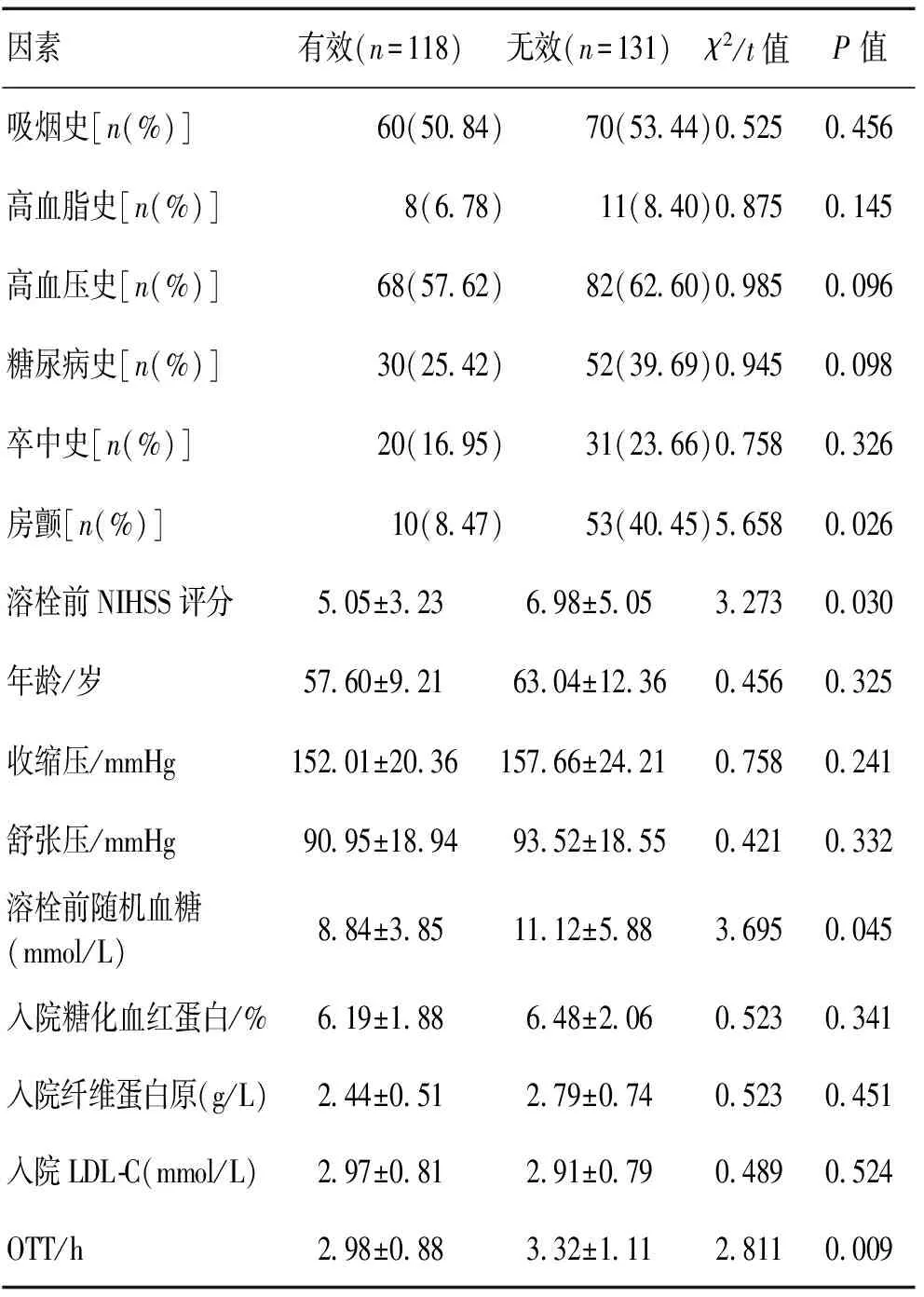
表4 249例急性脑梗死静脉溶栓24 h后早期疗效影响因素分析Table 4 Efficacy and associated factor analysis of intravenousthrombolysis in 249 acute cerebral infarction patients after 24h

表5 Logistic 回归分析影响静脉溶栓24 h后疗效的因素Table 5 Associated factor analysis of intravenous thrombolysiswith Logistic regression analysis after 24h
2.5溶栓7d后有效组和无效组的影响因素分析溶栓后第7天有效165例(66.27%),无效84例(33.73%);经统计发现,OTT、入院时NIHSS评分对静脉溶栓7 d后患者神经功能的变化产生影响,有效组OTT、溶栓前NIHSS评分明显低于无效组(表6);经Logistic 回归分析,OTT、溶栓前NIHSS评分是静脉溶栓7 d后影响患者神经功能恢复的独立因素。见表7。
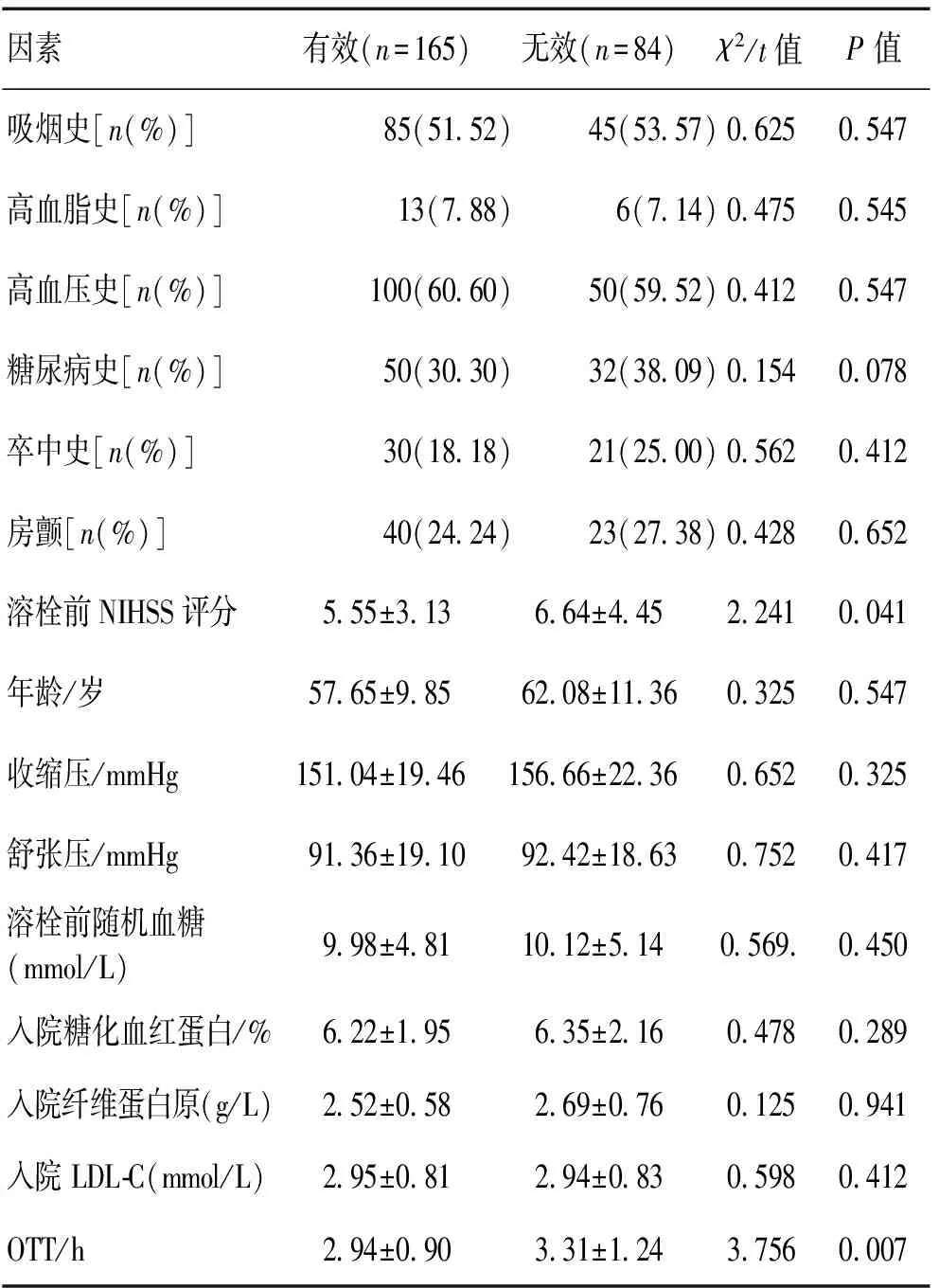
表6 249例急性脑梗死静脉溶栓7 d后早期疗效影响因素分析Table 6 Efficacy and associated factor analysis of intravenousthrombolysis in 249 acute cerebral infarction patients after 7d
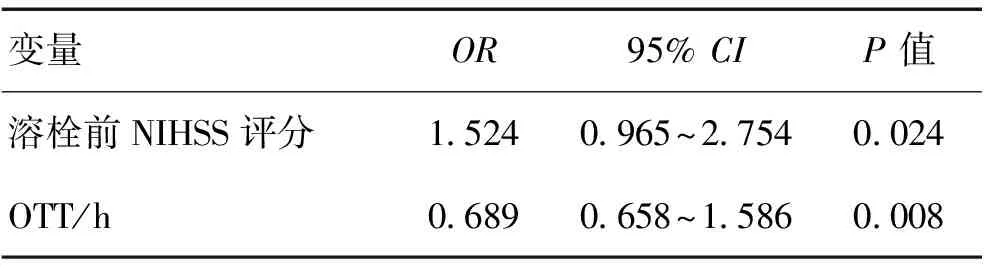
表7 Logistic回归分析影响静脉溶栓7 d后疗效的因素Table 7 Associated factor analysis of intravenous thrombolysiswith Logistic regression analysis after 7d
3 讨论
目前,我国大部分医院受医疗设备及人才技术方面的限制,动脉治疗在很多医院不能开展。静脉溶栓具有方便快捷、费时少、药物价格合理、不需使用特殊设备、属于无创操作等优势,病人易于接受,使得静脉溶栓治疗在脑梗死超早期治疗中仍占据主导地位。脑梗死病因众多,许多因素都可能影响患者溶栓早期的疗效,而究竟哪些因素会产生确切的影响,目前的研究和指南尚无定论。本研究表明,影响脑梗死静脉溶栓早期疗效的因素包括房颤病史、OTT、溶栓前NIHSS评分、溶栓前血糖水平等,通过研究相关影响的因素,可以避免其不良因素的影响,达到更好的溶栓效果。
本研究显示,急性脑梗死阿替普酶静脉溶栓后1 h有效62例(24.90%),溶栓后24 h有效118例(47.39%),溶栓后第7天累积有效165例(66.27%),与国内外研究报道的有效率基本一致,有效率随时间推移逐渐升高,也证实了阿替普酶静脉溶栓治疗效果有明确的时间依赖性[9-10]。
美国NINDS研究肯定了阿替普酶在3 h内溶栓治疗中的有效性[11],欧洲的ECASSⅢ研究又将阿替普酶静脉溶栓时间窗延长至4.5 h[8]。静脉溶栓治疗的早期疗效与OTT紧密相关。本研究显示,1 h、24 h、7 d的静脉溶栓有效组OTT均小于无效组,且24 h、7 d 2组间差异有统计学意义,急性脑梗死发病后OTT是改善溶栓后早期(24 h、7 d)神经功能的独立影响因素。“时间就是大脑”,静脉溶栓越早越好,静脉溶栓的理论基础是抢救梗死周围组织的缺血半暗带,因此,尽早开通血管、恢复血供是目前脑梗死急性期治疗的最有效方法。OTT越短,闭塞的血管也越容易恢复通畅,患者的神经功能恢复情况也会越好,因此,我国和美国2018版的急性缺血性脑卒中诊治疗指南中对脑梗死发病3 h内(Ⅰ级推荐,A级证据)患者的推荐等级比3~4.5 h(Ⅰ级推荐,B级证据)的推荐等级要高[3-4]。
研究显示,溶栓前的NIHSS评分与溶栓治疗的预后有明显相关性[9-10]。溶栓前的NIHSS评分越低,近期预后越好[12-13]。本研究显示,溶栓前较低的NIHSS评分是溶栓早期(1 h、24 h、7 d)神经功能改善的独立影响因素。然而有学者认为轻型卒中本身症状轻微、预后好,溶栓会增加颅内出血的风险,因此不建议轻型卒中患者静脉溶栓治疗。但轻型卒中也有可能进展为症状严重的“大卒中”,会导致严重的不良后果。甚至有研究表示,NIHSS评分愈低,其复发的可能性会愈大[14],结合本研究结果,在溶栓工作中不能将NIHSS评分低的轻型卒中患者排除在外,静脉溶栓时神经功能缺损越轻微,康复好转的机会越大,出血风险越小。
KIMURA等[15]研究提示,静脉溶栓时合并房颤组无论是早期还是远期(3个月)预后均较无房颤组差。TANDBERG等[16]的研究也发现,合并房颤是静脉溶栓早期疗效的不利因素,其可能原因是:(1)房颤引起的心源性栓塞一般堵塞大血管,因其栓子的成分,阿替普酶难以溶解从心脏脱落的血栓,且心源性栓塞为突发起病,患者颅内难以建立有效的侧支循环。(2)心房颤动是脑梗死静脉溶栓后症状性脑出血的独立危险因素,静脉溶栓后出血转化有可能影响早期疗效[17]。本研究表明,无房颤的患者溶栓后1 h、24 h的有效率比合并房颤患者好,但7 d时后并无差异。尽管有研究认为房颤是静脉溶栓早期恢复的不利因素,但结合本研究结果,其远期预后可能并无差异,而且2018我国急性缺血性脑卒中诊疗指南中并未将房颤作为静脉溶栓的禁忌证[3],所以在临床静脉溶栓中,不应将房颤患者排除。
本研究显示,溶栓前的血糖水平是溶栓24 h神经功能改善的独立影响因素。研究表明,血糖水平的高低跟梗死面积的实际大小有紧密的关系[18],梗死面积越大,血糖水平越高,可能与机体的应激反应相关。目前国内外的指南规定溶栓前血糖要处于22.22 mmol/L以下,良好的血糖控制可能有助于患者早期的神经功能恢复。
目前,我国大部分脑梗死患者没有机会进行静脉溶栓的原因是因为院外延误时间太长,家属和患者对急性脑梗死的认识不够,因此,必须加强对社会人群脑卒中一级预防的健康宣教。而医院也要尽量避免出现院内溶栓时间的延误,建立完善的绿色通道流程,在最短的时间内让更多的脑梗死患者接受静脉溶栓治疗。溶栓前要将血压血糖控制在理想范围,溶栓过程中在时刻关注患者NIHSS评分变化,及时调整治疗,对适合动脉介入治疗的患者要及时进行动脉桥接治疗。总之,在静脉溶栓的过程中,要尽量控制可能导致不良影响的因素,提高阿替普酶静脉溶栓治疗的有效性和安全性。

