创新病种成本管理 助推医院绩效提升
文/本刊记者 吴佳男
支付方式改革推进中,规范且可复制的病种成本管理体系值得推广,大有可为。
政策推动下,国家立意下的从“按医疗服务项目付费”到“按病种付费”改革已全面铺开。
多年间,以上改革各地医院积极实践,取得了一定的经验与成果。但相伴而生的,是临床路径管理、操作程序规范和治疗方案的进阶,以及更为合理、科学的按病种付费标准的制定渐成焦点问题。
经过两年多摸索与研究,上海交通大学医学院附属新华医院(以下简称“新华医院”)的“基于费用的成本费用率(Cost-to-charge Ratio)的病种成本核算方法”应运而生。据了解,该医院是国内首家采用该方法完整测算出所有病种组的实际成本、结构组成和收益情况,反映出不同维度的病种成本结构差异的医院,基于对该方法的研究和管理体系的构建,新华医院同时主持立项上海市医院协会、上海市会计学会、上海申康医院发展中心(以下简称“申康”)三项重点研究课题,目前正在申请专利。
“构建基于DRGs的病种成本管理体系,形成操作性、系统性较强且可复制、可推广、较规范的病种成本核算路径,可打破支付方式改革瓶颈,实现医疗资源的最优配置,也可为市级医院开展病种成本管控提供抓手,为以病种成本为基础的医疗服务定价奠定基础。”新华医院总会计师刘雅娟告诉记者,“方法”目前已在新华医院运营管理和战略决策等方面取得良好效果。
核算新路径亟待探索
资料显示,近年来,我国医疗卫生总费用呈快速增长趋势:2017年卫生总费用增长5253亿元,同比2016年增长11.33%;2018年增长6400亿元,同比2016年增长12.40%,增速是GDP增速的近两倍。

在刘雅娟看来,这一问题的产生,与公立医院收费补偿机制的不尽完善,传统按项目付费为主支付体系的“推波助澜”密切相关。欲从根本上解决这一问题,医院成本管理和精细化水平的提升势在必行。
刘雅娟表示,按病种付费的诸多优点中首先是引导绩效导向,实现医保控费和医疗服务良性发展之间的“平衡”,体现不同疾病间资源消耗、技术和劳务价值的差异,不断促进医疗机构从传统经验型向科学管理,从外延性规模扩张转向注重成本内涵式发展。“从而改变医保作为第三方的被动局面,有利于费用控制。”
尽管优势尽显,亦有部分医院的DRGs实践,但目前国内多数医疗机构的病种成本核算,采用的仍为基于项目成本的“项目叠加法”和基于科室全成本核算方法等。“成本定价法是确定病种收费标准的未来方向,但其在我国尚未统一和健全。”
刘雅娟解释,“项目叠加法”的优点是核算过程较为精细,可对工作流程、所需资源进行全面核算,但其局限性在于对标准的临床路径依赖较强,极其依赖信息系统建设水平,对医院的核算和管理水平要求也较高;基于科室全成本核算的方法可利用现有制度要求和核算成果,测算结果较为客观,具备一定的可操作性和推广性,但局限性是其基于成本角度进行分摊,过程较为简单。
数年前,新华医院财务团队开始关注一种源自美国的病种成本核算方法。该方法是美国医保支付咨询委员会建议美国医疗照护与医疗救助服务中心(CMS),用来计算DRG不同组别相对权重的方法,其假设各成本中心(Cost center)成本费用比值固定,通过医院每年上交的成本报告获得各成本中心的成本费用比(CCR),将患者费用直接通过CCR转化为成本。

上海交通大学医学院附属新华医院有一支战斗力强劲的队伍。
具体做法是根据患者DRGs分组情况,通过确定医院的服务单元,利用患者病案首页费用记录,确定资源消耗相近服务单元的费用和发生这些费用的实际成本并进行比较,计算出各服务单元的成本费用比数值,进而计算出医院全部患者成本和各病种组平均成本。
“这种方法在国际上得到了一定应用,但在国内尚处于研究阶段。”
旨在精细化管理的战略转型
2014年,上海市财政局和原上海市卫生计生委下发了《上海市医院成本管理暂行办法》,其中要求各有关单位全面开展成本管理相关工作;2018年,申康在年度工作计划中进一步明确,要求区域各医院聚焦结构调整,加强医院经济运行分析和成本管控,探索病种成本核算。
“以病种成本为基础进行服务定价最为合理,但问题是核算准确的病种成本难度相当大。”刘雅娟表示,难点之一是很多医院较早进行了改革,但基础仍源于按项目付费。数据显示,目前,上海市医疗收费项目超过5000项。将每一项目的成本精准算出,对医院的精细化管理水平要求非常高。只有做到极致,例如将医生、护士在每台手术、查房、科研教学上的用时,甚至同一试剂在不同检查项目中的用量等数据具体呈现或拆分,方能更接近真实结果。
“此外,对大型医院来说,很多疾病难以进入临床路径。例如突发急诊或并发症时,很难以单病种路径去诊治,标准很难界定。”刘雅娟强调,在诸多原因影响下,客观采集的数据难免遗漏,主观提交的数据可能存在偏差,都会致使测算结果失真。
2018年上半年,新华医院交出了一份病种成本数据,但并未获得各方认定。刘雅娟解释,这是因为在2018年之前,按项目测算成本和定价仍是主流,新华医院未详细测算到每一个项目的成本,而是按资源消耗的相近性将项目大类分组,直奔“病种”,因此数据“存疑”。
尽管“未获认定”,但这份数据的产出已是事实。
“这是团队共同努力两年的结果。”2016年5月30日,受申康委派,刘雅娟进入新华医院,担任总会计师。其后两年间,在医院领导班子的支持下,在预算思路上化“资源请求”为“资源配置”,她带领财务团队构建了大数据支持下的包括全面预算管理体系、病种成本管理体系和精细化分析体系在内的完整的成本精细化管控系统,“病种成本管理体系建设是重点工作之一。”
在刘雅娟看来,新华医院具备开展病种成本管理体系研究的良好条件:2000多张床位,内外妇儿学科齐全,年门诊人次超410万,出院患者数超10万,病种数齐全(2017年DRGs病种组达561个、2018年为623个),加之历时6年搭建的财务业务一体化HRP平台和电子住院病例系统支撑,“样本医院”优势明显。
“最重要的是,两年之间,几乎所有科室主任都转变了观念,明白了业务效益和资源诉求的关系,更加关注成本效益。”2017年下半年,自行摸索,加之借鉴友院经验,财务团队先后尝试了多种办法,力求打造新华医院专属的病种成本管理体系。不过,事实最后证明,这些办法都难达预期效果。
“与其数百及至上千病种组一个一个地做,不如找到一种办法使其同时落地。”借鉴上文提及的美国方法,结合国内和医院自身,财务团队开始打造中国式成本费用率(Cost-to-charge Ratio)病种成本核算系统。
基于“成本费用率”的系统研究
2018年前三个月间,在大数据中心的强力支持下,财务部导出了全院2017年11万份完整病例,将其分成561个病种组,再按同一病种组在不同科室开展情况分成3000余个病种组单元进行精细化分析。“几千万份数据,使用excel表格进行测算和分析,最后电脑都带不动了。”当时的辛苦,刘雅娟记忆犹新。
时至今日,利用医院自己研发的核算分析系统,财务团队已实现了病种成本数据的月报,效率已大大提高。“每个科室的收入成本、运营结构、赢亏效益情况都能清楚显现,有力支撑了医院内部管理。”
新华医院这一“基于DRGs的病种成本核算”方法分为病种组划分、确定服务单元、成本费用率测算,以及病种组的成本、收益、结构分析计算四个环节。
以2017年的测算数据为例,在“病种组划分”环节中,将全院2017年全部112305例出院病例按病案号、主要诊断码、主要诊断名称及病史首页费用明细等从HIS导出,通过主要诊断码和主要诊断名称匹配,将这些出院病例分为561个病种组,同时将每个病种组的病例组合指数(CaseMix Index,CMI)予以一一匹配。
由于医院病种成本核算不仅仅是测算医疗费用对病种成本的补偿情况,更重要的是为有针对性地制定各临床科室的成本管控和业务发展措施提供支撑,有必要进一步细化分析同一病种在不同科室开展的情况,因此医院再根据每一病种组按照开展不同科室,细分为3071项病种组单元,以此为基础进行病种成本结构分析。
在“确定服务单元”环节,利用DRGs临床过程相近、费用消耗相似的特性,将医院为各病种组提供的服务划分为15个服务单元、35项具体服务内容,统计全院及各病种组每个服务单元、每项服务内容发生的实际费用,以实现病种成本与医院医疗总收入的匹配。
“成本费用率”是每单位业务收入消耗的实际成本,它可以反映医院的成本控制情况和经营管理水平。相应的,各服务单元的成本费用率=该服务单元消耗的成本/该服务单元产生业务收入(即对应的医疗费用)。
“测算各服务单元对应的成本费用率,是病种成本核算所有步骤中最关键的一环,其中难度最大的是成本的测算,须针对不同服务单元按不同成本动因采取不同的成本分析方法。”刘雅娟介绍,可直接获取的成本(如床位成本、设备成本率等),按各科室病房+病床的折旧成本或类似方法确定;如放射等以设备运营为主的服务单元中,可按设备折旧、能耗及人员投入确定成本;以物资消耗为主的服务单元中,药品、耗材等可按采购成本计算。
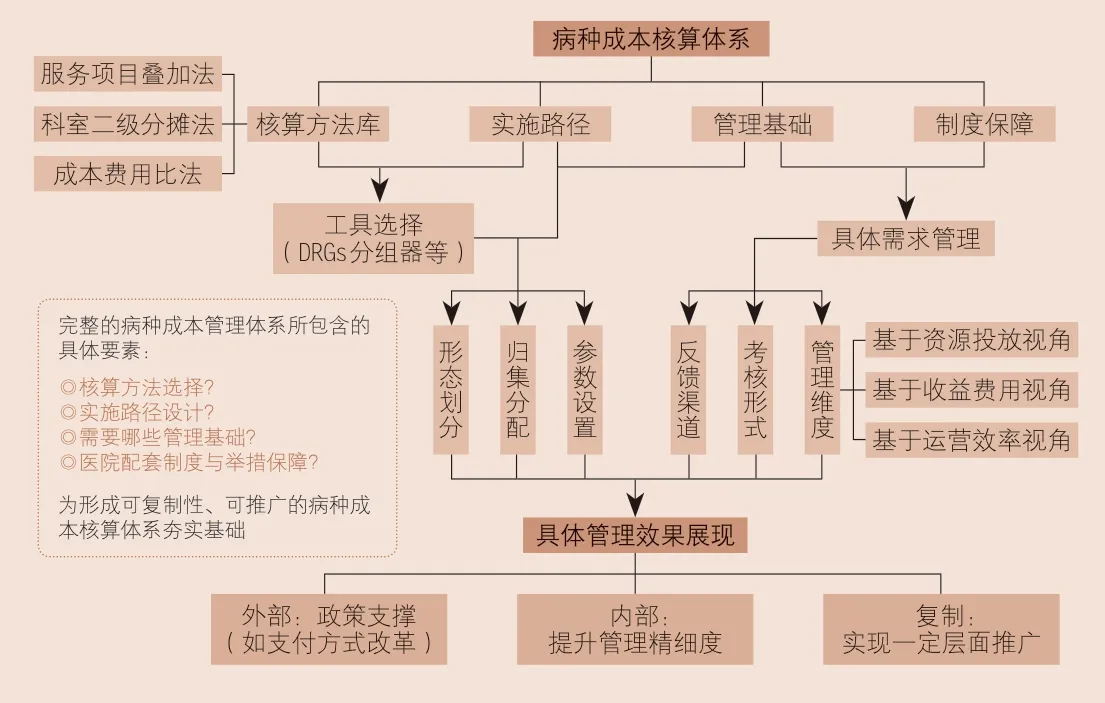
图1 病种成本管理体系构建
“氧气费、血费等无法获取直接成本数据的,我们会到业务一线去采集测算。”2018年年初,财务部人员多次前往氧气站和血站采集数据,从每个氧气钢瓶的进价,到每立方米液氧气化后适用人数等,均详细记录,只为接近最真实的成本。
医护、科室管理和医院管理的成本,则被列入“间接成本”。相对于直接成本,间接成本的测算有一定难度。“例如医护成本,我们暂时无法细化每一名医护人员每个时间点的具体工作量。”尽管如此,刘雅娟表示,其仍可确定测算原则:按病种实际费用越高,相应的医护成本投入就高的逻辑,计算每单位收入所耗费的医护人员成本即可。
“未来,随着信息化水平的提高,需要人力测算的成本和间接成本的工作量将越来越少。”刘雅娟强调。
助推医院战略和科室结构调整
在刘雅娟看来,新华医院的核算方法有诸多优点:一方面,该方法根据患者病案首页费用记录明细来确定各病种的不同服务单元,之后根据服务单元发生的实际费用确定相应成本,能够确保各病种的收入和成本汇总后与医疗总收入和总成本完全吻合,避免项目遗漏;另一方面,对于不同服务单元按照不同的成本动因采用不同分析方法,能够较为合理、真实地反映病种成本;此外,该方法将资源消耗相近性的服务项目分大类核算,最契合病种组核心特征,减少复杂繁琐的医疗服务项目成本分摊过程,大大降低了工作量,减少了对信息系统的依赖。
“更重要的是,该方法对于所有科室和病种采用的分析测算方法和成本费用率计算口径一致,结果相对公允,测算结果可按不同管理需求多维度拓展分析,对医院内部管理和决策具有足够的参考价值。”
以更精准的数据辅助医院内部管理,优化业务流程,也正是新华医院本轮改革的重要目标。
一年多以来,新型成本核算方法为新华医院各项运营决策提供了很大的支持,多个科室的运营管理状态和资源配置发生了巨大的变化,面貌焕然一新。
以某一科室为例,年度数据显示,在效益方面,该科室住院收入总额21659万元,利润率却只有4.62%,远低于全院平均利润贡献率12.07%;在病种结构方面,各类耗材占比64.65%,手术、治疗等操作类项目占比仅为5.09%。
“通过分析可发现,作为收入规模大户,该科历来是医院资源投入的重点,但分析结果却发现其平均利润率明显偏低,主要原因是耗占比偏高,挤占了利润空间。”财务团队就此建议:在确保医疗质量的前提下,强化对该科室包括高值耗材在内的各类耗材管理,优化其成本结构。
再以“化疗”病种为例。最新核算数据表明,医院各外科科室与肿瘤科均开展化疗,但在实际利润率上,肿瘤科(12.87%)明显高于各外科科室。分析结果显示,肿瘤科的化疗已平台化,容易进行针对性资源投入和流水线式操作,化疗治疗更系统,从而产生规模效应。而其他外科科室肿瘤病人较散、较杂,质量不高,没有形成规模效应,因此需要配备较多化疗方案等,消耗相应成本资源。“这一数据拿出后,为推动医院肿瘤中心的建设提供了有力的支撑。”
在新华医院院长孙锟看来,这就是数据的作用,整合医院各项资源,避免外科病床等资源浪费,辅助学科进行结构调整,从而进一步提升医院运营效益。“医院已将肿瘤中心的建设列入医院2020年的战略规划中。”孙锟对此信心满满。
在计算“间接成本”过程中,最新的核算方法也体现了较大优势。例如在医护人员劳务成本测算过程中,研究发现,医生成本率<20%的科室中,医生流动性明显增强,这说明医生明显感受到工作强度过大或收入明显偏低;而医生成本率>30%的科室中,医生的稳定性较好。针对这一结果,须及时调整策略:对因业务量明显偏少导致成本率过高的病种,应通过政策导向适当调整业务规模;对那些医生成本明显不合理的科室,则须适当调整其绩效分配额度。
“现在,相关数据已成为医院制定各阶段发展战略和计划的重要依据。”刘雅娟介绍,数据中详细列出的各科室收入、成本、结构、效益,甚至利润率排名也在“刺激”相关科室,成为其优化病种、控制成本,甚至人才梯队再建的重要指针。
病种成本管理是不断完善的过程。随着方法的不断完善,其一定能成为优化运营的有力抓手,辅助发现管理中的薄弱环节,从而提高管理绩效。
期待行业研究升级
新华医院的这一成果,渐渐吸引行业更多目光。一年多以来,很多医院慕名前来交流学习。
在刘雅娟看来,新华医院的研究首先可为政府制定相关政策,特别是为支付方式改革的推进提供依据和参考。同时,可提供一种新型、规范且可复制的病种成本核算路径,适合在三级医院范围内推广,并可为市级医院制定成本核算办法提供重要参考。
方法,则是以所有市级医院现有病种大数据为基础,测算出平均病种成本作为按病种组付费的依据,通过所有市级医院大数据的不断更新修正,可以掌握其运行规律,进一步规范医疗行为和临床路径,提高数据准确性。在医疗行为和临床路径不断规范的情况下,不断提高病种成本数据的准确性,最终形成标准成本。
“所有病种组付费应一次性,全部落地,而非采取试点病种组的方式进行,这样才能杜绝医院(医生)绕过试点病种,以另入他组的方式回避按病种组付费的相关政策要求,进一步促进医疗行为的规范。”刘雅娟强调,多家医院据此实践,得出的平均数据,将会更加精准。
不过,她也坦承,因方法未得到更为广泛的运用,尚缺乏更多样本数据参考,因此需要根据实际情况及时调整比值关系。“方法中的成本费用率依据现阶段病种投入成本测算,受医院信息化建设和内部管理精细化程度限制,如麻醉、检验等服务单元的成本费用率测算还较为粗略,随着医院管理的不断精细化,以及降本增效举措的深入,相关参数需要进行实时调整。”
“病种成本管理是不断完善的过程。随着方法的不断完善,其一定能成为优化运营的有力抓手,辅助发现管理中的薄弱环节,从而提高管理绩效。”刘雅娟最后表示。

