超声监测视神经鞘直径对急性一氧化碳中毒患者病情评估的临床应用研究
陈 鹏,张燕琴,赵 翔,杨永红
一氧化碳中毒是含碳物质燃烧不完全时的产物经呼吸道吸入引起中毒,一氧化碳与血红蛋白的亲和力比氧与血红蛋白的亲和力高200~300倍,因此一氧化碳极易与血红蛋白结合,形成碳氧血红蛋白,使血红蛋白丧失携氧的能力和作用,造成组织窒息[1-2]。有学者提出临床可通过测量视神经鞘直径(ONSD)以反映颅内压水平和急性一氧化碳中毒严重程度[3-4]。本文通过对入组急性一氧化碳中毒患者行超声监测ONSD和腰椎穿刺检测颅内压,分析超声监测ONSD对急性一氧化碳中毒患者病情评估的价值,以期提高临床对急性一氧化碳中毒患者的评估水平,现报告如下。
1 资料与方法
1.1 一般资料:选择2017年6月-2019年6月我院收治的急性一氧化碳中毒患者128例为研究对象,同时选择40例体检健康者作为对照研究。入组患者均具有一氧化碳接触史及典型的临床症状,且血液中碳氧血红蛋白反应阳性,均符合《内科学》(第9版)中一氧化碳中毒的诊断标准,并排除心脑血管疾病患者。以中毒严重程度将入组患者分为轻度中毒组(血液中碳氧血红蛋白浓度10%~20%,患者表现出不同程度头痛、头晕、恶心、呕吐、心悸和四肢无力等)、中度中毒组(血液中碳氧血红蛋白浓度30%~40%,患者出现胸闷、气短、呼吸困难、幻觉、视物不清、判断力降低、运动失调、嗜睡、意识模糊或浅昏迷)和重度中毒组(血液中碳氧血红蛋白浓度40%~60%,患者迅速出现昏迷、呼吸抑制、肺水肿、心律失常或心力衰竭),患者中毒程度评定以院内就诊或院前急救未进行任何处理时为准。3组患者与体检健康者性别、年龄等一般资料比较差异无统计学意义(P>0.05),见表1。本研究在患者知情同意下进行,并经我院伦理委员会批准实施。

表1 一般资料的比较
1.2 方法:入组患者的治疗均根据急性一氧化碳中毒诊疗指南进行。①院前急救,将患者转移至空气新鲜处,解开衣领,保持呼吸道通畅,昏迷患者取侧卧位,避免发生误吸;②氧疗,进行高浓度、高流量给氧;③高压氧治疗,高压氧治疗压力0.20~0.25 MPa,吸氧时间为60 min,治疗次数依据患者病情及治疗效果决定,但连续治疗次数不超过30次;④不能纠正的顽固性低氧血症患者暂缓高压氧治疗,并考虑机械通气;⑤亚低温治疗,昏迷患者早期应用亚低温治疗,持续时间3~5 d,并注意复温过程不宜过快;⑥糖皮质激素、脱水药物、抗血小板聚集剂等药物的使用。
应用美国索诺声M-Turbo彩色超声诊断仪测量入组患者ONSD,超声诊断仪探头频率为5~12 MHz。患者取仰卧位,双眼睑闭合,探头表面涂抹凝胶,握笔状手持探头轻放于患者闭合的眼睑上,适当加压,测量其双侧眼球后3 mm处ONSD,扫描切面分为横断面和矢状面,横断面扫描时探头水平方向放置于患者闭合的眼睑上,矢状面扫描时探头垂直方向放置于患者闭合的眼睑上。每位患者均由两名经验丰富的超声科医师进行检测,双侧ONSD横断面和矢状面均测量2次,得到双侧ONSD值横断面和矢状面各4个,共得到ONSD值16个,为降低测量误差,取平均值作为患者ONSD最终记录值。检测过程中应注意:①调整超声诊断仪功率至最低,并将机械指数和热指数控制在安全范围内;②检测过程中注意根据患者情况实时调整诊断仪参数及超声射入角等,并将图像放大测量,以降低测量误差;③控制操作时间,一般在5~8 min内完成;④检测过程中严禁粗糙操作,动作要轻柔,避免过分压迫眼球而造成不必要的损伤。ONSD检测后10 min内进行腰椎穿刺,测量患者脑脊液压力,记录数据。
1.3 观察指标:比较一氧化碳中毒不同严重程度患者入院时ONSD和颅内压的差异,分析超声监测ONSD对一氧化碳中毒患者病情评估的临床价值。

2 结果
比较显示,不同严重程度中毒患者入院时ONSD和颅内压水平差异有统计学意义,且均高于体检健康者,患者中毒情况越重,ONSD和颅内压水平越高(P<0.05),见表2。
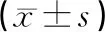
表2 不同严重程度中毒患者入院时ONSD和颅内压水平的比较
3 讨论
早期有效治疗是提高急性一氧化碳中毒患者预后的重要前提和基础,只有通过提高急性一氧化碳中毒的诊断水平和实时病情监测能力,才能有效改善患者预后,控制急性一氧化碳中毒对神经系统的影响及降低死亡率[5]。视神经是胚胎时期脑组织向外突出形成视器过程的结构之一,视神经纤维由视网膜神经节细胞发出的轴索纤维聚集而成,全长约50 mm,解剖学上分为眼内段、眶内段、管内段及颅内段4段,眶内段神经外有视神经鞘包裹,视神经鞘由软脑膜、蛛网膜和硬脑膜3层脑膜延伸而成[6]。视神经鞘复合体系统较为复杂,包括视神经、神经鞘及其之间的蛛网膜下腔。视神经宽度约3 mm,起止点分别为视盘和视交叉前脚,视神经鞘的厚度约0.4 mm,二者兼得蛛网膜下腔宽度约0.1 mm,内含脑脊液和由小梁、间隔及支柱构成的复杂结构,其在眼球后方形成盲端[7]。急性一氧化碳中毒时受缺氧、脑组织水肿等因素的影响,颅内压明显升高。解剖学研究发现,视神经周围的蛛网膜下腔与大脑脑室、视交叉池及脊髓腔内的蛛网膜下腔连通,脑脊液能够在此连续空间内自由移动。颅内压增高时,压力通过蛛网膜下腔中的脑脊液传导至视神经周围,且脑脊液压力随颅内压的升高而呈现线性变化,鞘膜具有一定弹性,可观察到ONSD增大。有文献指出,颅内压水平是ONSD的独立影响因素,颅内压水平升高者ONSD值显著高于颅内压水平正常者。本研究Pearson相关性分析也显示ONSD与颅内压水平存在正相关性,由此可见ONSD能够反映机体颅内压水平和急性一氧化碳中毒患者病情[8-9]。
随着近年来影像学技术的发展,MRI、CT、光学相干断层扫描等技术均能监测ONSD,但上述操作技术价格昂贵、检查时间长,不适用于急危重症患者的检测。随着超声技术的不断发展,超声检查在识别视神经及周围组织方面取得重大突破,超声监测ONSD以快捷、操作简便、重复性好等优势得到临床青睐。有文献指出,超声监测ONSD测量结果的一致性良好,适用于急危重症患者的连续监测。眼球后3 mm是ONSD监测的常用位点,本研究显示不同严重程度中毒患者入院时ONSD和颅内压水平差异有统计学意义,患者中毒情况越重,ONSD和颅内压水平越高。结合治疗情况,笔者认为:①碳氧血红蛋白浓度<25%的患者,ONSD横向扫描>4.2 mm或(和)纵向扫描>4.5 mm的患者仍然需要高压氧治疗,有助于改善患者持续症状。②监测昏迷患者ONSD对预测其预后具有重要价值,直径横向5.0 mm,纵向扫描5.0 mm,且持续存在;或治疗后恢复正常,但很快再次增宽患者通常提示愈后不佳。

