保留寰椎后弓对Ⅰ型Chiari畸形手术效果的影响
聂 耳 谢满意 王 强 纪培志
徐州医科大学附属医院,江苏 徐州 221000
小脑扁桃体下疝畸形(Chiari malformation,CM)又称Arnold-Chiari malformation(ACM),是临床最常见的颅颈交界处畸形[1]。根据严重程度将Chiari畸形分为四型,其中以Ⅰ型(CM-Ⅰ)最为常见[2],常合并脊髓空洞,临床上以颈背部不适、肢体麻木、步态不稳等为主要表现,严重可引起四肢肌肉萎缩[3]。手术是目前治疗CM-Ⅰ的主要手段,手术方式较多,目前暂无统一的标准术式[4-5]。常用的手术方式:(1)单纯后颅窝骨性减压(posterior fossa decompression,PFD);(2)后颅窝骨性减压+硬脑膜扩大成型术(posterior fossa decompression and duraplasty,PFDD);(3)后颅窝骨性减压+蛛网膜下腔探查+软脑膜内下疝小脑扁桃体切除+硬脑膜扩大成型术(posterior fossa decompression and duraplasty and additional tonsillar reduction,TR),其中以TR效果最为显著[6-7],临床应用也较多,但TR手术时间较长,术后并发症较多[8-9],且TR手术去除的骨质较多,尤其对寰椎后弓的切除,影响颈椎的稳定性[10],术后患者常需佩戴3~6个月的颈托,严重影响患者术后生活质量和颈椎活动度。后颅窝减压术的设计初衷是尽可能解除后颅窝的拥挤,改善脑脊液循环通路[11],既然术中进行蛛网膜下腔探查+软脑膜内下疝小脑扁桃体切除+硬脑膜扩大成型术,寰椎后弓的去除是否仍有必要?本研究回顾性分析2017-01—2019-05徐州医科大学附属医院收治的63例CM-Ⅰ型患者,其中35例行改良TR手术(改良组),28例行传统TR手术(传统组),对比两种术式的并发症及对患者预后的影响。
1 资料与方法
1.1临床资料2017-01—2019-05于徐州医科大学附属医院神经外科接受住院手术治疗的Ⅰ型Chiari畸形患者,在综合考虑小脑扁桃体下疝范围的前提下遵循随机原则将患者分为保留寰椎后弓组与切除寰椎后弓组。纳入标准:(1)年龄>18周岁;(2)首次行手术治疗的Ⅰ型Chiari畸形;(3)不伴其他颅内病变;(4)具有典型的临床症状,并有明确手术指征;(5)具有头颈MRI影像学检查;(6)患者知情并签署同意书。排除标准:(1)孕妇;(2)合并寰枕融合、颅底凹陷等其他颅底畸形。
2017-01—2019-05共83例CM-Ⅰ型患者在徐州医科大学附属医院神经外科行手术治疗,其中符合纳入标准63例,男12例,女51例;年龄32~67岁,平均49.6岁;病程1个月~20 a;其中合并脑积水5例,脊髓空洞51例,头痛头晕29例,颈背部不适22例,肢体麻木41例,步态异常41例,详细临床资料见表1。所有患者术前均行头颈MRI,符合CM-Ⅰ型诊断标准,且不合并颅底凹陷、寰枕凹陷等颅底畸形。63例CM-Ⅰ型患者,其中35例行改良TR手术(改良组),28例行传统TR手术(传统组)。
1.2手术方法术前半小时预防性使用抗生素。全麻满意后患者取俯卧位,三钉头架固定头部,常规消毒、铺巾。取枕下正中切口约10 cm,上至枕外粗隆,下至颈3棘突。严格沿正中线依次切开头皮、皮下、筋膜及肌肉层,暴露枕骨鳞部及寰椎后弓。颅骨钻孔、咬除枕骨鳞部,形成大小约3.0 cm×4.0 cm骨窗,咬除寰椎后弓宽2~2.5 cm(改良TR术式保留寰椎后弓)。剪开寰枕筋膜,“Y”形剪开硬膜。移入ZEISS S88手术显微镜,充分解剖蛛网膜,软脑膜下切除部分下疝小脑扁桃体,并进行软脑膜缝合,松解枕骨大孔处增厚蛛网膜,探查四脑室,开放四脑室正中孔,通畅四脑室,使脑脊液顺利流出。取人工硬脑膜严密减张修补硬膜,分层严密缝合肌肉、皮下及皮肤层。术后患者均返回神经外科普通病房治疗,预防抗生素使用24 h。寰椎后弓去除者术后颈托固定3~6个月。
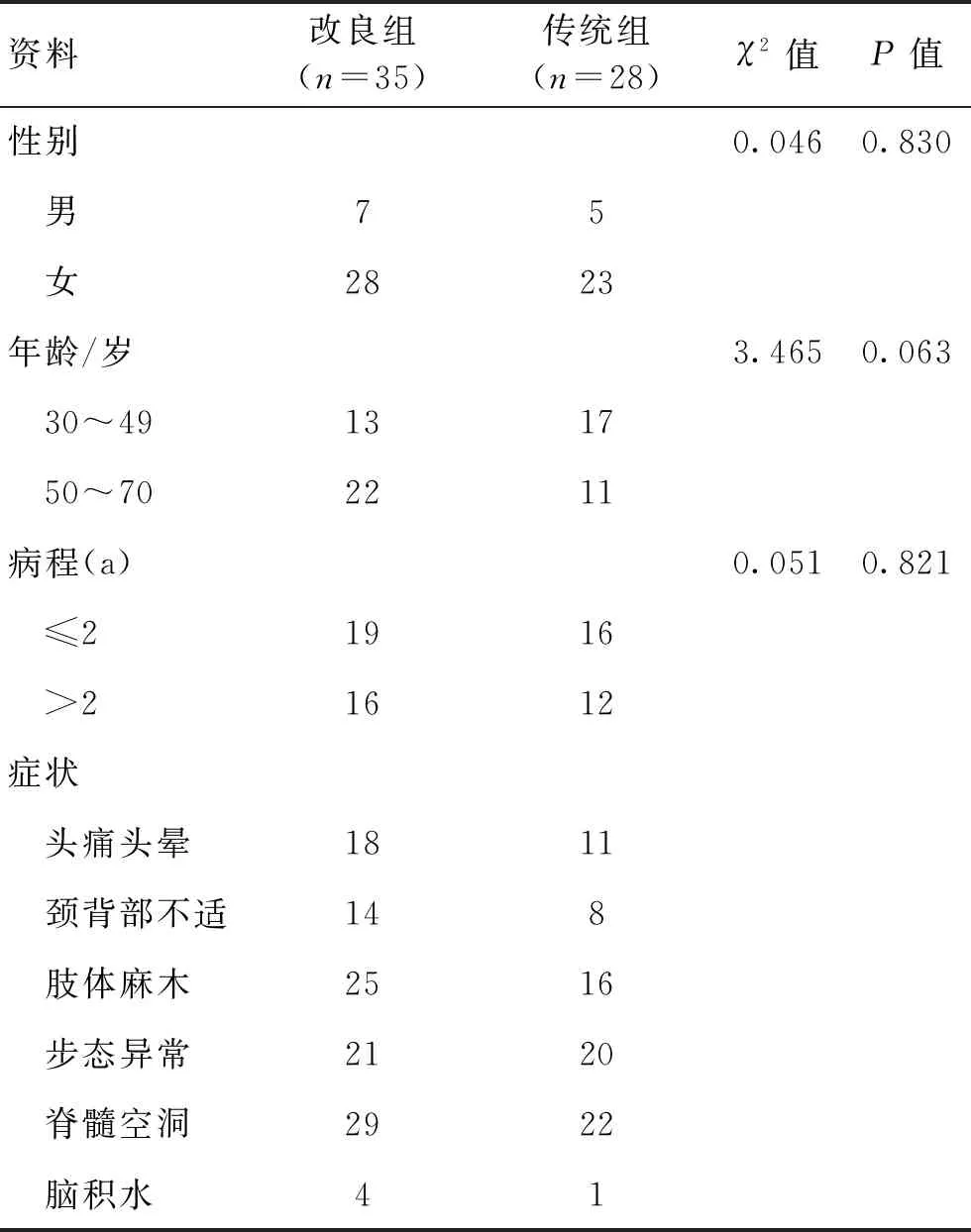
表1 2组患者临床资料比较
1.3随访及疗效评价术后第1天复查头颅CT,出院前复查头颈MRI,术后记录切口愈合情况、体温、是否有颅内感染等并发症。术后6个月、12个月门诊随访,并复查头颈MRI,使用Chicago Chiari Outcome Scale(CCOS)和KPS量表对患者术后状态进行评价,以末次随访数据进行统计分析。术后12个月使用颈椎活动度测量仪(cervical range of motion device,CROM)测量2组患者颈椎前屈、后伸、左右侧弯、左右旋转主动活动度。

2 结果
2.12组手术时间及手术出血量对比2组手术时间比较差异有统计学意义(P=0.036),改良TR组手术时间较传统组有所缩短。2组出血量比较差异无统计学意义(P=0.456)。见表2。
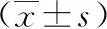
表2 2组手术时间及出血量比较
2.2术后早期临床症状改善及并发症情况2组患者在早期临床症状改善方面差异无统计学意义(P>0.05),且2组术后并发症及术后住院时间方面差异无统计学意义(P>0.05)。见表3。通过腰穿置管引流、头皮二次清创缝合等对症支持治疗后均痊愈出院。
2.3术后KPS及CCOS评分对比术后6个月和12个月对患者进行KPS评分,术后12个月患者的评分较6个月有所提升,2组间KPS评分比较差异无统计学意义(P>0.05,表4)。术后12个月复查头颈MRI,传统TR组17例脊髓空洞较术前明显缩小,5例无明显变化,无加重病例;改良TR组22例脊髓空洞较术前明显缩小,7例无明显变化,无加重病例。
术后12个月进行CCOS评分,11~16分为良好,4~10分为较差,2组术后症状的改善率比较差异无统计学意义(χ2=0.083,P=0.773)。见表5。
2.4术后2组颈椎活动度对比术后12个月使用CROM仪测量2组患者颈椎前屈、后伸、左右侧弯、左右旋转主动活动度。2组前屈、后伸、左右侧弯角度差异无统计学意义(P>0.05),去除寰椎后弓组患者左右旋转角度较保留组明显减小,差异有统计学意义(P<0.05)。见表6。
3 讨论
CM-Ⅰ型是指小脑扁桃体下缘下疝至枕骨大孔水平以下>5 mm,下疝的小脑扁桃体压迫脊髓及四脑室正中孔,引起蛛网膜粘连,正中孔堵塞,导致正常的脑脊液循环障碍,严重者可引起脊髓空洞[12]。本研究63例患者中51例合并脊髓空洞。目前小脑扁桃体下疝及引脊髓空洞的原因仍不明,现有研究表明后颅窝发育异常[13-14]、脊膜膨出、分娩紧张等多种因素参与小脑扁桃体下疝畸形的形成[15]。本研究63例患者中女性患者51例,皆有分娩史,其中2例患者因分娩后出现颈背部不适感,并逐渐加重就诊。因此分娩可能是女性继发CM-Ⅰ的诱发因素[16]。
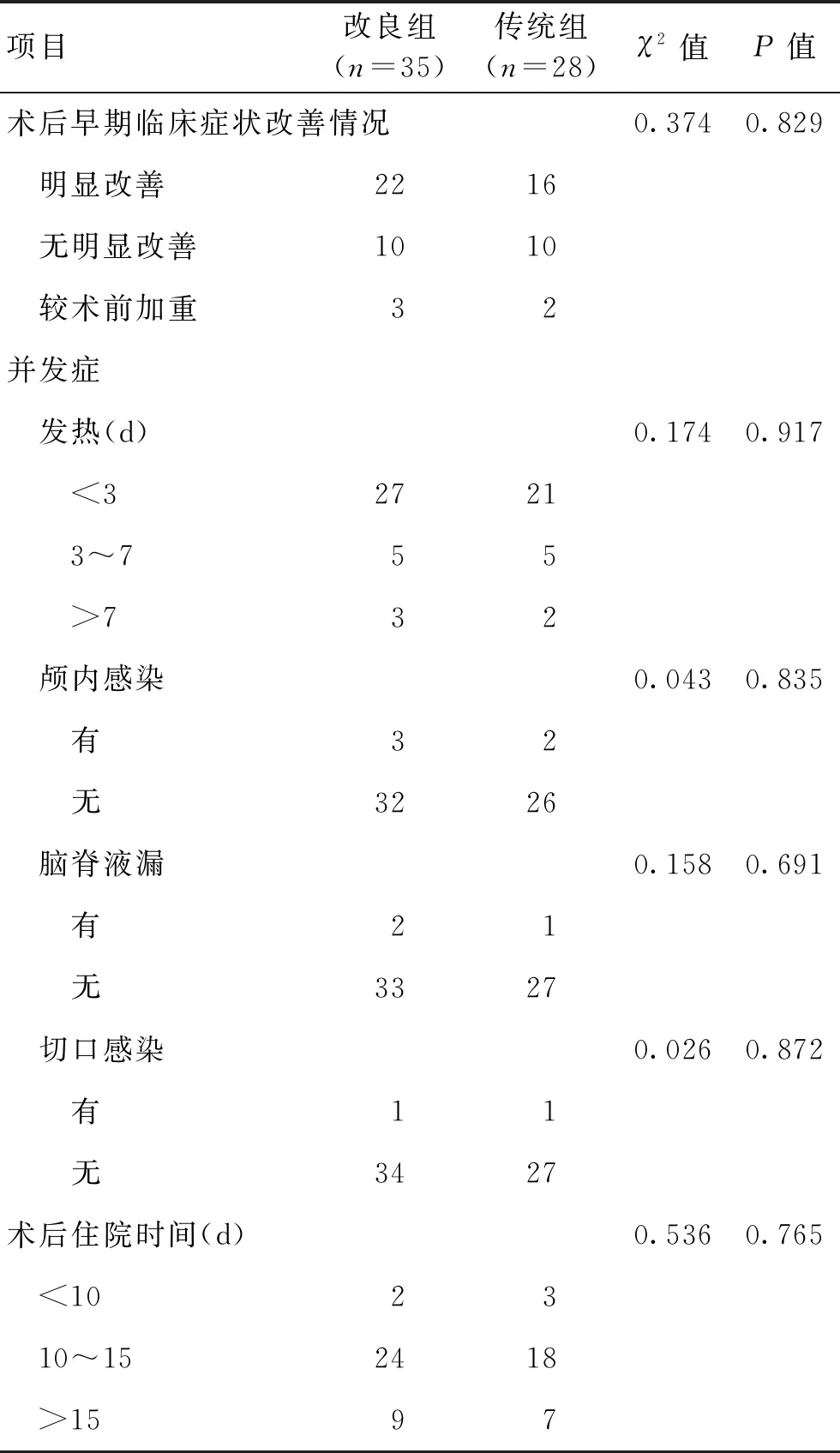
表3 2组术后并发症比较

表4 2组术后KPS评分比较 (分,

表5 2组术后症状改善率比较 (n)
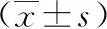
表6 2组颈椎活动度比较
目前治疗CM-Ⅰ的手术方式很多,其中以PFD、PFDD和TR术式最为常用[17]。PFD术式又称后颅窝减压术[18],指去除枕骨鳞部及寰椎后弓,不打开硬脊膜,手术操作简单,术后并发症少,但有效率较低,术后大范围颅骨缺损,使小脑及扁桃体缺乏支撑,长期随访发现小脑扁桃体及小脑下疝进一步加重,部分患者症状较术前加重,且PFD手术没有疏通脑脊液循环,并不能缓解脊髓空洞的进展。PFDD术式是在PFD的基础上发展而来[19-20],在去除后颅窝骨质的基础上进行硬脊膜修补重建,进一步缓解后颅窝的拥挤,但同样没有解除下疝小脑扁桃体对脊髓的压迫,且正中孔脑脊液流出仍受阻[21]。近年来TR术式备受推崇[21],TR术式不仅进行后颅窝减压,同时疏通四脑室正中孔,恢复正常的脑脊液循环通路[11],对下疝扁桃体的切除一方面解除对脊髓的压迫,另一方面进一步缓解后颅窝的拥挤状态[22],目前此术式已被大多数神经外科医师所采用[23-25]。
PFD、PFDD及TR术式的设计初衷是尽可能解除后颅窝的拥挤、恢复脑脊液循环,枕骨鳞部、寰椎后弓及下疝小脑扁桃体的切除可最大程度起到后颅窝减压的作用[26-27],既然在TR术式中切除下疝的小脑扁桃体并疏通脑脊液循环通路,寰椎后弓的切除是否仍有必要,而且寰椎后弓的切除影响颈椎的稳定性及活动度,患者术后常需佩戴3~6个月的颈托,严重影响患者术后的生活质量,因此本次研究对比两种术式的并发症及对患者预后的影响。本研究发现寰椎后弓的保留可显著缩短手术时间,但并不能减少术后并发症的发生率。本研究中2组术后KPS及CCOS评分对比无显著差异,因此TR手术中寰椎弓的切除与否在改善患者预后方面差异无统计学意义,即寰椎后弓的保留并不影响TR手术的总体有效率。术后12个月使用CROM仪测量2组患者颈椎前屈、后伸、左右侧弯、左右旋转主动活动度,结果表明2组患者前屈、后伸、左右侧弯角度无明显差异,但寰椎后弓去除组的左右旋转角度较保留组明显减小,颈椎的屈伸活动主要由2~7颈椎完成[28-30],侧屈主要由中段颈椎完成,TR术式由于要切开颈后肌群及韧带,对颈椎的前屈及左右侧弯范围影响较大,但对后伸影响不大。由于左右旋转主要由寰枢关节来完成,寰椎后弓的切除显著降低颈椎的旋转角度,因此保留寰椎后弓不仅维持了颈椎的生理性稳定,改善颈椎活动度,同时消除了患者术后佩戴颈托的不适感,一定程度改善了患者术后的生活质量,但寰椎后弓的保留并不能减少感染、发热、脑脊液漏等常见的术后并发症。术中发现保留寰椎后弓对切除下疝水平较低的小脑扁桃体有一定阻碍,因此,为了更安全地切除小脑扁桃体,本研究中2例小脑扁桃体下疝至寰椎水平以下患者仍采取去除寰椎后弓的常规TR术式。根据小脑扁桃体下疝程度尽可能保留寰椎后弓,如果术中寰椎后弓对切除下疝扁桃体明显阻挡,为了手术安全,还是选择传统的TR术式。
保留寰椎后弓的TR术式是一种安全有效的手术方式,保留寰椎后弓不仅不影响TR手术效果,而且维持了颈椎的生理性稳定和活动度,消除患者术后长期佩戴颈托的不适感,缩短了手术时间。本研究是基于单一中心的回顾性研究,样本量小,随访时间较短,因此仍需多中心、大样本及更长随访时间的进一步验证,进一步明确保留寰椎后弓TR术式的临床疗效。

