形态学和血流动力学参数对夹闭术中颅内动脉瘤破裂的预测价值
连 烨 金 晓 张秀卿
南阳市第一人民医院,河南 南阳 473000
成人颅内动脉瘤的发病率3%~8%,动脉瘤破裂导致的蛛网膜下腔出血仍是致命性的[1-3]。目前已开发一些评分系统评估动脉瘤破裂的风险,如人口、高血压、年龄、动脉瘤的大小、引起蛛网膜下腔出血的动脉瘤和动脉瘤的位置[4]。所有诊断为颅内动脉瘤的患者均可使用形态参数,如长宽比、尺寸比、体积与颈缩比和入流角度进行评估。研究表明破裂的颅内动脉瘤与未破裂的颅内动脉瘤之间存在形态学差异[5]。部分研究假设动脉瘤在破裂前后形态是相同的,破裂后动脉瘤形态用来预测动脉瘤的破裂[6]。但大部分破裂后的动脉瘤形态已发生改变,不足以替代破裂前的形态。此外,形态学指标和颅内动脉瘤增长受动脉瘤位置、大小和临床危险因素的影响。因此,在调查破裂的形态学危险因素时,必须调整或匹配这些因素。颅内动脉瘤的形成,目前并无有效的预防措施,只能提高预测水平,为早期明确诊断和手术治疗提供依据,同时积极预防并发症的发生,有效降低病死率。
临床上对于未破裂动脉瘤的管理仍存在争议,因此必须权衡预防性治疗的风险和单个动脉瘤破裂的风险[7]。研究显示囊状动脉瘤的大小、位置和子囊的存在与脑动脉瘤的破裂明显相关[8],脑动脉瘤的大小、纵横比和动脉瘤形态均与破裂相关[9];还有研究显示长期大量吸烟为动脉瘤破裂的独立危险因素,前交通动脉瘤破裂的概率高于其他部位[10-11]。通常情况下,动脉瘤大小被认为是动脉瘤破裂的重要危险因素之一,动脉瘤越大,瘤壁的弹力纤维拉伸程度越大,拉伸过度的纤维容易断裂引起动脉瘤破裂[12]。尽管动脉瘤的破裂随着动脉瘤的增大而增加,但许多蛛网膜下腔出血却起源于小动脉瘤和不规则的动脉瘤,而不规则动脉瘤的危险程度远高于动脉瘤的大小[12-14]。为了增加对动脉瘤破裂危险因素的了解,部分学者研究动脉瘤的遗传学[15]、生物标志物[16]和炎症[17],以上研究可能具有一定的临床价值,但成本太高。所有诊断为动脉瘤的患者均可测量形态学参数,本研究主要探讨动脉瘤的形态参数和血流动力学参数对动脉瘤夹闭术中破裂的影响。
1 资料与方法
1.1一般资料选取2016-10—2020-02南阳市第一人民医院手术夹闭治疗的动脉瘤患者1 108例,其中发生动脉瘤破裂32例,另选取未破裂的患者145例。其中男93例,女84例,年龄(52.6±10.4)岁。纳入标准:(1)CT血管成像(CT angiography,CTA)确诊为颅内动脉瘤;(2)CTA资料可用于血流动力学分析。排除标准:(1)多发颅内动脉瘤;(2)有神经外科手术史或动脉瘤破裂史;(3)合并脑肿瘤;(4)麻醉或开颅过程中动脉瘤破裂。本研究经过南阳市第一人民医院伦理委员会批准,患者和家属知情并签署同意书。破裂组男18例,女14例;年龄<60岁24例,≥60岁8例;高血压16例,糖尿病4例,有脑血管病史10例,吸烟史16例;动脉瘤位于大脑中动脉4例,位于前交通动脉10例,位于后循环动脉3例。未破裂组男75例,女70例;年龄<60岁86例,≥60岁59例;高血压78例,糖尿病22例,有脑血管病史45例,吸烟史68例;动脉瘤位于大脑中动脉27例,位于前交通动脉37例,位于后循环动脉7例。2组间以上资料比较差异均无统计学意义(P>0.05)。
1.2记录动脉瘤的形态学参数从高分辨CTA工作站上获得DICOM 影像数据。将脉管系统分割成三维模型,使用血管建模工具包(http://www.vmtk.org)计算动脉瘤形态参数(图1),如瘤体直径、脉瘤最长径、瘤颈宽度、瘤体宽径、动脉瘤的垂直高度及载瘤动脉血管直径,计算瘤体最长径与瘤颈宽度的比值(aspect ratio,AR)。
1.3收集血流动力学参数运用计算流体力学的方法分别计算收缩期动脉瘤的表面平均压力(pressure average,PA)、一个心动周期内的动脉瘤表面最大压力(pressure maximum,PM)、壁面剪切力(wall shear stress,WSS)、WSS最大值(WSS maximum,WSSM)、动脉瘤标准化的 PA(normalized PA,NPA)、标准化的PM(normalized PM,NPM)和标准化的WSSA(normalized WSSA,NWSSA)、平均WSS(WSS average,WSSA)、标准化表面最大剪切力(normalized WSSM,NWSSM)及平均WSS梯度(WSS gradient average,WSSGA)、低剪切力面积比值(low shear area ratio,LSAR)。
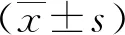
2 结果
2.12组患者动脉瘤形态学比较2组瘤体长径、瘤体宽径、瘤颈宽度和载瘤动脉宽度比较差异无统计学意义(P>0.05),动脉瘤破裂组动脉瘤最长径和AR均显著高于动脉瘤未破裂组(P<0.05)。见表1。
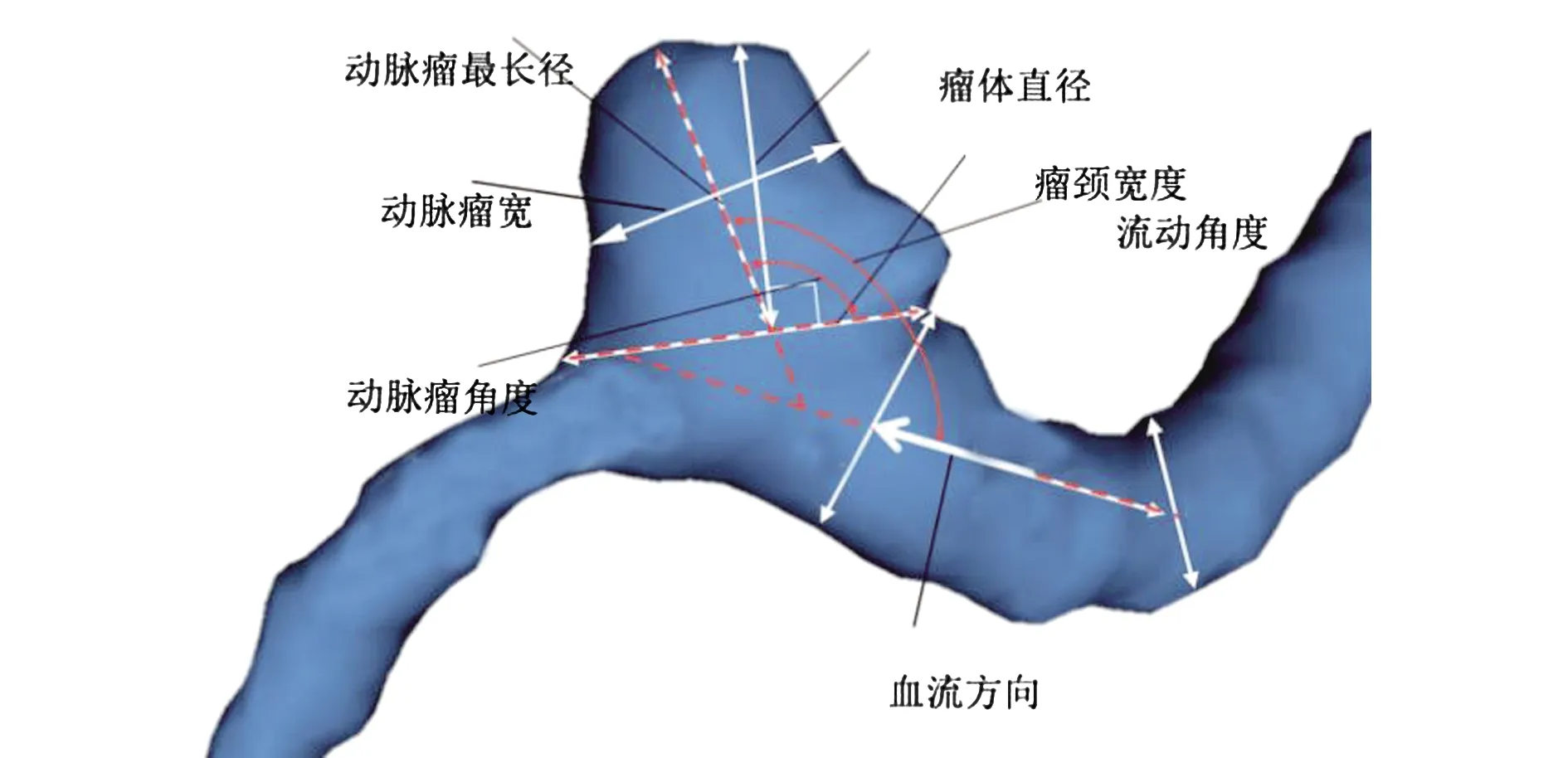
图1 动脉瘤形态学参数测量示意图Figure 1 Schematic diagram of aneurysm morphological parameters measurement
2.22组动脉瘤血流动力学参数比较动脉瘤破裂组NWSSM值显著低于动脉瘤未破裂组,WSSGA和LSQR显著高于动脉瘤未破裂组(P<0.05),其他指标在2组间差异无统计学意义(P>0.05)。见表2。
2.3影响动脉瘤破裂的危险因素分析将表1和表2中2组间差异有统计学意义的因素代入多因素Logistic回归模型中,结果显示动脉瘤最长径、AR和NWSSM是影响动脉瘤破裂的独立危险因素。见表3。

表1 2组动脉瘤形态学比较Table 1 Comparison of aneurysm morphology between 2

表2 2组动脉瘤血流动力学比较Table 2 Hemodynamic comparison of aneurysms in 2

表3 影响动脉瘤破裂的危险因素分析Table 3 Analysis of risk factors affecting aneurysm rupture
2.4独立危险因素评估动脉瘤破裂ROC曲线ROC曲线提示,AR值(AUC=0.821,95%CI:0.693~0.901,P<0.001)、动脉瘤最长径(AUC=0.712,95%CI:0.624~0.769,P<0.05)及NWSSM(AUC=0.806,95%CI:0.707~0.874,P<0.001)对术中动脉瘤破裂均有较好的预测作用。见图2。
3 讨论
随着医疗水平的提高和影像技术的进展,偶然发现动脉瘤的病例逐渐增加,携带未破裂动脉瘤的患者占3%[18-23]。颅内动脉瘤破裂导致动脉瘤性蛛网膜下腔出血,病死率较高,与其他卒中类型相比年龄较小[24-30]。筛选影响动脉瘤破裂的危险因素,以便针对高破裂风险的动脉瘤患者采取预防措施。动脉瘤破裂在一定程度上受手术操作和术者经验的影响[31-35],但排除这些人为因素外,在夹闭术中仍有动脉瘤发生破裂。为了进一步分析影响动脉瘤破裂的危险因素及术前进行有效的评估,本研究收集动脉瘤的形态学和血流动力学资料,经单因素和多因素Logistic回归分析影响动脉瘤破裂的危险因素,ROC曲线评估危险因素对动脉瘤破裂的预测价值。
本研究中动脉瘤最长径为影响动脉瘤破裂的独立危险因素。DUAN等[22]研究显示,随着颅内动脉瘤尺寸的增加,发生破裂的风险逐渐增加。AR是影响动脉瘤破裂的另一个重要因素,且在评估动脉瘤破裂中具有重要的指导意义[36-38]。DHAR等[23]研究表明AR不仅对动脉瘤的不规则形态有一定量化作用,对动脉瘤的破裂也有一定预测价值。QIU等[24]研究表明AR值较大的动脉瘤,低WSS区域较大,且瘤壁结构破坏严重,为动脉瘤破裂提供病理学相关知识。本研究中AR值为夹闭术中动脉瘤破裂的危险因素,与DHAR和QIU的研究结果有相似之处。本研究还显示NWSSM也是动脉瘤破裂的危险因素,对动脉瘤破裂的评估具有一定的临床价值,而本研究中破裂组和未破裂组患者NWSSA值差异无统计学意义,可能与动脉瘤的异常形态和较低的WSS相关。
动脉瘤最大长径、AR值和NWSSM对动脉瘤术中破裂具有较好的预测作用,术前应对以上危险因素逐一排查[39-42]。在预防动脉瘤破裂的注意事项中应尽早显露载瘤动脉近端,对其进行临时阻断,术中应尽可能避免钝性游离;对于需要血运重建的动脉瘤术前应做好血管搭桥的准备,在游离动脉瘤前准备好血管缝合的器械等。
本研究还存在一定不足,为使2组患者的基线资料平衡,未破裂组患者的纳入可能存在选择偏倚;另外,影响动脉瘤破裂的因素还有很多,本文仅对动脉瘤形态和血流动力学两个因素进行分析,具有一定的片面性。

