新生儿先天性胃壁肌层缺损致胃穿孔诊疗分析
潘江 刘小波 黄顺根 汪健
先天性胃壁肌层缺损是新生儿消化道畸形中较少见的疾病,是新生儿自发性胃穿孔最常见病因,死亡率极高,至今仍大于30%[1]。本研究回顾性分析13 例先天性胃壁肌层缺损致胃穿孔新生儿的临床资料,现将诊疗体会报告如下。
1 资料与方法
1.1 一般资料 选取2014 年6 月~2019 年12 月苏州大学附属儿童医院收治的13 例先天性胃壁肌层缺损致胃穿孔的新生儿,其中男9 例,女4 例;孕周31~39 周;其中早产8 例;剖宫产11 例,顺产2 例;自然受孕12 例,试管婴儿1 例;体重1.20~3.55 kg;体重<2.5 kg 7 例;均于生后1~6 d 就诊;术前12 例腹部X 片提示有气腹,1 例无气腹;生后Apgar 评分均正常,均有喂养史。
1.2 临床表现及相关检查 腹胀13 例(100.0%),呼吸费力8 例(61.5%),腹部触诊不适7 例(53.8%),呕吐5 例(38.5%),发热3 例(23.1%),腹壁红肿2 例(15.4%),血便2 例(15.4%),体温<36℃ 2 例(15.4%),白细胞计数<15×10913 例(100.0%);术前腹部X 线检查有12 例(92.3%)均有气腹表现(见图1),其中1 例腹部肠管无明显积气;新生儿败血症5 例(38.5%),硬肿症2 例(15.4%),食管气管瘘2 例(15.4%),幽门闭锁1 例(7.7%),肠旋转不良1 例(7.7%),环状胰腺1 例(7.7%)。见表1。

图1 气腹

表1 临床表现及相关检查
1.3 治疗方法 12 例手术常规剖腹完成,另1 例手术腹腔镜完成;其中胃壁肌层缺损有5 例位于胃底部及胃大弯,4 例位于胃大弯,4 例位于胃前壁,缺损处仅有胃黏膜、黏膜下层及浆膜层构成,穿孔处胃壁呈紫黑色,边缘欠规则,手术中均彻底切除病变组织直至出现新鲜出血健康胃壁,残存的胃以可吸收线全层缝合,再作浆肌层内翻加强缝合,术中以大量生理盐水冲洗腹腔,术后常规放置腹腔引流管。其中1 例手术中行胃壁修补术时发现胃内可及大量气体溢出,并与气管插管机械通气呼吸频率一致,考虑合并气管食管瘘,考虑术后需呼吸机辅助呼吸,为避免胃张力过大影响吻合口愈合,术中同时行胃造瘘,患儿术后确诊为食管气管瘘后于27 d 再胸腔镜下行食管气管瘘修补术。1 例合并幽门闭锁,第一次术中未发现存在此畸形,术后17 d 再次出现胃穿孔,再次行探查术,术中诊断为Ⅰ型幽门闭锁,行幽门隔膜(见图2)切除及幽门成形术。1 例合并肠旋转不良行Ladd’s 手术,1 例因诊断为食管气管瘘先行食管Ⅰ期吻合,食管气管瘘结扎术,术后患儿5 d 出现气腹,再次手术探查术中诊断为胃壁肌层缺损穿孔,并合并十二指肠闭锁、环装胰腺,再行胃修补术及十二指肠菱形吻合术,术后均收入新生儿重症监护室予呼吸机支持、胃肠减压、抗感染、循环支持、输血制品及全肠外营养支持支持等治疗。

图2 幽门隔膜
2 结果
4 例新生儿因早产和基础条件不良,术后出现败血症、多器官功能障碍及家属担心预后不良放弃治疗;1 例足月儿因合并畸形较多,经过二次手术治疗术后恢复缓慢,出现呼吸衰竭,家长放弃治疗;另8 例治愈,治愈率为61.5%。术后病理均提示符合先天性胃壁肌层缺损。见图3。短期随访存活病例生长发育基本正常。
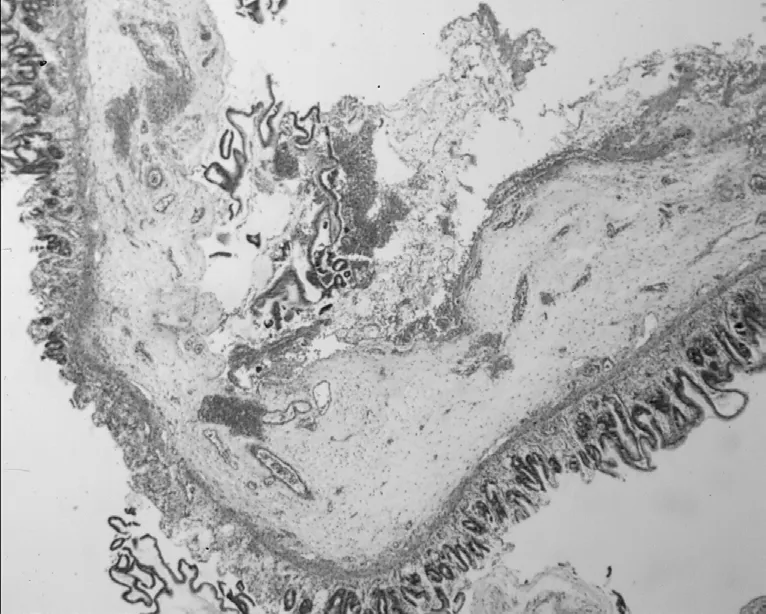
图3 先天性胃壁肌层缺损
3 讨论
新生儿先天性胃壁肌层缺损致胃穿孔最常见症状为突发腹胀和呼吸系统障碍,如未穿孔则无明显前驱症状,部分新生儿仅表现拒食、精神萎靡、嗜睡及呕吐,穿孔一般在3~5 d 内发生,也有的发生在其他先天性畸形手术后,目前可能病因有胃壁肌层先天性发育缺陷、胃壁血管异常局部缺血[2],男性婴儿的胃穿孔发生率比女性高[3],剖宫产可能与胃穿孔相关。本组先天性胃壁肌层缺损致胃穿孔男女比例为9∶4,剖宫产与顺产比例为11∶2,均与文献报道相当。先天性幽门闭锁是非常罕见的消化道畸形,发生率为1/10 万[4],胃壁肌层缺损致胃穿孔合并幽门闭锁更是极其罕见,文献罕有报道和提及,本组1 例胃壁肌层缺损致胃穿孔合并幽门闭锁病例第一次术中探查肠道未有畸形,因幽门闭锁类型原因未能发现存在幽门畸形,术后第1 天复查腹部X 片提示胃扩张,肠道未有明显积气(见图4),当时未予重视及判别,术后18 d 出现已愈合胃组织再次穿孔,也验证了2012 年Terui 等提出各种原因导致胃严重扩展可致胃穿孔的相关结论[2]。另外2 例病例均为胃壁肌层缺损合并食管气管瘘,1 例为术中诊断为食管气管瘘,术中造影证实为罕见“H”型食管气管瘘(见图5),因有相应胃造瘘及术后对应管理措施,术后恢复良好。1 例为食管气管瘘术后发生胃壁肌层缺损致胃穿孔,因合并其他畸形较多,行胃壁修补及其他畸形矫正手术,但预后不佳。胃壁肌层缺损死亡率极高,至今仍>30%,手术是唯一治愈的方法,一经怀疑或确诊,应立即进行手术治疗准备,尽快手术[1,5],常规剖腹探查或腹腔镜探查均可,术前准备重点是改善呼吸循环及控制感染性休克,入院后予胃肠减压、保暖、输液后尽快行腹腔穿刺减压,需控制减压速度,如新生儿出现青紫、呼吸困难,需行气管插管、人工呼吸机辅助呼吸,术中需彻底切除坏死组织直至出现活跃流血的正常胃壁组织,保留的胃壁全层缝合后再做浆肌层内翻加强缝合,术中需探查幽门及远端消化道是否存在畸形,若发现需同时矫正相应畸形,避免漏诊而需再次手术,如发现合并食管气管瘘,可行胃造瘘减小术,后呼吸机辅助呼吸,造成经瘘管形成胃内高压,影响创面愈合及降低撤机后胃食管返流、经瘘管形成肺炎可能,从而提高手术成功率。对于存在肛门直肠畸形或食道闭锁、食管气管瘘等畸形,若术后出现广泛气腹,需注意患儿可能同时存在胃壁肌层缺损发生穿孔可能,需积极术前准备后再次手术探查,可使患儿得到及时救治从而降低死亡率。

图4 肠道未有明显积气

图5 “H”型食管气管瘘
综上所述,针对新生儿先天性胃壁肌层缺损致胃穿孔,根据临床表现,结合病史、体征及腹部立位X片大部分不难诊断,诊断明确或有相应手术指征应尽早进行手术探查,彻底切除病变及探查发现并同时完成合并消化道畸形矫正,结合有效抗感染、抗休克及呼吸、循环、营养支持可降低该病死亡率,获得良好治疗效果。

