足底内侧逆行皮瓣联合VSD 修复足底前内侧缺损的疗效观察
张前进 肖灿(通讯作者) 林伟 刘建疆 盛美樱
(1 苏州大学附属第一医院烧伤整形科 江苏 苏州 215006)
(2 苏州大学附属第一医院口腔科 江苏 苏州 215006)
足底前内侧是足部主要负重区域之一,该处因外伤、感染、溃疡、皮肤肿瘤切除后等形成的创面,常伴有皮肤软组织缺损和肌腱、关节囊、骨外露。对于创面面积较小的缺损,可以直接缝合;但对于缺损面积较大,不能直接缝合的创面,则需行皮片移植或皮瓣转移覆盖创面。足底内侧逆行皮瓣以足底内侧动脉为蒂,质地耐磨,可以满足较大面积的足底前内侧皮肤软组织缺损修复需要。足底内侧皮瓣供区为足底中部非负重区,皮瓣深面的跖腱膜可与负重区很好的贴附而减少皮瓣的活动,保持足的稳定。在此基础上采用足底内侧逆行皮瓣联合VSD 修复8 例足底前内侧皮肤软组织缺损,取得了满意效果,现报道如下。
1.资料与方法
1.1 一般资料
于2017 年8 月—2019 年8 月,收集我科采用足底内侧逆行皮瓣联合VSD 修复足底前内侧皮肤软组织缺损病例共计8 例,其中男6 例,女2 例:年龄32 ~65 岁,平均年龄42.8 岁,受伤部位:左侧3 例,右侧5 例。足底前内侧皮肤软组织缺损面积为2.1cm×4.3cm ~4.1cm×6.5cm。肌腱外露6 例,肌腱合并骨外露1 例。
1.2 手术方法
1.2.1 清创 给予患者持续硬膜外麻醉,患侧大腿根部置气囊止血带。距离创缘皮肤约0.5cm 切开,去除无活性皮肤软组织及坏死组织,修复肌腱,创面以稀碘伏、0.9%氯化钠溶液、过氧化氢溶液反复冲洗3 次,术者更换手套器械,彻底止血。根据创面大小,将修剪好的VSD(武汉维斯第医用科技股份有限公司)覆盖于创面上,半透膜封闭创面,连接负压引流,检查无漏气,持续模式压力控制在-50mmHg(1mmHg=0.133kPa)[1],1 周后去除敷料观察创面,若创面有新生肉芽,无明显感染坏死组织,可进行足底内侧皮瓣转移修复,若仍有坏死组织,需再次进行清创、VSD 治疗,直至创面出现新生肉芽组织且无感染。
1.2.2 二期行皮瓣移植 ①术前皮瓣设计:术前采用彩色多普勒血流探测仪对患者的足底内侧动脉走行进行定位,确定皮瓣血管蒂位置及足底内侧动脉畅通。皮瓣轴线为舟骨结节至第一、二跖骨头连线中点连线。采用逆行法设计皮瓣大小,大于受区创面约15%;②手术操作:常规消毒铺巾,患侧大腿根部置气囊止血带。创面清创,以大量稀碘伏、0.9%氯化钠溶液、过氧化氢溶液反复冲洗创面3 次,1/1×105肾上腺素创面外敷止血。术者更换手套及手术器械。沿皮瓣上缘切开皮肤、浅筋膜、深筋膜至踇展肌表面,在拇展肌表面掀起皮瓣找到从肌间隙内发出的供应皮瓣的皮支血管,沿皮支血管向近端探查,见血管皮支来源于足底内侧动脉浅支,结扎浅支血管向足背发出的分支,向下探查到浅支与深支汇合点,在踇展肌与趾短屈肌间找到足底内侧动脉深支。切开皮瓣下缘,暴露足底内侧动脉深支走形,由近向远结扎沿途发出的肌支至旋转点附近,并将血管蒂主干与足底内侧神经分离,神经原位保留。结扎足底内侧动脉近端,由近及远掀起皮瓣,形成逆行足底内侧皮瓣。将蒂部与受区间的皮肤切开,明道转移至第一趾跖关节负重区创面,创缘间断缝合。皮瓣下及肌间沟内留置负压引流管一根。同侧大腿取中厚皮片覆盖在右足底取皮瓣后的皮肤缺损创面。植皮区及皮瓣表面予VSD 材料覆盖,半透膜封闭检查无漏气,持续模式压力控制在-80mmHg[2],皮瓣表面保留一大小约1cm×1cm 观察窗观察皮瓣血运、测皮温。
1.3 术后处理
术后予测皮瓣皮温、预防感染、抗凝、解痉等治疗,1 周后去除敷料观察创面。
1.4 术后随访
术后定期随访8 例患者6 ~12 个月,观察并记录皮瓣外观、色泽、质地、运动功能及供区移植皮片色泽、存活情况,并测定皮瓣两点分辨觉,调查患者治疗效果满意度。
2.结果
8 例患者足底前内侧皮肤软组织缺损均得到修复,皮瓣存活率100%,其中1 例供区移植皮片点状坏死,换药对症治疗后好转。皮瓣颜色、质地、厚薄与受区近似,不需二期行皮瓣修整术。术后随访6 ~12 个月,皮瓣外观不臃肿,色泽可,质地优良,感觉良好,皮瓣两点分辨觉恢复至10 ~17mm,平均13mm,皮片全部存活,患者患足负重及行走佳,修复后效果满意。
2.1 典型病例
患者,男,39 岁,因“左足底前内侧反复破溃2 年余”入院。查体:左足底前内侧可见一大小2.3cm×4.2cm 溃疡,创面干燥,黄色痂皮覆盖,无明显渗出,皮温不高,无明显压痛,足趾活动正常,左足感觉稍减退,末梢血运可。入院诊断:左足底前内侧慢性溃疡。清创后缺损约为2.8cm×5.5cm,创面可见肌腱外露,予VSD 材料覆盖负压吸引,1 周后打开VSD 覆盖材料,创面红润,无明显感染,二期手术切取左足底内侧皮瓣大小约3cm×6cm,供区中厚皮片覆盖。术后皮瓣、皮片均存活。术后随访9 个月,皮瓣外观不臃肿,色泽可,质地优良,感觉良好,皮瓣两点分辨觉为10mm,患足负重及行走佳,患者对修复后效果满意。见图1。
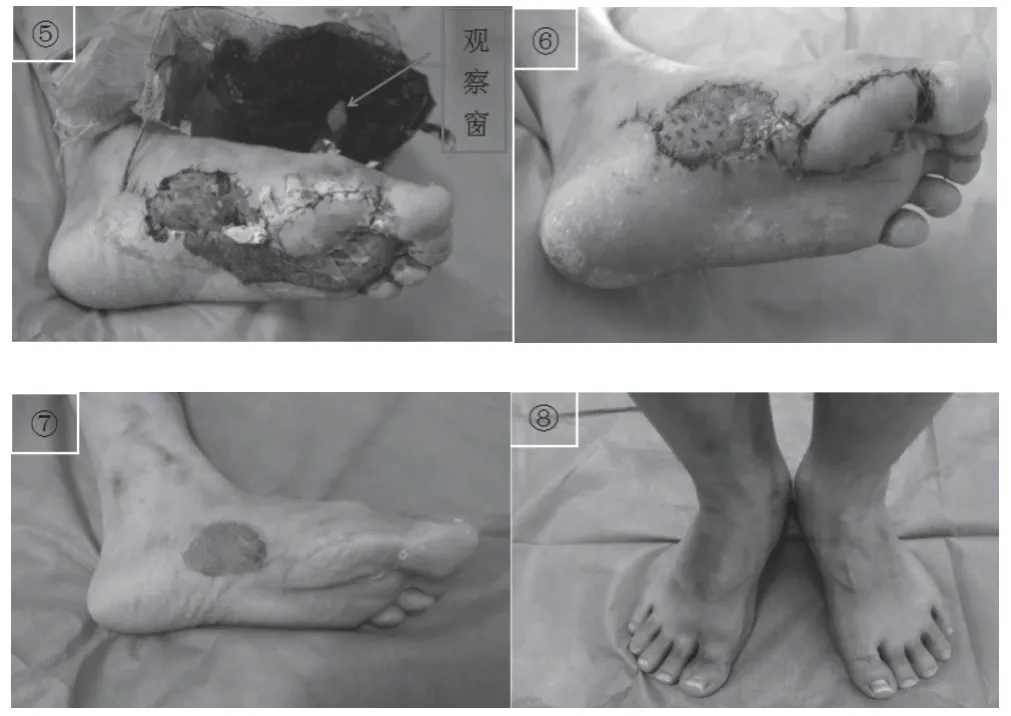
图1 典型案例
3.讨论
1993 年Fleischmann 等[3]首次将传统负压引流与现代封闭性敷料相结合,此新型引流技术首先被应用于治疗感染创面并取得显著效果。1994 年裘华德教授率先从国外引入负压技术,并研发出VSD 技术和装置,目前已广泛应用于普通外科、骨科、烧伤科并取得良好效果。对于足底内侧一期清创后的创面,应用VSD 材料覆盖后,可以有效阻断外界环境中病原微生物的侵袭感染[4];持续模式负压吸引,压力控制在-50mmHg,有利于减少创面分泌物,减轻水肿,改善局部血运[5],促进创面肉芽组织生长,为二期皮瓣转移打下良好的基础;且减少换药频率,避免换药疼痛不适,便于护理。对于足底前内侧二期皮瓣转移、供区植皮术后,应用VSD 材料覆盖后,仍可起到有效阻断外界环境中病原微生物侵袭感染的作用;持续模式负压吸引,压力控制在-80mmHg,有以下优点:①促进创基血管化,固定皮片[6-7],提高皮片成活率,缩短创面愈合时间[8];②有利于足底内侧皮瓣血流灌注,减轻皮瓣水肿,彻底清除皮瓣与受区腔隙内的渗液,阻止死腔的形成。
对于足底前内侧皮肤软组织缺损,若缺损面积较小,可以直接缝合;但对于缺损面积较大,不能直接缝合的创面,有以下修复方式:①皮片移植,但皮片不能满足足底前内侧作为负重区耐磨擦的要求;②游离皮瓣,显微技术水平要求高,手术时间明显延长,血管吻合口容易形成血栓,且易损伤主干血管;③穿支皮瓣及筋膜组织瓣,远端血供较差,且对供区损伤大;④远位带蒂皮瓣,皮瓣外观不佳,质地差、不耐摩擦,且手术难度大。所以以上4 种方式均不能较好地满足修复足底前内侧皮肤软组织缺损。但是足底内侧逆行皮瓣与足底前内侧皮肤软组织同源性一致,能满足足底前内侧作为负重区抗压耐磨、有感觉、血供可靠的要求,手术操作简单,术后皮瓣存活率高,故足底内侧逆行皮瓣是修复足底前内侧皮肤软组织缺损的首选方式。足底内侧皮瓣自1983 年首次报道应用至今,因其耐磨能力强、携带皮神经能恢复皮瓣感觉和供区创伤小等特点已在临床得到广泛应用[9]。
足底内侧逆行皮瓣的解剖学基础:足底内侧逆行皮瓣血供主要来源于足底内侧动脉及其分支血管[10],足底内侧动脉于拇展肌的起点深面起源于胫后动脉,走行于拇展肌和趾短屈肌之间,其末端在拇展肌与第1 跖骨头近侧与趾底动脉形成吻合弓,且其末端发出的分支同来自于足背动脉的足底深支及来自于足底外侧动脉的足底动脉也形成丰富的吻合弓,这些吻合弓可增加足底逆行皮瓣血管蒂的长度,且提供可靠血供。足底内侧动脉及其主要分支都有1 条或2 条静脉伴行,是皮瓣血流的回流静脉[11]。隐神经终末支、足底内侧皮神经的内侧支和足背内侧皮神经的内侧支是足底内侧逆行皮瓣的支配神经。足底内侧逆行皮瓣的皮肤软组织结构同足底前内侧皮肤软组织结构一致,皮瓣血运可靠,切取部位隐蔽,在非负重区,不影响足部负重,手术损伤小,切取的足底内侧动脉为非主干血管,对足部血液供应影响小。目前所报道的最大足底内侧逆行皮瓣切取面积为12cm×7cm[12],可以满足修复足底前内侧皮肤软组织缺损。
综上所述,足底内侧逆行皮瓣联合VSD 修复足底前内侧皮肤软组织缺损,操作简单,减少感染,手术效果确切,与修复组织质地一致且耐磨性好,术后患者患足感觉、负重及行走佳,值得推广应用。

