妊娠合并亚临床甲状腺功能减退症对妊娠结局的影响分析
王妙娜 金细强 李小霞 刘小平 卓海文
[摘要] 目的 分析妊娠合并亚临床甲状腺功能减退症对妊娠结局的影响。方法 方便选取2018年3月—2019年2月该院接收的42例妊娠合并亚临床甲状腺功能减退症患者为观察组,选取同时期正常孕妇42名为对照组,比较两组的妊娠结局、胎儿情况及分娩方式。结果 观察组的不良妊娠结局发生率为47.62%,明显高于对照组的9.52%(χ2=14.930,P<0.05);观察组的胎儿畸形、新生儿窒息、胎儿窘迫、胎儿生长受限以及低体重胎儿的总发生率高于对照组(P<0.05);观察组的剖宫产率明显高于对照组(P<0.05)。结论 妊娠合并亚临床甲状腺功能减退症不仅严重影响患者的妊娠结局,还会影响胎儿的健康,提高临床剖宫产率。
[关键词] 妊娠期;亚临床甲状腺功能减退症;妊娠结局;分娩;健康
[中图分类号] R714.256 [文献标识码] A [文章编号] 1674-0742(2020)06(c)-0071-03
Effect of Pregnancy with Subclinical Hypothyroidism on Pregnancy Outcome
WANG Miao-na, JIN Xi-qiang, LI Xiao-xia, LIU Xiao-ping, ZHUO Hai-wen
Department of Obstetrics and Gynecology, Dongguan Maternal and Child Health Hospital, Dongguan, Guangdong Province, 523000 China
[Abstract] Objective To analyze the impact of pregnancy with subclinical hypothyroidism on pregnancy outcomes. Methods 42 cases of pregnant women with subclinical hypothyroidism received in the hospital from March 2018 to February 2019 were selected as the observation group, and 42 normal pregnant women at the same period were selected as the control group to compare the pregnancy outcome and fetal situation and delivery methods of the two groups. Results The incidence of adverse pregnancy outcomes in the observation group was 47.62%, which was significantly higher than 9.52% in the control group (χ2=14.930, P<0.05); fetal malformations, neonatal asphyxia, fetal distress, fetal growth restriction, and low in total incidence of body weight fetuses of the observation group was higher than that of the control group (P<0.05); the cesarean section rate of the observation group was significantly higher than that of the control group(P<0.05). Conclusion Pregnancy with subclinical hypothyroidism not only seriously affects the pregnancy outcome of patients, but also affects the health of the fetus and improves the rate of clinical cesarean section.
[Key words] Pregnancy; Subclinical hypothyroidism; Pregnancy outcome; Delivery; Health
在人體中,甲状腺激素作为重要的指标,主要的作用为促进人生长发育,当人出现亚临床甲状腺功能减退症时,患者多无特异性症状,由于女性在孕期阶段,孕妇与胎儿对甲状腺激素的需求量明显增加,导致孕期女性极易出现亚临床甲状腺功能减退症[1]。妊娠合并亚临床甲状腺功能减退症在临床一般无明显的症状与体征,但其会对孕妇以及胎儿造成严重的影响,如流产、早产、胎盘早剥、胎儿体重过低以及胎儿神经系统发育不良等不良情况。该文方便选取2018年3月—2019年2月该院接收的42例妊娠合并亚临床甲状腺功能减退症患者为研究对象,分析妊娠合并亚临床甲状腺功能减退症对妊娠结局的影响。现报道如下。
1 资料与方法
1.1 一般资料
方便选取该院接收的42例妊娠合并亚临床甲状腺功能减退症患者以及42名正常孕妇为研究对象,将妊娠合并亚临床甲状腺功能减退症患者设为观察组,正常孕妇设为对照组。对照组,年龄21~38岁,平均(30.17±6.32)岁;体重47~70 kg,平均(60.28±5.74)kg。观察组,年龄21~39岁,平均(30.39±6.48)岁;体重46~71 kg,平均(60.35±5.77)kg。两组患者的年龄、体重等一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:①单胎妊娠的孕妇;②临床病历完整的孕妇;③无甲状腺病史的孕妇。排除标准:①合并恶性肿瘤的孕妇;②孕前患有糖尿病或高血压的孕妇;③存在精神疾病或认知障碍的孕妇;④对该次研究不配合或中途退出的孕妇。该研究经孕妇及家属均知情同意,在仔细阅读知情同意书后签署。经过伦理委员会批准。
1.2 方法
在妊娠任意阶段,收集两组孕妇清晨空腹状态下的3 mL静脉血,采用化学发光免疫分析法对两组孕妇的促甲状腺激素(TSH)、游离三碘甲腺原氨酸(FT3)以及血清游离甲状腺素(FT4)的水平进行检测。对确诊(TSH≥5.0 mU/L)为妊娠合并亚临床甲状腺功能减退症的观察组患者,并定期监测患者的甲状腺功能。
1.3 观察指标
①妊娠结局:主要包括妊娠高血压、妊娠糖尿病、前置胎盘、自发性流产、胎盘早剥与产后出血;②胎儿情况:主要包括胎儿畸形、新生儿窒息、胎儿窘迫、胎儿生长受限以及低体重胎儿;③分娩方式:主要包括自然分娩与剖宫产。上述指标均由同一名护理人員进行观察记录。
1.4 统计方法
使用SPSS 20.0统计学软件进行数据分析,计数资料用[n(%)]表示,用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 妊娠结局
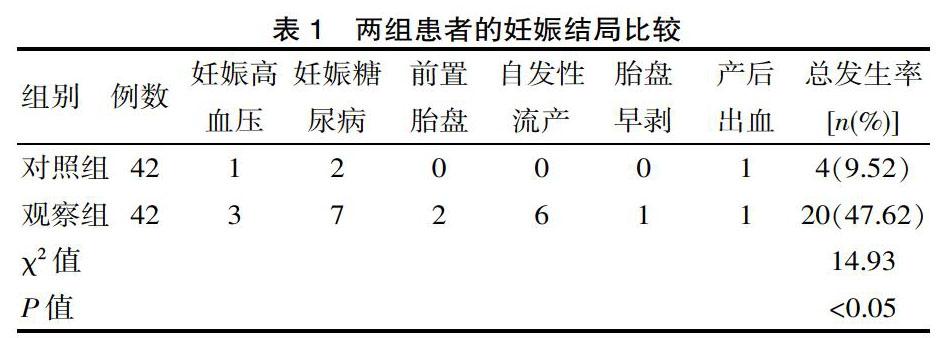
观察组的妊娠高血压、妊娠糖尿病、前置胎盘、自发性流产、胎盘早剥与产后出血的不良妊娠结局发生率明显高于对照组,差异有统计学意义(P<0.05)。其中妊娠糖尿病为16.67%、自发性流产为14.29%占比较高,差异有统计学意义(P<0.05)。见表1。
2.2 胎儿情况
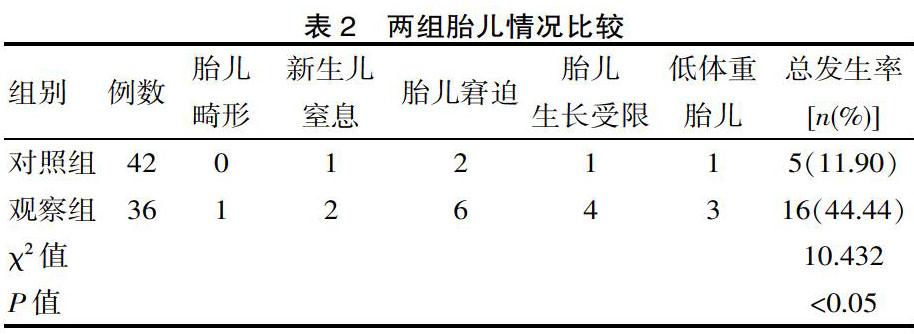
观察组的胎儿畸形、新生儿窒息、胎儿窘迫、胎儿生长受限以及低体重胎儿的总发生率高于对照组(P<0.05)。其中胎儿窘迫为16.67%、胎儿生长受限为11.11%占比较高。见表2。
2.3 两组的分娩方式
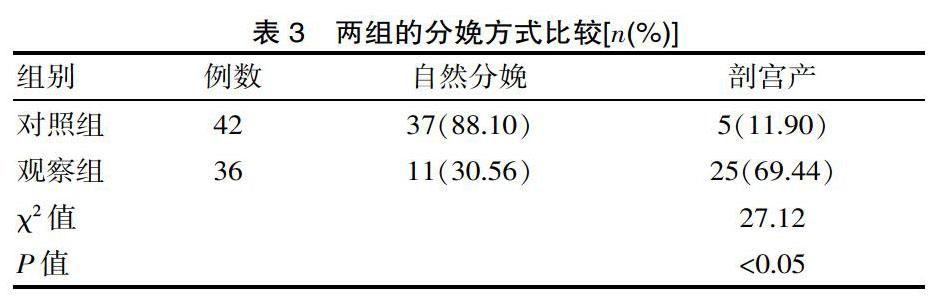
观察组的剖宫产率为69.44%,明显高于对照组的11.90%(P<0.05)。见表3。
3 讨论
妊娠期对于女性而言是一个特殊时期,这一时期孕妇的各项生理结构以及内部环境均会出现变化,且甲状腺激素水平也会随之发生改变,孕妇极易出现妊娠合并亚临床甲状腺功能减退症[2]。妊娠合并亚临床甲状腺功能减退症是女性妊娠期第二大内分泌疾病,该疾病的病症虽然轻微,但对孕妇及胎儿均有着不良的影响[3]。甲状腺激素主要参与人的机体生长发育、能量代谢、物质代谢以及组织分化等多个生理过程,在女性怀孕期间,胎儿在12周之前的甲状腺激素合成需完全依赖母体提供,若孕妇在孕期出现亚临床甲状腺功能减退症,则难以保证胎儿良好的生长发育。主要是由于妊娠合并亚临床甲状腺功能减退症会影响孕妇的内分泌系统以及免疫系统,从而减少孕妇体内的内源性的甲状腺激素合成以及释放,这一情况使母体难以为胎儿提供生长发育所需的甲状腺激素[4]。由此可知,当孕妇出现妊娠合并亚临床甲状腺功能减退症时,不仅影响自身的身体健康,还会对胎儿造成影响,极易发现不良妊娠结局。
该研究结果,观察组的妊娠高血压、妊娠糖尿病、前置胎盘、自发性流产、胎盘早剥与产后出血的不良妊娠结局发生率明显高于对照组(P<0.05)。提示妊娠合并亚临床甲状腺功能减退症会增加不良妊娠结局的发生率。该文就妊娠合并亚临床甲状腺功能减退症对妊娠结局的影响分析如下:针对于妊娠高血压患者,其发病机制复杂,若孕妇的甲状腺激素分泌不足,则会导致心脏输出量下降,使得体内的外周血管阻力升高;同时孕体内的甲状腺激素不足,也会导致心血管内皮细胞活性降低,可见,甲状腺功能异常与妊娠高血压的发病关系密切。针对妊娠糖尿病患者,在怀孕期间,胎盘所产生的孕酮、催乳素等激素会让孕妇的下丘脑-垂体-靶腺轴呈现为特殊的应激状态,从而有效调控孕妇体内的血糖以及胰岛素,以确保孕妇的血糖水平正常[5]。而甲状腺功能的减退,会导致这种特殊的应激状态的稳定性被打破,这时,孕妇体内的内分泌会出现紊乱现象;同时,甲状腺功能的减退通常伴随甘油三酯以及总胆固醇的水平升高,高密度脂蛋白水平降低[6]。可见,甲状腺激素作为孕妇体内的重要调节因子,其功能减退则会导致孕妇内分泌紊乱,从而增加妊娠糖尿病的发生概率。此外,由于孕妇的甲状腺激素减退,使得机体产生一系列的代谢性与免疫性变化,如肾小球滤过增加、甲状腺激素以及雌二醇结合球蛋白增加等,极易引发内分泌紊乱;同时孕妇的甲状腺功能减退,还会导致其人绒毛膜促性腺激素出现异常的情况,进而抑制孕妇机体造血功能,使得前置胎盘、自发性流产、胎盘早剥与产后出血的概率增加。
该次研究结果,观察组的胎儿畸形、新生儿窒息、胎儿窘迫、胎儿生长受限以及低体重胎儿的发生率高于对照组(P<0.05);观察组的剖宫产率为69.44%,明显高于对照组的11.90%(P<0.05)。郭媛等人[7]选取妊娠期亚临床甲状腺功能减退患者与甲状腺功能正常妊娠者对比,妊娠期SCH患者的剖宫产率为64.81%,与该文数据相似。提示妊娠合并亚临床甲状腺功能减退症会严重影响胎儿的生长发育,同时也增加临床剖宫产率。胎儿在妊娠早期,也就是怀孕12周之前,其甲状腺激素需完全依赖母体提供,而孕妇在妊娠期并发亚临床甲状腺功能减退症,在母体与胎儿的甲状腺激素需求量均增加的时期发生了甲状腺功能减退,使得母体与胎儿的甲状腺激素均缺乏。同时胎儿的脑部发育的关键时期为妊娠早期,而这一时期孕妇发生了妊娠合并亚临床甲状腺功能减退症,则无法满足胎儿所需的甲状腺激素;孕妇的甲状腺激素若分泌不足,则会缩小胎儿的脑细胞体积以及细胞排序紊乱,从而导致胎儿的脑体积变轻以及脑皮质变薄,这对胎儿的智力发育十分不利。此外,妊娠合并亚临床甲状腺功能减退症的患者,极易发生贫血,使得机体血红蛋白的含氧量降低,并减少造血系统红细胞以及摄氧量的生成,从而导致胎儿在宫内出现慢性缺氧的情况,严重情况下还会导致胎儿窘迫或死亡[8]。同时,在妊娠晚期若因妊娠合并亚临床甲状腺功能减退症发现胎儿或母体出现异常,则会导致临床选择进行剖宫产,以尽最大可能确保患者与胎儿的生命安全。
临床针对妊娠合并亚临床甲状腺功能减退症患者,应严密监测患者的甲状腺功能指标,以及时了解患者的病情;在日常生活中,要指导患者养成良好的生活习惯,注意休息,避免熬夜以及过度劳累等,同时要保持心情愉悦,患者需根据自己的实际身体状况适当的进行运动锻炼,以提高自身的免疫力;饮食方面需适当补充碘盐,从而尽可能维持甲状腺功能正常,确保母体与胎儿的健康安全。
综上所述,妊娠合并亚临床甲状腺功能减退症不仅会诱发妊娠其不同的并发症,还会对妊娠结局以及胎儿产生不良的影响,针对这一情况,临床中应做好早期的有效筛选,及时实施干预控制,从而维持患者的甲状腺水平,这对实现优生优育具有重要的意义。
[参考文献]
[1] 杨书琴,李娜.妊娠合并亚临床甲状腺功能减退症对孕产妇妊娠结局及围生儿结局的影响[J].中国妇幼保健,2018, 33(14):3188-3190.
[2] 谭艳丽,杨健红,曾祥娥,等.妊娠合并亚临床甲状腺功能减退症妊娠结局的临床观察[J].包头医学院学报,2018,34(11):5-6.
[3] 王永丽.左旋甲状腺激素对妊娠合并亚临床甲状腺功能减退症临床结局的影响[J].中国药业,2017,26(11):67-69.
[4] 张晶.探讨妊娠中晚期合并亚临床甲状腺功能减退对妊娠结局及胎儿的影响[J].中国卫生标准管理,2017,8(10):35-36.
[5] 刘洪,冯小兰,袁晓玲,等.左旋甲状腺激素替代治疗妊娠期合并亚临床甲状腺功能减退对胎儿宫内发育及妊娠结局的影响[J].中国现代医生,2018,56(11):91-94.
[6] 宋俊杰,李彩霞,申爱琴.妊娠合并甲状腺功能减退对先兆流产及妊娠结局的影响[J].临床医学,2018,38(8):41-43.
[7] 郭媛,张广意,马淑琴.妊娠期亚临床甲状腺功能减退症与妊娠结局关系的研究[J].宁夏医科大学学报,2018,40(5):593-596.
[8] 甄妙平.妊娠早期甲状腺功能减退症与妊娠结局及新生儿并发症的相关性[J].数理医药学杂志,2018,31(4):477-479.
(收稿日期:2020-03-25)
[作者简介] 王妙娜(1985-),女,广东惠州人,本科,主治医师,主要从事妇产科临床工作。

