外固定架治疗创伤骨科四肢骨折的临床效果
孙明东
(大连市普兰店区中心医院骨科,辽宁 大连 116200)
四肢骨折主要指桡骨、胫骨、肱骨等骨折,是骨科常见骨折类型,其可引起剧烈疼痛并导致患者正常生活不能,发生后通常都须行以固定,以促进骨折愈合。骨折固定方式一般可分为内固定与外固定,而外固定架即为一种常用外固定方式,其具有操作便捷、创伤小、良好性促进骨折愈合等显著性优势,故深受患者及骨科医疗人员青睐[1]。本研究将98例具体创伤骨科四肢骨折患者作为研究对象,以探讨外固定架治疗创伤骨科四肢骨折的临床效果,旨在提出实践性术式建议,以供相关医疗人员参考。现报告如下。
临床资料
1 一般资料:以2017年8月-2019年7月在本院行有关治疗的98例创伤骨科四肢骨折患者为研究对象,随机将之分为对照组(n=49)与观察组(n=49)。对照组男性29例,女性20例,年龄19-72岁,平均年龄(46.12±5.23)岁,致伤原因:交通事故20例;高处坠落12例,机械损害8例;其他9例,骨折部位:上肢骨折21例,下肢骨折27例。观察组男性28例,女性21例,年龄20-71岁,平均年龄(46.01±4.49)岁,致伤原因:交通事故19例;高处坠落13例,机械损害10例;其他7例,骨折部位:上肢骨折21例,下肢骨折27例。2组患者一般材料经比较,差异无统计学意义(P﹥0.05),可进行对比研究。纳入标准:所有患者被确诊为创伤骨科四肢骨折;年龄18岁;符合手术指征;患者及其家属已签署知情同意书并在后期随访中可予以配合。排除标准:病理性骨折;患有骨质疏松症;合并糖尿病、高血压、慢性阻塞性肺病等慢性疾病;罹患恶性肿瘤。
2 方法:全部患者在被收治入院后,均予以其相应生化指标常规检查,并对有关不良情况进行医学处理,且须予以其全方位用药护理,并予以饮食及生活方式指导。术前,相关医生应依据患者具体情况选择适宜性麻醉方式,在行切口及复位后,对对照组施以内固定,对观察组施以外固定架,具体操作方式如下所述:(1)对照组采用骨板、螺钉之类金属性材料于断骨处行内部联合及固定,此时须在X线透视下进行手术或针拔复位,待复位良好后,予以患者克氏针内固定。(2)观察组术前使患者保持仰卧位,而后行骨折部位牵引,在X线透视下将2枚固定螺钉分别置于骨折近远端,待复位良好后安装组合式外固定架(生产厂家:天津市新中医疗器械有限公司,批准文号:津食药监械(准)字2006第2100004号),并依据患者骨折伤情调整相应压力,且对伤口予以清创及缝合。(3)手术过程中,应予以患者相关护理,且2组患者均在康复过程中用X线观察骨折愈合情况,并据此指导患者进行适宜性运动康复锻炼。
3 观察指标:(1)记录2组患者的术中出血量、骨性愈合时间、切口长度及住院时间;(2)随访6个月,统计2组患者的骨不连、骨畸形、切口感染发生例数;(3)以johner-wrhu评分标准及临床骨性愈合标准评估治疗效果,且将其分为4个等级,分别为优、良、中、差。骨折部位愈合性良好、无畸形、无感染、愈合时间短于8周、骨性愈合时间短于3个月、关节功能恢复正常,则为优;骨折部位基本愈合、无畸形、皮肤轻微感染、愈合时间短于12周、骨性愈合时间短于4个月、关节功能恢复正常,则为良;骨折部位愈合延迟、轻微感染、愈合时间短于6个月、骨性愈合时间短于9个月、膝踝关节部分功能受限,则为中;骨折部位未愈合或加重、重度感染、骨性愈合时间长于9个月,则为差。计算2组患者的优良率。

5 结果
5.1 2组患者的术中出血量、骨性愈合时间及住院时间对比:对照组的术中出血量为(394.21±31.05)ml,骨性愈合时间为(6.03±1.04)个月、切口长度(6.75±0.71)cm、住院时间为(26.59±2.69)天。观察组的术中出血量为(271.45±29.58)ml,骨性愈合时间为(4.05±0.89)个月、切口长度(2.13±0.56)cm、住院时间为(19.26±3.01)天。观察组的术中出血量少于对照组,骨性愈合时间、住院时间及切口长度短于对照组,差异均具有统计学意义(t术中出血量=87.512,P术中出血量=0.000,t骨性愈合时间=13.327,P骨性愈合时间=0.000,t住院时间=19.017,P住院时间=0.000,t切口长度=45.594,P切口长度=0.000)
5.2 2组患者的骨不连、骨畸形及切口感染发生率对比:观察组骨不连及骨畸形发生率为2.04%、0.00%,低于对照组的14.29%、12.24%,差异具有统计学意义(P﹤0.05)。观察组的切口感染发生率为4.08%,低于对照组的16.33%,差异具有统计学意义(P﹤0.05)。见表1。
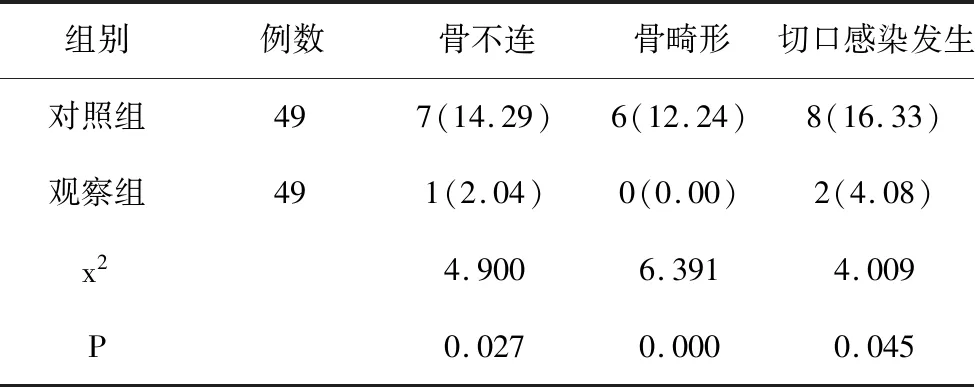
表1 2组患者骨不连及骨畸形及切口感染发生率对比(n,%)
5.3 2组患者的临床治疗效果对比:对照组优23例,良15例,中9例,差2例,治疗效果优良率为77.55%。观察组优31例,良16例,中2例,差0例,治疗效果优良率为95.92%。观察组治疗效果优良率高于对照组,差异具有统计学意义(x2=7.184,P=0.007)。
讨 论
创伤骨科四肢骨折是临床上较为多发的一种骨折类型,并大多由剧烈外力导致,其一旦发生,将会在很长一段时间内严重影响患者的关节及肢体功能,且若在发生当下未能及时采取有效治疗方式,还会引致多种并发症,进而致使患者出现不可逆转的肢体残废,因此临床上不仅对该症的初期手术相当重视,还对后期恢复也同等重视,而有研究发现骨折固定方式可对初期手术效果与后期恢复效果产生显著影响,故应于临床上选用适宜性、优质性固定技术,以确保整体手术效果,保障骨折部位愈合的良好性及短时间性[2-3]。内固定与外固定架是创伤骨科四肢骨折可选用的2种固定方式。
内固定术是骨折治疗的常用方式,其可将错位骨折断端有效恢复,并以螺钉、钢板固定力促进断端愈合,保障骨折断端的良好稳定性,但内固定术可引发多种术后并发症,尤其可明显提升感染发生率,进而拖缓患者恢复进程[4]。外固定架是一种应用良久的固定方式,具有甚佳固定效果,且不会对骨折端血运产生任何消极影响,并从生物学及力学角度分析,其可为患肢提供良好的骨折愈合环境,进而可保障手术效果,促进患者预后恢复,进而缩短骨折及骨性愈合时间,有效避免骨不连、骨畸形及感染,故于临床上具有相当的应用前景[5]。外固定架之所以具有上述功用,可从下述几点分析:(1)外固定架具有良好的稳定性,可有效避免因患肢活动而出现的移位现象;(2)外固定架可产生断端生理应力,提高愈合应力,而后加快骨折愈合;(3)外固定架可发生断面剪力效应,此效应的产生是由于外固定架与骨针创造的两个断面剪力为平行力,此时若患者辅以功能训练,则断面剪合力不会增大,进而肢体早期功能训练得以在有利环境下进行[6-7]。同时,外固定架可分为单臂外固定支架与组合式外固定支架,其中前者抗扭曲力较差、患者应用体验不佳,后者是三维立体空间构型,可有效避免外支架断裂,患者应用体检较好,故在固定支架选择上通常会优先考虑组合式外固定支架。本研究便是基于此点,将组合式外固定支架作为观察组的固定方式[8]。本研究将98例患者作为具体对象,将其均分为观察组与对照组后,予以其不同固定方式,而后对2组患者的有关情况进行统计分析。结果显示:观察组的术中出血量明显少于对照组,骨性愈合时间、住院时间及切口长度明显短于对照组(P﹤0.05),此可说明外固定架具有操作便捷、创伤小的特点;观察组骨不连及骨畸形发生率明显低于对照组(P﹤0.05),切口感染发生率亦明显低于对照组(P﹤0.05),此表明外固定架具有良好的稳定性及安全性;观察组治疗效果优良率明显高于对照组(P﹤0.05),此主要由于外固定架具有固定稳定性,并可在应用过程中产生断端生理应力、断面剪力效应。术中输血量越少,骨折愈合时间、住院时间及切口长度越短,骨不连及骨畸形发生率越小,治疗效果优良率越高,临床应用效果越佳,即外固定架治疗创伤骨科四肢骨折的临床效果显著。经研究及临床实践总结,可得出在应用外固定架时,应注意以下几点:(1)应注重肢体负重及功能锻炼,这是由于断端生理应力需要通过此种方式出现或加强,进而进一步提升骨折愈合速度;(2)若在可能的情况下,应尽量使连接杆避开骨折线处,以免在术后拍片时连接杆挡住骨折线,进而影响阅片;(3)无论是哪一类骨折患者在行相关手术后,都应尽早进行功能锻炼,且锻炼强度及方式应由弱及强、由简单到复杂。(4)外固定支架的应用并不是必须的,若为骨膜完整、软组织良好的患者,则可使用内固定。此是由于外固定对于患者而言毕竟非常之不方便,可对其生活及心理会产生较大影响,且此固定的术后护理也较为复杂。
综上所述,于创伤骨科四肢骨折治疗中,外固定架的应用效果显著,可减少术中出血量,缩短住院时间、骨性愈合时间及术后切口长度,且可保障手术治疗效果,同时有效避免骨畸形、骨不连及感染的发生,即可于临床上推广应用。

