糖化血红蛋白水平与无症状性脑梗死的相关性研究
李婷婷,李晓波
(1.扬州大学医学院附属仪征市人民医院,江苏 仪征;2.江苏省苏北人民医院,江苏 扬州)
0 引言
无症状性脑梗死(SBI) 又称静止性/隐匿性脑梗死,是指既往无卒中发作史,无临床症状或有临床非特异性症状(如头痛、头晕、睡眠障碍、反应迟钝、认知功能减退、性格改变等),行影像学检查时发现梗死灶,但患者缺乏与病灶对应的神经系统定位体征[1]。易被患者及家属忽视。但SBI 的存在使随后的卒中和痴呆的风险增加一倍以上[2,3],也与部分抑郁症状的发生相关[4]。故研究SBI 危险因素尤为重要。已有研究报道,糖尿病与SBI 相关[5,6]。反映近2~3 个月血糖平均水平的指标HbA1c 与SBI 的关系如何是本研究的重点。
1 资料与方法
1.1 对象
回顾我院2016 年10 月至2019 年12 月神经内科住院患者350 例,其中男性157 例,女性193 例;年龄60-92 岁,平均70.89岁。按照SBI 的定义,将经头颅磁共振检查诊断为SBI 患者210例作为SBI 组,头颅磁共振检查正常者140 例做为对照组。
排除标准:①既往有短暂性脑缺血发作或脑卒中病史;②有头颈部血管内治疗手术史;③脑外伤或缺血缺氧性脑病;④入院前有房颤病史,或入院后明确诊断有房颤患者;⑤既往有心脏瓣膜病或瓣膜置换手术史;⑥合并严重肝肾功能异常等病史;⑦经神经内科专科医师检查发现有明确神经系统症状及定位体征;⑧资料不完整者。
1.2 方法
1.2.1 收集患者一般临床资料如:性别、年龄、既往史、个人史等。
1.2.2 对患者行颈动脉血管多普勒超声及头颅MRI 检查。测量颈动脉血管壁的内-中膜厚度(IMT)评估颈动脉粥样硬化程度:颈动脉IMT ≥1.0 mm 为内膜增厚,局限性内膜厚度≥1.5mm定义为颈动脉斑块;采用GE1.5TMRI 行头颅检查,结合病史评估有无SBI 的存在。以MRI 显示梗死病灶直径≥3 mm,在T1WI 像上为低信号,T2WI 和FLAIR 像上呈高信号,除外扩大的脑血管周围间隙、陈旧性脑出血、脱髓鞘病等。
1.2.3 对患者行血液学相关检查
所有入选患者均在禁食8h 以上采取肘静脉血,进行血脂、空腹血糖、HbAlc 检测。

表1 血脂及糖化血红蛋白危险分层
1.2.4 根据临床资料及辅助检查结果,比较SBI 组和对照组两组间临床资料及相关危险因素的差异,分析SBI 的独立危险因素、不同HbAlc 水平与SBI 的相关性。
1.3 统计学方法
采用SPSS 25.0 统计软件进行统计分析,计量资料,两组间比较,数据满足正态分布,采用独立样本t检验,以(±s)表示;未满足正态分布,采用Mann-WhitneyU 检验,以四分位数[P50(P25,P75)]表示;计数资料采用χ2检验,以[例(%)]表示;随后根据相关指南分类标准[7]将LDL、TC、TG、HbA1c、年龄连续性定量资料转换为有序等级资料(血脂及糖化血红蛋白分为正常、临界、升高三个等级,年龄从60-92 岁以10 岁为界点分为四个等级),进行logistic 回归分析得出独立危险因素。所有检验结果,均以P<0.05 为差异具有统计学意义。
2 结果
2.1 SBI 组和对照组两组间基本资料及相关危险因素的比较(见表2)
SBI 组在年龄、高血压病、糖尿病、LDL、TC、TG、HbA1c、颈动脉内-中膜厚度、颈动脉斑块方面与对照组比较,差异有显著性(P<0.05);在性别、吸烟史、HDL、空腹血糖方面与对照组比较,差异无显著性(P>0.05)。
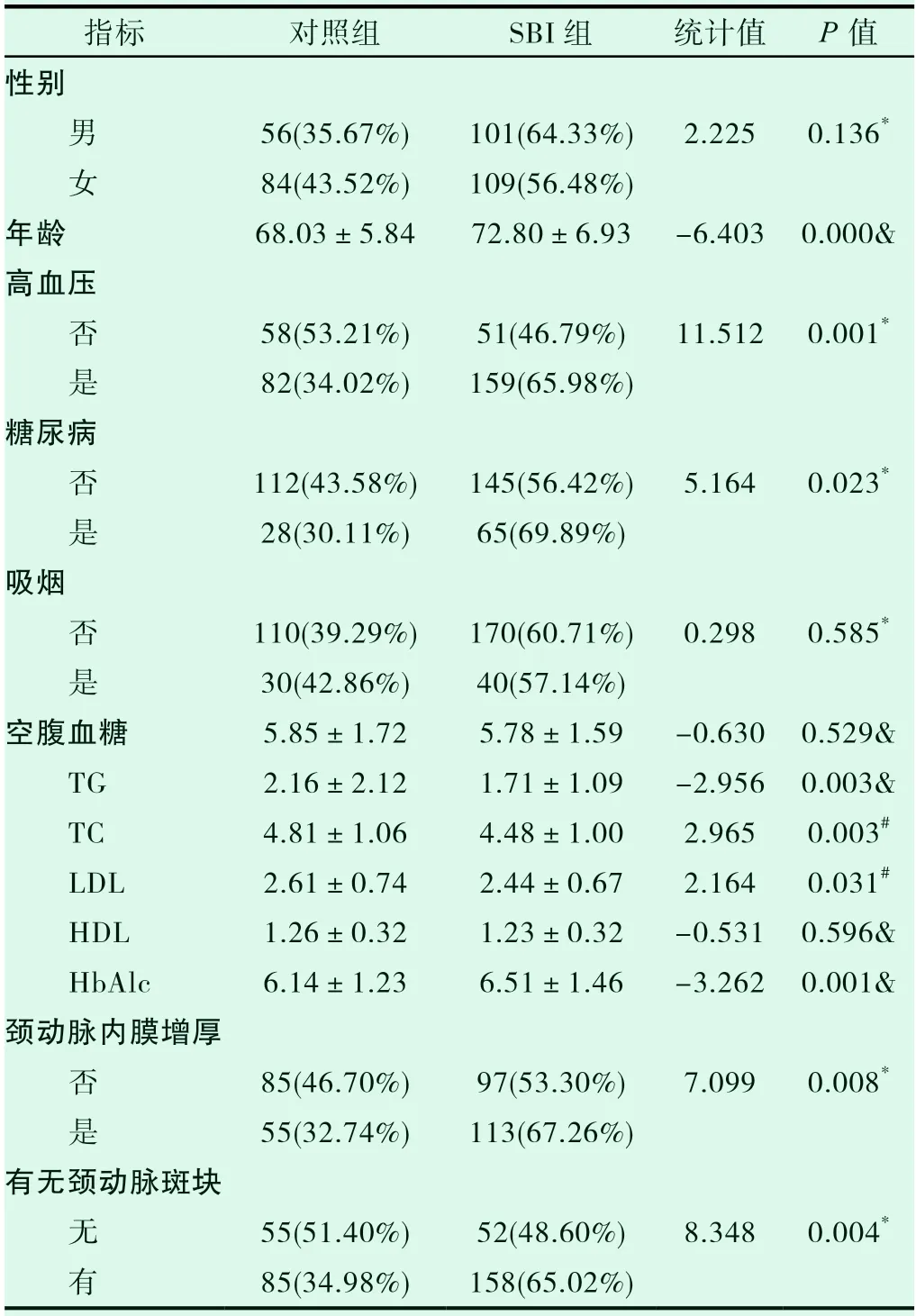
表2 SBI 组与对照组各项指标单因素分析
2.2 SBI 的独立危险因素分析
将SBI 作为因变量,以各组间单因素分析有意义的指标(有无颈动脉斑块、内膜增厚、高血压、糖尿病、LDL、TC、TG、HbA1c、年龄)作为自变量,进行多因素logistic 回归分析,年龄大、HbA1c 升高、TC 升高、有高血压病史、糖尿病病史、颈动脉斑块为SBI 的独立危险因素,P<0.05。结果见表3。
2.3 不同HbA1c 水平与SBI 的相关性分析
HbA1c 按照<5.7%、5.7-6.4%、≥6.5%分组,SBI 组与对照组比较,差异有显著性(P<0.05);后进行多重比较,HbA1c按照<5.7%与5.7-6.4%比较,差异显著(P<0.05);HbA1c 按照<5.7% 与≥6.5% 比较,差异显著(P<0.05);HbA1c 按照5.7-6.4% 与≥6.5% 比 较,差 异 无 显 著 性(P>0.05);HbA1c按照<5.7% 和≥5.7% 分组,SBI 组与对照组差异有显著性(P<0.05)。HbA1c 按照<6.5%和≥6.5%分组,SBI 组与对照组差异无显著性(P>0.05)(见表4)。
3 讨论
SBI 是一种特殊类型脑梗死,与症状性脑梗死相比,SBI患者无临床症状或有临床非特异性症状如头昏、头晕、头痛、认知功能下降、精神障碍等,症状隐匿,很难引起人们重视。但大量研究证实SBI 患者是血管源性痴呆和症状性脑梗死的高发人群[8-10]。随着头颅CT 和MRI 的普及,SBI 检出率增高。重视SBI 相关危险因素的早期识别和管理至关重要。SBI 的危险因素与缺血性脑卒中的危险因素一致,有高龄、高血压、糖尿病、高脂血症、慢性肾病、心血管疾患、血液系统疾病、颈动脉粥样硬化等[11-14]。
HbA1c 是血液中葡萄糖与红细胞中的血红蛋白β 链缬氨酸结合通过非酶作用形成的产物,它的形成是不可逆的,其反映近8~12 周内血糖的平均水平。与空腹及餐后血糖水平相比,HbA1c 的优势在于其不受短期生活方式变化的影响,是反映糖尿病患者长期血糖控制水平的金标准。2018 年一项纳入29 篇文章(约532779 名参与者)关于HbA1c 与缺血性卒中的相关性荟萃分析,将HbAlc 分为三组,即非糖尿病范围HbA1c(<5.7%)、糖尿病前期HbA1c 范围(5.7-6.5%)、糖尿病范围HbA1c(6.5%),结果显示与非糖尿病范围HbA1c(<5.7%)相比,糖尿病范围HbA1c(6.5%)与首次缺血性卒中的风险增加相关,平均HR(95% 置信区间) 为2.15(1.76,2.63)[15]。SBI作为缺血性卒中的一种类型,不同HbA1c 水平对SBI 发生的风险如何,是本研究的重点。
本文纳入350 例研究对象,其中SBI 组210 人,正常对照组140 人,临床资料单因素分析显示两组在空腹血糖方面无统计学差异,但在HbA1c 指标上差异有显著性。说明尽管空腹血糖和HbAlc 是反映糖尿病的两个重要指标,但在本组研究中,仅在HbAlc 指标上表现出统计学差异。也证实了传统因素年龄、高血压、糖尿病组、LDL、TC、TG、颈动脉内膜增厚、颈动脉斑块仍是SBI 的高危因素,说明SBI 的危险因素与脑血管病危险因素基本一致。多因素Logistic 回归分析,校正其他相关危险因素后发现HbAlc 是SBI 的独立危险因素。通过对HbA1c 不同水平进行分组,比较与SBI 的相关性,发现与HbA1c<5.7% 水平相比,HbA1c 水平在5.7-6.5% 及HbA1c水平≥6.5%与SBI 风险增加密切相关,HbA1c 水平在5.7-6.5%与HbA1c 水平≥6.5%两组SBI 发生率相似,无统计学意义,提示处于糖尿病前期的患者亦是SBI 发生的高危人群,为预防SBI 的发生,可能需要更加严格控制HbA1c 水平。
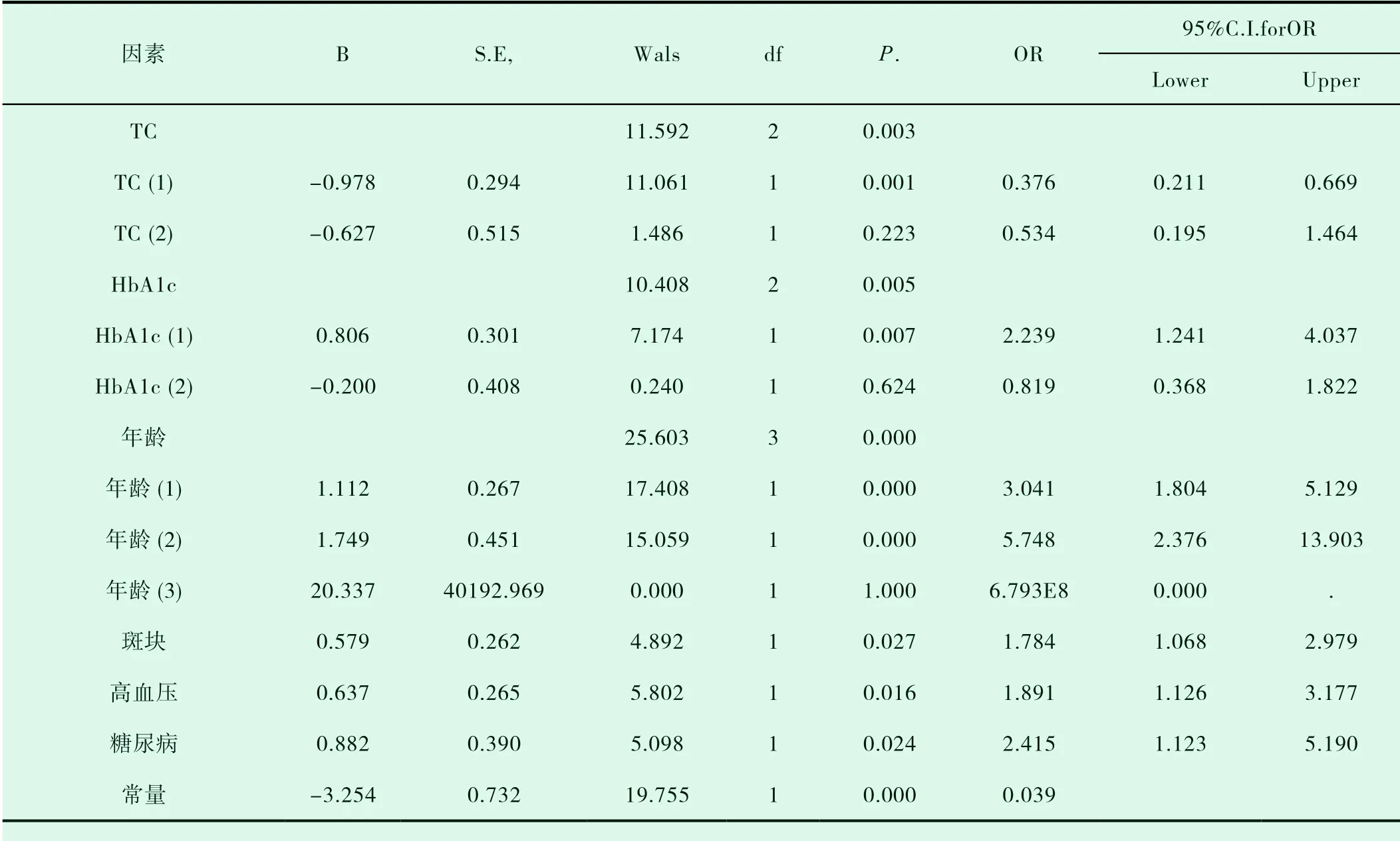
表3 SBI 的独立危险因素分析

表4 不同HbA1c 水平与SBI 的相关性分析
目前HbAlc 参与SBI 形成的潜在机制尚不明确。有研究表明,高水平的HbA1c 能够使氧离曲线左移,使组织缺血缺氧,导致神经功能变性、髓鞘脱失乃至坏死,进而出现功能异常。HbAlc 还能减弱红细胞的变形能力,使全血粘度增高。增加血蛋白激酶和血栓素A2 的水平,促使动脉粥样硬化形成,尤其是微动脉硬化,导致小动脉梗死。若小梗死灶处于脑内非功能区,即形成SBI[16]。
SBI 患者是罹患脑卒中或认知障碍/ 痴呆的高风险人群,控制SBI 的危险因素显得尤为重要。本研究证实空腹血糖水平在SBI 组和对照组之间无统计学差异,但HbAlc是SBI 的独立危险因素。从HbA1c 分组研究中看出,糖尿病前期HbA1c 范围(5.7%-6.5%) 的患者,与糖尿病范围HbA1c(≥6.5%)患者一样,都是SBI 发生的高危人群,为预防SBI 的发生,可能需要更加严格控制HbA1c 目标。
本 研究尚存在以下不足:(1)本研究样本数量有限,且此次研究的是60 岁以上人群,不能代表整体,需进一步扩大样本量以证实;(2)本研究为回顾性研究,下一步可行前瞻性队列研究进一步证实血清HbA1c 水平与SBI 的相关性。

