外周血淋巴细胞亚群、细胞因子在未足月胎膜早破孕妇中水平变化及与绒毛膜羊膜炎发生的相关性研究
刘会雪,尹红亚,童重新,何瑞芝,高 芳
胎膜早破(premature rupture of membrane, PROM)是指临产前发生的胎膜破裂,是妊娠期常见并发症,发生率为3.3%~21.9%[1]。未足月胎膜早破(preterm premature rupture of membrane, PPROM)即发生在妊娠37周前的PROM,是引起围生期妇女不良妊娠结局的重要原因[2]。导致PROM及早产的因素较多,其中感染是最主要的原因。绒毛膜羊膜炎即妊娠期宫腔内胎儿及其附属物被病原微生物侵入所致,研究发现,绒毛膜羊膜炎发生时,羊水内炎性细胞因子水平较无感染者显著升高,故应用检测细胞因子的方法来早期诊断绒毛膜羊膜炎引起相关学者的关注[3]。此外,T、B淋巴细胞亚群也是近年来免疫学研究的热点,其对感染性疾病的辅助诊断、疗效评估及预后监测均有重要意义[4]。本研究就外周血T、B淋巴细胞亚群及细胞因子在PPROM孕妇中的水平变化及与绒毛膜羊膜炎发生的相关性进行研究,旨在为临床诊疗提供思路,现报告如下。
1 资料与方法
1.1一般资料 选取2018年1月—2019年12月于本院就诊的PPROM孕妇,纳入标准:①满足PROM诊断标准[5];②孕周26~37周;③入院时未临产,破膜时间<72 h者;④临床资料完整且真实者。排除标准:①合并高血压病、心脏病、糖尿病等病史;②机械性损伤、心脏病、双胎、胎位异常等原因所致的PROM者;③入院前7 d内应用抗菌药物者;④失访及实验室检查异常者。根据纳入及排除标准共选取50例为研究组,其中21例并发绒毛膜羊膜炎为绒毛膜羊膜炎组,29例未并发绒毛膜羊膜炎为无绒毛膜羊膜炎组。同时选取同期未发生PROM孕妇50例为对照组。研究组和对照组一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。本研究经医院伦理委员会批准执行。
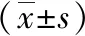
表1 未足月胎膜早破和未发生胎膜早破两组孕妇一般资料比较
1.2研究方法 收集研究对象临床资料,包括年龄、孕产史、入院时白细胞计数、入院时体温、潜伏期时间(膜破裂至分娩的时间)、羊水过少(羊水量<30 ml)等;检测两组外周血T淋巴细胞亚群(CD4+、CD8+、CD56)、B淋巴细胞亚群(CD19+)和细胞因子[Th1型细胞因子γ干扰素(IFN-γ)、肿瘤坏死因子-β(TNF-β),Th2型细胞因子白细胞介素(IL)-6]含量。
1.3检测方法
1.3.1淋巴细胞亚群检测:抽取所有受检者入组时清晨空腹静脉血3 ml,置入EDTA-K2抗凝管,3000 r/min离心10 min取上清液。由专业技术人员严格按照说明将标准量的抗体抽取放置于流式管中,加入100 μl已混匀的全血并漩涡混匀放置于避光处15 min,将BD溶血素1.5 ml溶入流式管并于避光处孵育10 min直至完全溶解透亮,磷酸缓冲盐(PBS)溶液洗涤1次并离心,弃上清液后再次加入PBS溶液洗涤2次,洗涤完成后加入1%固定液600 μl上机待检。应用FACSCalibur型流式细胞仪进行检测,严格按照说明书进行操作。
1.3.2细胞因子:抽取所有受检者入组时清晨空腹静脉血3 ml,3000 r/min离心10 min取上清液,采用酶联免疫吸附法检测血清IL-6、IFN-γ、TNF-β水平,试剂盒购自美国BD公司。
1.4绒毛膜羊膜炎诊断标准[6]①孕妇体温>38.0℃,并排除其他感染存在;②孕妇白细胞计数≥15×109/L;③孕妇心动过速,心率>100/min,并排除心脏疾病及药物因素;④胎儿心动过速,胎心基线>160/min,排除脐带绕颈等因素;⑤子宫压痛;⑥羊水恶臭。①为基本条件,再合并以上任何1项阳性体征即可诊断为临床绒毛膜羊膜炎;无明显临床症状和体征,仅实验室指标异常诊断为亚临床绒毛膜羊膜炎。

2 结果
2.1两组外周血淋巴细胞亚群、细胞因子水平比较 研究组CD4+、CD8+、CD19+及IL-6、IFN-γ、TNF-β水平较对照组高,CD56水平较对照组低,差异有统计学意义(P<0.01),见表2。
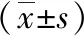
表2 未足月胎膜早破和未发生胎膜早破两组孕妇外周血淋巴细胞亚群及细胞因子水平比较
2.2影响PPROM患者并发绒毛膜羊膜炎的单因素分析 两组年龄、经产人数、入院时白细胞计数、入院时体温比较差异无统计学意义(P>0.05);绒毛膜羊膜炎组潜伏期时间长于无绒毛膜羊膜炎组,羊水过少人数多于无绒毛膜羊膜炎组,CD4+、CD8+、CD19+、IL-6、IFN-γ、TNF-β水平较无绒毛膜羊膜炎组高,CD56水平较无绒毛膜羊膜炎组低,差异均有统计学意义(P<0.01),见表3。

表3 影响未足月胎膜早破患者并发绒毛膜羊膜炎的单因素分析
2.3影响PPROM患者并发绒毛膜羊膜炎的多因素分析 CD4+、CD8+、CD19+、CD56、IL-6、IFN-γ、TNF-β水平异常及羊水过少是PPROM患者并发绒毛膜羊膜炎的独立危险因素(P<0.05或P<0.01),见表4。
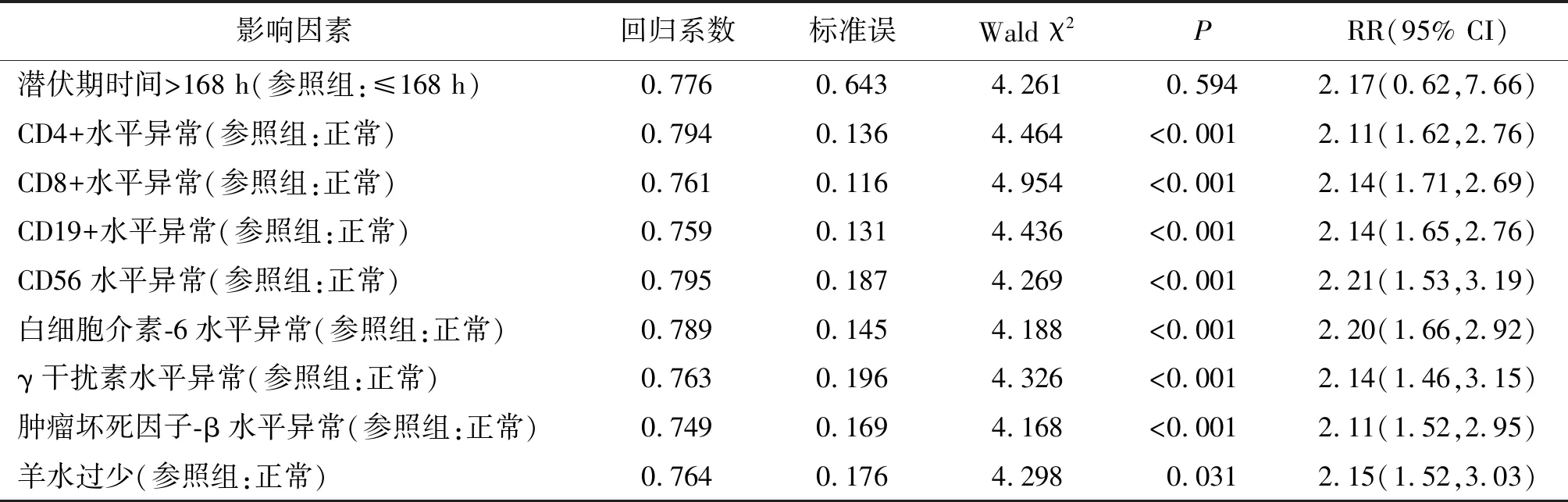
表4 影响未足月胎膜早破患者并发绒毛膜羊膜炎的多因素分析
2.4外周血淋巴细胞亚群和细胞因子对PPROM患者并发绒毛膜羊膜炎的预测价值分析 采用ROC曲线分析CD4+、CD8+、CD19+、CD56、IL-6、IFN-γ、TNF-β及联合检测对PPROM患者并发绒毛膜羊膜炎的预测价值,结果显示CD4+、CD8+、CD19+、CD56、IL-6、IFN-γ、TNF-β及联合检测曲线下面积分别0.828、0.878、0.873、0.755、0.900、0.864、0.957、0.999,以联合检测曲线下面积最大,见图1。提示联合检测对PPROM患者并发绒毛膜羊膜炎的预测价值最高。
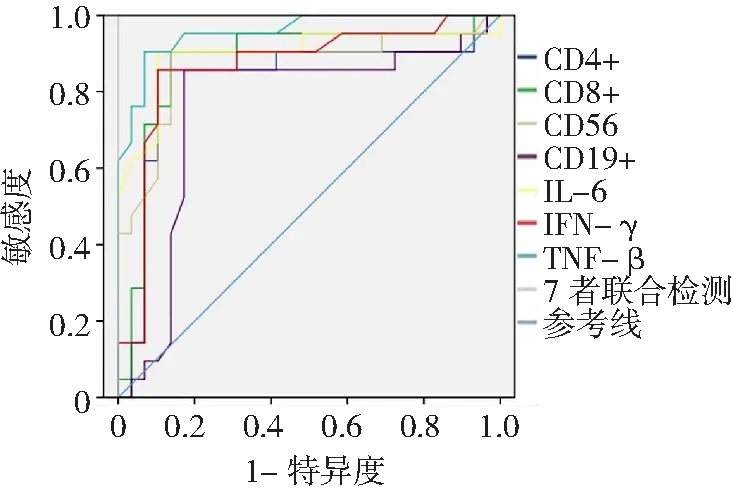
图1 外周血淋巴细胞亚群和细胞因子对未足月胎膜早破患者并发绒毛膜羊膜炎的受试者工作特征曲线 IL-6为白细胞介素-6,IFN-γ为γ干扰素,TNF-β为肿瘤坏死因子-β
3 讨论
PROM病因较为复杂,发病机制尚不十分清楚,可能是多种风险因素作用导致的产科并发症,如炎症细胞因子、营养因素、基因多态性、氧化应激、细胞凋亡等[7]。在PROM患者中,绒毛膜羊膜炎的发生率较高,本研究中50例PPROM患者绒毛膜羊膜炎发病率为42.00%,与既往研究相似[8]。绒毛膜羊膜炎有着不同的发展阶段。首先,绒毛膜羊膜炎引起母体炎性反应,表现为羊膜腔感染综合征,称亚临床性感染;随着感染的进一步蔓延,引起胎儿炎性反应,新生儿感染后易发生多种并发症如新生儿脑损伤等,可危及生命[9]。因此,如何对PROM并发绒毛膜羊膜炎进行早期诊断,选择最适宜的时机、最合适的途径终止妊娠,为是否延长孕周提供证据,对减少母婴围生期并发症的发生至为重要[10]。
3.1细胞因子在PPROM孕妇中水平变化及与绒毛膜羊膜炎并发的相关性 研究认为,妊娠成功的必备条件之一是母体与胎儿间的免疫相容[11]。辅助性T(Th)细胞的功能性分化是免疫学研究的热点之一,Th细胞分化后产生Th1/Th2两种不同细胞因子的调节机制也开始用于解释母胎界面的细胞调节现象[12]。而近年来对Th1/Th2细胞因子的研究表明:正常妊娠Th2型细胞因子占优势,即妊娠期母体是趋向于Th2型细胞因子为优势参与的体液免疫,Th1型细胞因子参与的细胞免疫则处于劣势状态[13]。一般情况下,Th1和Th2型细胞分化与功能相互制约,Th1/Th2处于动态平衡。在某些状态下,Th1/Th2的动态平衡状态被打破,而造成偏向Th1或Th2的优势应答,进而引起感染性疾病、过敏性疾病、病理性妊娠等的发生[14]。
研究表明,在早产和PROM孕妇羊水、胎盘中均有细胞因子的异常表达[15]。Lai等[16]用酶联免疫吸附法检测了早产、PROM组IL-2、IFN-γ、肿瘤坏死因子、IL-4、IL-5、IL-6、IL-10、IL-12的表达,结果Th1型细胞因子IL-2、IFN-γ及IL-1水平在早产、PROM组中显著增加,而Th2型细胞因子IL-4、IL-6、IL-10在正常妊娠足月妇女中显著增加,这些数据表明在早产、PROM妇女中存在Th1偏移现象。本研究结果显示,研究组IL-6、IFN-γ、TNF-β水平较对照组高,且绒毛膜羊膜炎组IL-6、IFN-γ、TNF-β水平较无绒毛膜羊膜炎组高,证明细胞因子异常与PPROM发生关系密切,且参与并发绒毛膜羊膜炎的炎性过程。而在多因素Logistic分析中显示,各项细胞因子异常作为PPROM患者并发绒毛膜羊膜炎的独立危险因素,进一步提示分娩前联合检测母血细胞因子含量,可增加并发绒毛膜羊膜炎检出准确率。
3.2淋巴细胞亚群在PPROM孕妇中水平变化及与绒毛膜羊膜炎并发的相关性 淋巴细胞中的T细胞执行特异性细胞免疫和调节功能,在人体免疫系统中发挥着重要作用[17]。其中,CD4+和CD8+是T淋巴细胞亚群重要的组成部分。CD4+具有促进B细胞、T细胞和其他免疫细胞增殖与分化的功能;CD8+是抑制免疫应答的活化剂,具有细胞毒作用,可抑制和杀伤T细胞和靶细胞,为杀伤性T细胞。正常情况下,CD4+和CD8+保持一定的比例,当二者数量发生变化,可导致细胞免疫功能紊乱和免疫失调,从而导致疾病的发生。而CD56是一组相关的细胞表面糖蛋白,在胚胎发生发育以及神经细胞的相互联系中发挥重要的作用[18]。CD56在子宫内膜自然杀伤细胞上表达,通过计算患者体内CD56的数量,可对其内膜免疫状态进行评估。此外,CD19+为一种簇分化抗原,是B细胞增殖、分化、活化及抗体产生的重要膜抗原[19]。本研究发现,研究组CD4+、CD8+、CD19+、CD56水平在PPROM患者中均显著异常;同时,绒毛膜羊膜炎组CD4+、CD8+、CD19+水平较无绒毛膜羊膜炎组高,CD56水平较无绒毛膜羊膜炎组低,证明淋巴细胞亚群在PPROM及绒毛膜羊膜炎的发病机制中起重要作用。进一步利用ROC曲线分析CD4+、CD8+、CD19+、CD56、IL-6、IFN-γ、TNF-β及联合检测对PPROM患者并发绒毛膜羊膜炎的预测价值,结果显示各指标曲线下面积以联合检测最大,提示联合检测外周血T淋巴细胞亚群、B淋巴细胞亚群及细胞因子可作为预测PPROM患者并发绒毛膜羊膜炎的有效手段。
综上,外周血T淋巴细胞亚群(CD4+、CD8+、CD56)、B淋巴细胞亚群(CD19+)及细胞因子(IL-6、IFN-γ、TNF-β)水平在PPROM患者中异常表达,其为PPROM患者并发绒毛膜羊膜炎的独立危险因素,联合检测各指标可作为判断PPROM患者并发绒毛膜羊膜炎的指标。

