急性缺血性脑卒中患者溶栓术后预防出血转化的最佳证据总结
王亚玲,王冰寒,张艳,尹雪,蒋辛,熊晓明,黎华丽
(华中科技大学同济医学院附属协和医院 神经内科,湖北 武汉430000)
急性缺血性脑卒中 (acute ischemic stroke,AIS)是最常见的卒中类型,占我国脑卒中的69.6%~70.8%[1-2]。 其发病率高、致残率高、死亡率高、复发率高,并发症多即“四高一多”的特点[3]。 静脉溶栓(intravenous thrombolysis,IVT)是改善急性缺血性脑卒中结局最有效的药物治疗手段,已被国内外指南推荐[3-6]。 而应用溶栓药物会增加出血转化(hemorrhagic transformation,HT)的风险。 急性脑梗死溶栓后出血转化发生率为10%~48%,而静脉溶栓可增加症状性脑出血(Symptomatic intracerebral hemorrhage,SICH)发生的风险,多项研究结果表明常发生在溶栓后36 h内,其发生率约为2%~7%,病死率为50%~80%,提示这类患者存在不良结局(残疾或死亡)[7-9]。 目前超早期治疗急性缺血性脑卒中常采用静脉溶栓, 而溶栓后的出血转化是医生、 患者及其家属尤为恐惧和担忧的问题, 并且有研究表明亚洲人治疗性出血的发生率显著高于西方人群, 加之我国医患关系较为紧张,导致问题更为突出[10-12]。 目前美国[13]、欧洲[14]、加拿大[15]、中国[3]等提出溶栓后出血转化的指南和专家共识, 对预防脑卒中溶栓后出血转化有一定的指导意义,但国内外缺乏从危险因素、病情监测、血压管理、症状识别、对症处理、药物管理、饮食管理多维度的可实施的证据总结。 故本研究以临床护理实践为基础对急性缺血性脑卒中溶栓术后患者预防出血转化的最佳证据进行总结, 旨在为护理人员实施科学有效的干预措施提供可操作性的参考。
1 方法
1.1 确定问题 循证问题均采用PIPOST 模式构建[16],即P(population)证据应用的目标人群:神经内科急性缺血性脑卒中成人患者;I(intervention)干预措施:出血转化评估方法、血压管理、危险因素识别、用药管理等干预措施;P(professional)应用证据的专业人员:临床管理者、医务工作者;O(outcome)结局指标:血压水平,脑梗死溶栓后出血转化发生率;S(setting)证据应用场所:神经内科;T(type of evidence)证据类型:指南、系统评价、证据总结、推荐实践、专家共识/意见/立场声明。
1.2 检索策略 以“Stroke*/Apoplexy*/Ischemic Stroke/Acute Ischemic Stroke/Cerebrovascular Acciden/Brain Vascular Accident/Cerebral Infarction”AND“Fibrinolysis/Fibrinolytic Therapy/Thrombolysis*/Thrombolytic Therapy*/Therapeutic Thrombolysis/Endovascular*/Endovascular Treatment/Intraveneous*/Intravenous Thrombolysis*Intravenous Thrombolytic Therapy/Intravenous alteplase/Antithrombotic therapy*”AND “Intracranial Hemorrhages/Brain Haemorrhages/Cerebral hemorrhage*/Intracerebral hemorrhage*/Symptomatic Intracerebral Hemorrhage/Hemorrhagic transformation*” 为英文关键词;以“卒中/脑卒中/中风/缺血性脑卒中/急性缺血性脑卒中/脑血管意外” 和 “溶栓/静脉溶栓/溶栓治疗/血管内治疗”为中文关键词。 计算机检索Cochrane Library、JBI (ovid 端口)、BMJ、PubMed、UpToDate、NGC、GIN、SIGN、NZGG、NICE、RNAO、 中国知网、维普、万方数据库、中国生物医学数据库,以及美国心脏学会/美国卒中学会网站(American Heart Association/American Stroke Association,AHA/ASA)、欧洲卒中组织网站(European Stroke Organisation,ESO)、加拿大卒中网站(Canadian Stroke Best Practices),上述数据库和网站的检索时限均从建库至2019 年10 月。 检索策略以PubMed 为例, 见图1。 检索文献的纳入标准:研究对象为成人脑梗死溶栓术后患者; 证据内容涉及到脑梗死溶栓术后的出血转化评估方法、血压管理、危险因素识别、用药管理等研究; 结局指标包含脑梗死溶栓术后的出血转化;文献类型包括近10 年的相关指南、证据总结、系统评价、专家共识等;文献语种是中文或英文。 检索文献的排除标准: 静脉溶栓以外的其他原因出血转化、自发性出血转化的患者、文献仅为摘要或因资源权限无法获取全文者。

图1 PubMed 检索策略
1.3 文献质量评价方法 指南的质量评价采用临床指南研究与评价系统2012 年版 (Appraisal of Guidelines for Research and Evaluation,AGREE Ⅱ)[17],该量表涵盖6 大领域共23 个条目以及附加的2 个总体评估条目。 每个条目按1 分(很不同意)~7 分(很同意)进行评价,每个领域的评分等于该领域所包含条目得分的总和, 并标准化为该领域可能的最高得分的百分比。 附加的2 个总体评估条目按1~7分进行评分(1=最低质量,7=最高质量)。 系统评价采用AMSTER 量表实施评价[18],该量表包括11 个条目,条目评价选项可为“是、否、不清楚、未采用”。 专家共识/立场声明的质量评价采用JBI 专家共识评价标准(2016)[19],该量表的7 个条目均采用“是、否、不清楚、不适用”进行判定。
1.4 证据分级与推荐级别 证据分级及推荐分级均采用JBI 证据预分级及证据推荐级别系统(2014版)进行确定[20]。 该系统根据不同证据的类型将其划分为5 级, 证据等级的高低与研究设计的严谨性有关;同时根据所选证据的可靠性,将证据推荐意见分为A 级推荐和B 级推荐。 指南和证据总结的证据可追溯其参考的原始文献按照该系统进行证据的等级划分[21]。 最终可结合证据的有效性、可行性、适宜性、临床意义以及JBI 证据分级推荐原则确定证据的推荐级别[22]。
1.5 文献质量评价过程 由2 名研究者(完成循证培训的研究人员) 根据以上标准对所纳入的文献独立完成质量评价及分级,评价结果存在不一致时,由院内循证专家组成员进行判定。 当不同来源的证据结论产生争议时, 本研究所遵循的纳入原则为循证证据优先,高质量证据优先,最新发表的权威文献优先。
2 结果
2.1 文献检索结果 初始检索,共获得与研究主题相关的文献有398 篇, 采用NoteExpress 文献查重,排除不符合纳入标准的文献。最终纳入17 篇相关文献,其中指南9 篇[3,13-15,23-27],系统评价5 篇[28-32],专家共识/立场声明3 篇[7,10,33],见表1。
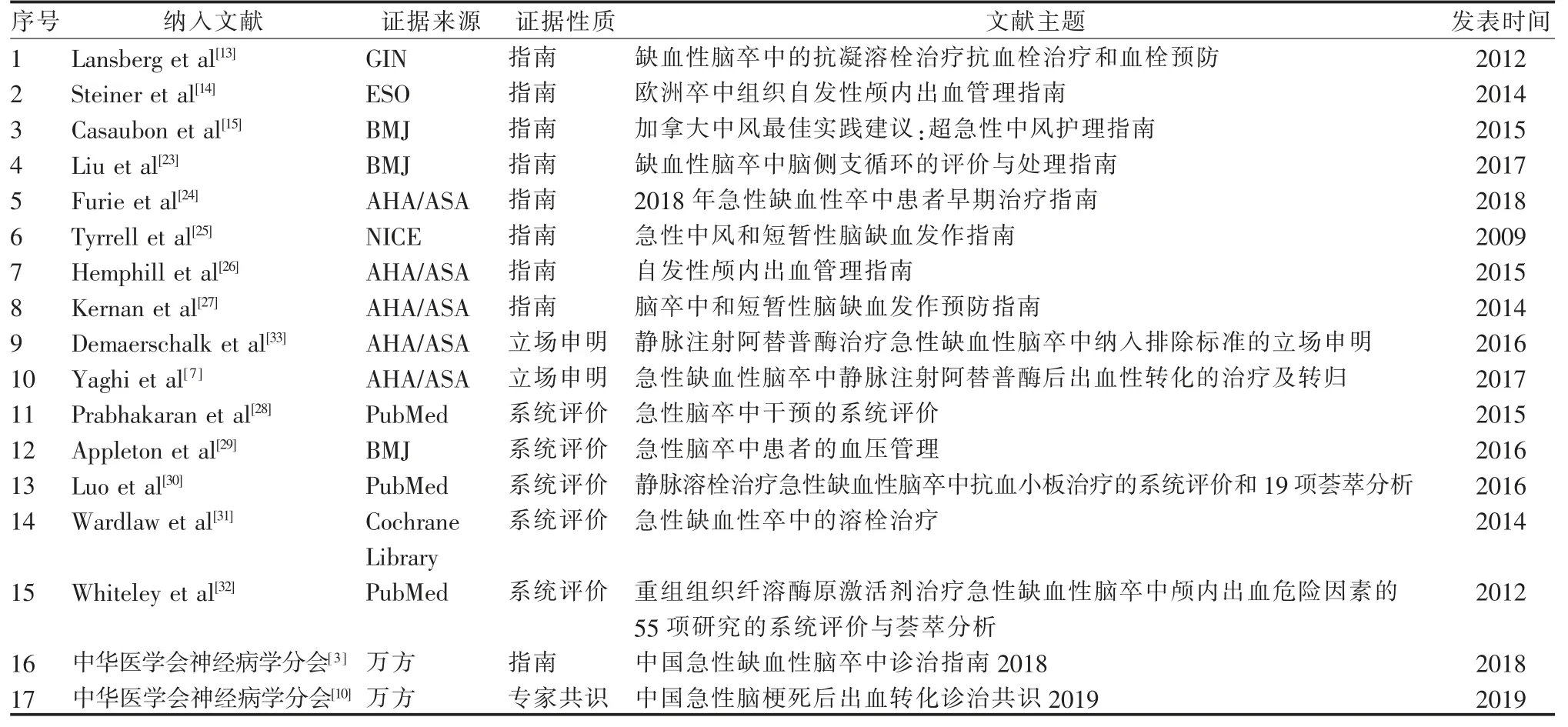
表1 纳入文献的一般情况
2.2 文献质量评价结果
2.2.1 指南的文献质量评价结果 本研究共纳入9篇指南,1 篇是国际指南协作网 (the Guidelines International Network,GIN) 发布的指南,1 篇是欧洲卒中组织网站 (European Stroke Organisation,ESO)发布的指南,2 篇是BMJ 最佳临床实践(British Medical Journal Best Practice)发布的指南,3 篇是美国心脏学会/美国卒中学会网站 (American Heart Association/American Stroke Association,AHA/ASA)发布的指南,1 篇是英国国家临床医学研究所(National Institute for Health and Care Excellence,NICE)的指南,1 篇是中华医学会神经病学分会发布的指南。各维度标准化百分比及2 项综合评价结果,见表2。

表2 本研究纳入指南的方法学质量评价结果
2.2.2 系统评价的文献质量评价结果 本研究共纳入了5 篇英文系统评价,3 篇来自于PubMed,1 篇来自于BMJ,1 篇来自于Cochrane Library, 其中,Prabhakaran等的研究和Appleton 等的研究除条目4“发表情况是否已考虑在纳入标准中,如灰色文献? ”和条目5“是否提供了纳入和排除的研究文献清单? ”的评价结果为“否”外,其他条目的评价结果均为“是”,研究设计较为完整,整体质量偏高,准许纳入。 Luo 等[30]的研究除条目11“是否说明相关利益冲突? ”的评价结果为“否”外,其他条目的评价结果均为“是”,研究设计完整,整体质量高,准许纳入。 Wardlaw 等[31]的研究除条目4“发表情况是否已考虑在纳入标准中,如灰色文献? ”的评价结果为“否”外,其他条目的评价结果均为“是”,研究设计完整,整体质量高,准予纳入。 Whiteley 等[32]的研究11 个条目的评价结果均为“是”,整体质量较高,准许纳入。
2.2.3 专家共识/立场声明的文献质量评价结果本研究共纳入专家共识/立场声明3 篇,2 篇立场申明来源于美国心脏学会/美国卒中学会网站,1 篇专家共识来源于中华医学会神经病学分会,3 篇专家共识/立场声明所有条目的评价均为“是”,研究设计完整,整体质量较高,准许纳入。
2.3 证据汇总结果 对最终纳入的17 篇相关文献进行提取, 确定与研究主题相关的证据共有38 条。通过对急性缺血性脑卒中溶栓术后患者预防出血转化的相关证据进行汇总, 最终从危险因素、 病情监测、血压管理、症状识别、对症处理、药物管理、饮食管理7 个方面进行了证据总结, 最后由院内临床审查小组采用JBI 的证据FAME 评价表对提取的38条证据进行评价, 根据评价结果纳入26 条证据,详见表3。

表3 急性缺血性脑卒中溶栓术后患者预防出血转化的最佳证据总结
3 证据描述
3.1 危险因素 早期识别出血转化的危险因素,有利于降低治疗护理风险, 有助于患者精准的个体化治疗[10]。 本研究中第1 条证据是近年来国内外研究者应用较多的5 种评分系统,从临床资料、影像学信息和血清标志物三类危险因素中筛选出重要的影响因素而组成[34],对溶栓后出血转化的风险的预测有一定效果,但其精准性有限;第2—第4 条证据遵循脑水肿与颅内压增高的处理原则,临床上应用较多。目前国内外尚没有公认的溶栓后出血转化风险评估量表, 本研究总结的危险因素可为临床医护人员制定急性缺血性脑卒中静脉溶栓后出血转化风险评估工具提供切实可行的理论依据。
3.2 病情监测 本研究中第5 条证据强调静脉溶栓的监护,可为脑卒中患者提供系统综合的规范化管理;第6—第8 条证据表明需要持续生命体征监测、神经系统评估, 有助于溶栓后出血转化的早期识别;第9—第11 条证据阐明了血糖、体温、吸氧等一般处理的重要性; 美国国家神经疾病和卒中学会(the National Institute of Neurological Disorders and Stroke,NINDS)、卒中溶栓安全性监测研究 (safe implementation of thrombolysis in stroke-monitoring study,SITS-MOST)等项目研究表明临床中绝大多数症状性出血转化发生在36 h 内[35],故第12 条证据说明在静脉溶栓后36 h 内,可结合患者病情、临床症状和实施的可行性等因素选择影像复查时间。
3.3 血压管理 急性缺血性脑卒中静脉溶栓后出血转化的处理原则不仅包括循环和呼吸支持、 神经功能情况的持续监测、治疗颅内高压防血肿扩大,其中较为重要的是血压管理, 因为脑出血患者血压升高,可能与血肿扩大、神经功能恶化、残疾、死亡等风险增加相关[7]。第13—第16 条证据包含有血压控制范围、 降压药物选择、 长期血压控制目标等具体内容。对于静脉溶栓治疗后的血压管理,国内外研究有关血压控制目标较为一致, 早期进行血压管理是安全可行的,但改善患者预后的效果还有待深入研究。3.4 症状识别 症状性出血转化的识别是当患者出现神经功能恶化时,急诊复查头部影像而诊断。第17 条证据指出当患者发生颅内压增高、神经功能缺损时应立即行急诊颅脑CT 以确定诊断, 目前国内外对神经功能恶化时需要进行影像复查的评分仍有争议, 但国外大型卒中研究试验比如欧洲急性卒中协作研究Ⅱ(european cooperative acute stroke studyⅡ, ECASS Ⅱ)[36]和卒中溶栓安全性监测研究[37]中对溶栓后出血转化的定义中已将美国国立卫生研究院卒中量表 (National Institute of Health Stroke Scale,NIHSS) 评分增加≥4 分来定义神经功能缺损加重。第18 条证据表明应完善相关的抽血检查,以明确患者的凝血功能, 而凝血因子功能异常或血小板减少会增加出血转化的发生率, 临床上通过抽血检查可以更加客观和直接反映患者凝血功能, 从而尽早识别溶栓后出血转化的危险因素,早期实施干预,有助于改善患者的预后。
3.5 对症处理 第19—第22 条证据总结了对发生出血转化患者的对症处理、血压调控、逆转凝血功能紊乱药物的使用、多学科合作。中国多中心研究表明的血管内治疗后症状性出血转化发生率(16%)远高于美国多中心登记研究报道的数据(9.9%)[38-39],而出血转化可影响患者远期的认知功能和神经功能。 目前对出血转化尚缺乏明确有效的特殊治疗措施,但应寻找导致出血的可调节原因并进行及时的处理,因此在权衡利弊的基础上停用抗栓或溶栓药物,同时采取脑出血的一般处理措施, 必要时可使用逆转凝血功能紊乱的药物进行治疗。
3.6 药物饮食管理 第23-第24 条证据概括了使用抗凝、抗血栓和抗血小板药物的时机,但目前对出血转化后重启抗凝、 抗血栓和抗血小板治疗的最佳时间相关指南的推荐意见尚未统一。 但大多数指南仍推荐在溶栓后24 h 内应避免使用抗凝、抗血栓和抗血小板药物[13,25,30-31],在溶栓24 h 后无禁忌证可使用此类药物。 最后第25—第26 条证据总结了钠盐的摄入量以及饮食结构的调整, 通过非药物干预方式控制血压、血糖、血脂,可减少出血转化的危险因素。
4 结论
目前临床上对于急性缺血性脑卒中患者实现闭塞血管再通较为有效的治疗手段主要是静脉溶栓治疗。尽管溶栓后症状性脑出血的发生并不常见,但其是致命性的并发症[8]。 目前国际上虽发布有关脑卒中的治疗和管理的指南较多, 但缺少脑梗死溶栓术后危险因素探讨、规范化预防及标准化处理、效果评价反馈系统等最佳证据总结, 同时缺乏关于此类患者的相关护理及管理证据知识的培训, 临床护士对自己实施措施的选择正确与否、效果反馈缺乏思考,对管理脑梗死溶栓术后的最佳证据缺乏了解。因此,在临床工作过程中, 如能使用急性缺血性脑卒中溶栓术后患者预防出血转化的最佳证据, 对高风险的患者采取基于循证的危险因素评估、病情监测、血压管理、症状识别、对症处理、药物管理、饮食管理,可减少出血转化发生的风险,及时应对不良反应,提高静脉溶栓治疗效果,从而改善此类患者的临床预后。最终促进最佳证据应用于脑梗死溶栓术后出血转化的预防和管理,提高临床护理质量。 此外在我国尚缺少急性缺血性脑卒中溶栓术后患者预防出血转化标准化策略的情况下,不同等级医院如何结合临床实际,为患者选择合适的最佳证据并在临床上有效实施,有待进一步的探索。

