不同手术方案治疗子宫肌瘤的安全性及对应激反应的影响
张娟,孙丽莎,宋洁洁(焦作市第二人民医院,河南 焦作454000)
子宫肌瘤是指子宫平滑肌组织增生形成的良性肿瘤,临床表现为白带增多、腹部肿块、月经异常、子宫出血等,严重影响患者身体健康和生活质量[1,2]。相关数据显示,子宫肌瘤在生育年龄妇女中发病率可达25%以上,部分患者由于无自觉症状,甚至终生未发觉患病,因此实际发病率更高[3]。子宫肌瘤剔除术是临床上常见的治疗方式,能有效剔除肿瘤并保持卵巢功能。近年来,随着微创技术的发展,阴式子宫肌瘤剔除术和腹腔镜下子宫肌瘤剔除术在临床中均有广泛应用,具有创伤小、术后易于恢复的优点。为进一步比较分析两种手术方式在临床中的应用效果,本研究以我院收治的120例患者作为研究对象,比较两组术后并发症和应激反应指标水平。报道如下。
1 资料与方法
1.1 一般资料选取2019年1月~2020年3月于我院行子宫肌瘤剔除术的患者120例,按照手术方案分为A组和B组各60例。纳入标准:(1)均经B超检查确诊且符合子宫肌瘤临床诊断标准[4];(2)术前未采用激素类药物治疗;(3)均经术后检查确诊为子宫平滑肌瘤;(4)患者自愿参与本研究。排除标准:(1)伴生殖器官恶性肿瘤者;(2)肝肾功能严重受损者;(3)手术禁忌者;(4)伴精神疾病、免疫性疾病者。A组年龄32~50(38.61±6.25)岁;病程7个月~8年,平均4.53±0.29年;宫颈肌瘤13例、肌壁间肌瘤20例、阔韧带肌瘤17例、浆膜下肌瘤10例。B组年龄32~52(38.92±6.22)岁;病程6个月~8年,平均4.67±0.31年;宫颈肌瘤15例、肌壁间肌瘤21例、阔韧带肌瘤12例、浆膜下肌瘤12例。两组一般资料比较,无显著差异(P>0.05)。本研究经我院伦理委员会批准。
1.2 方法两组均采用全麻,术前行B超检查观察肌瘤大小、位置。A组给予阴式子宫肌瘤剔除术,取膀胱结石位,并选择好切开部位,切开阴道黏膜和腹膜,使手术视野充分暴露,观察子宫肌瘤具体情况并向子宫肌层注射宫缩素减少术中出血,用宫颈爪钳抓住肌瘤后分离瘤体表面膜,对于较大的瘤体可分解后进行剥离,完全剔除后缝合切口。B组给予腹腔镜下子宫肌瘤剔除术治疗,取膀胱结石位,进行心电监护并建立人工气腹,气腹压力12~13mmHg,观察肌瘤具体情况并进行3点穿刺,经操作孔置入腹腔镜探查腹腔周围和肌瘤情况。切开肌瘤表面膜以分离瘤体,电凝止血,完全剔除后依次缝合瘤腔肌层、浆肌层,并置引流管。
1.3 观察指标(1)比较两组术后并发症发生情况,包括下腔静脉栓塞、切口感染、阴道出血、脏器损伤等。(2)比较两组手术前后应激反应指标水平。分别于手术前后采集清晨空腹静脉血5ml,3000r/min,离心15min后,取上层血清,采用酶联免疫吸附法按照试剂盒说明书进行操作,分别检测肾上腺素(E)、去甲肾上腺素(NE)、P物质(SP)、谷胱甘肽过氧化物酶(GSH-Px)水平。
1.4 统计学处理数据采用SPSS 22.0软件处理,计量资料以x±s表示,行t检验,计数资料以n(%)表示,行χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组术后并发症比较A组并发症总发生率(21.67%)显著高于(B组8.33%,χ2=4.18,P=0.04)。见表1。
2.2 两组手术前后应激反应指标水平比较术前,两组E、NE、SP、GSH-Px水平bj;差异无统计学意义(P>0.05);术后,两组各项应激反应指标较术前均下降,且A组E、NE、SP水平显著高于B组,GSH-Px水平显著低于B组(P<0.05)。见表2。
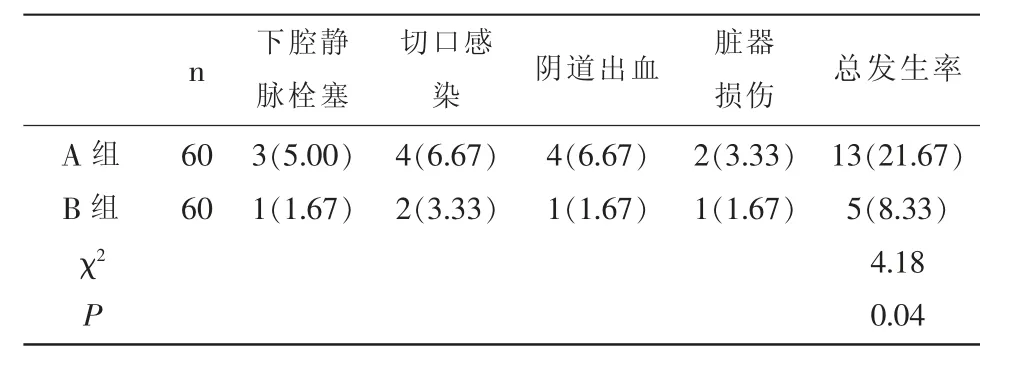
表1 两组术后并发症比较[n(%)]
3 讨论
子宫肌瘤是女性生殖系统常见良性肿瘤,患者可能因子宫肌瘤使宫颈、宫腔和输卵管形态改变,子宫收缩异常,导致子宫内膜萎缩、静脉曲张、溃疡或腺体扭曲,使内分泌失调影响激素水平导致不孕[5]。研究显示,药物能控制肿瘤生长,缩小子宫肌瘤,但无法达到根治效果[6]。因此,临床上多采用手术治疗,子宫肌瘤剔除术在剔除肿瘤的同时不会破坏生殖器官和生育功能,在临床中应用广泛。
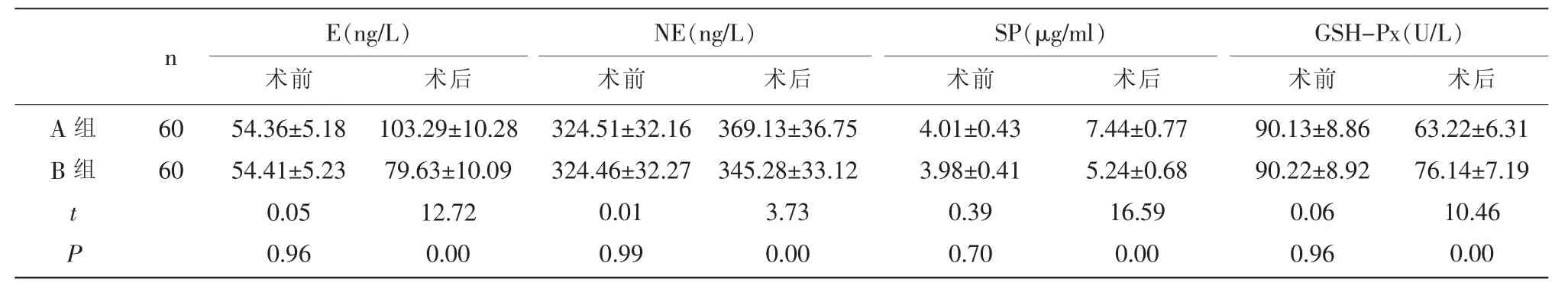
表2 两组手术前后应激反应指标水平比较(x±s)
阴式子宫肌瘤剔除术和腹腔镜下子宫肌瘤剔除术均在临床广泛应用,且具有各自的优劣势。如腹腔镜下子宫肌瘤剔除术创口较小,易于恢复,但术中操作复杂,不易上手,需经验丰富的医师进行操作,若操作不当,可能导致术中出血量多[7,8]。此外,腹腔镜需用到多种仪器设备,医疗费用较高,难以在基层医院推广使用。阴式子宫肌瘤剔除术操作简单、直观,对手术操作者的要求较低,经济实用,易于在基层医院推广应用,但不适用于较大直径肌瘤。因此,本研究对两种术式临床效果进行比较分析,结果显示,A组并发症总发生率显著高于B组,表明腹腔镜下子宫肌瘤剔除术后并发症发生率更低,具有更高的安全性,这与既往研究结果基本一致[9]。分析原因可能为:阴式子宫肌瘤剔除术无需开腹,操作简单、直观,可用手直接触摸子宫并找到难以发现的小肌瘤,但在剥离肿瘤过程中由于阴道存在狭窄部位,手术视野较差可能造成相邻脏器损伤,导致术后并发症较高[10]。因此,阴式子宫肌瘤剔除术适用于肌瘤直径在10cm以下、盆腔无粘连、子宫内膜无异位患者。腹腔镜手术通过建立人工气腹能获得清晰的手术视野,术后局部发生粘连的概率较小,不需暴露脏器,能有效避免术中感染,对于盆腔环境影响较小,能有效保护周围组织和结构功能,减少术后并发症。适用于阴道狭窄、盆腔粘连、子宫附件病变患者。进一步研究结果显示,术后,两组各项应激反应指标较术前均下降,且A组E、NE、SP水平显著高于B组,GSH-Px水平显著低于B组,表明腹腔镜下子宫肌瘤剔除术能有效降低患者术后应激反应。可能是因为腹腔镜手术对患者的创伤较小,术后恢复越快,产生的应激反应越小。
综上所述,腹腔镜下子宫肌瘤剔除术能有效缓解患者术后应激反应,减少术后并发症,安全性较高,但阴式子宫肌瘤剔除术费用较低,操作简单,两种术式适用于不同情况下的子宫肌瘤,各有优势,应根据患者实际情况选择。

