不育男性Y染色体微缺失与辅助生殖助孕结局的关系*
侯建华,马玉珍,孙文芳,陈红,任宇(内蒙古自治区人民医院生殖医学中心,呼和浩特010051)
据WHO统计,育龄期夫妇中不孕不育比率约为10%~15%,男性因素占30%~50%[1],其中由染色体所致的遗传因素约占男性因素的30%[2-3],是男性不育症的重要因素之一。Y染色体微缺失已经成为继克氏综合征后的又一大男性不育的遗传学因素[4],受到越来越多的关注、重视和深入研究。辅助生殖技术作为治疗不育症的重要手段之一,已日益成熟并广泛应用。但该技术在成功帮助不育夫妇实现生育后代的同时,也在很大程度上将某些遗传性不育的基因垂直传递给了后代,所以在决定采用辅助生殖助孕技术之前,对不育患者进行染色体等遗传学检测非常必要。1976年Tiepolo等[5]首次发现无精子症与Y染色体长臂上的微缺失有关,推测与Y染色体长臂1区1带(Yq11)的精子生成基因或无精子因子(azoospermia factor,AZF)基因家族相关[6-7]。Dohle等[8]对原发性无精子症和少精子症患者分析发现,存在Y染色体AZF的微缺失,提示AZF微缺失可能是造成男性原发性不育的重要遗传因素之一,AZF基因片段的丢失可能造成生精障碍。研究证实[9-10],Y染色体长臂(Yq)AZF a、b和c区域中的一个或多个部位出现缺失时,将会造成精子发生障碍,进而导致少精子症甚至无精子症的发生,从而影响男性生育能力。本研究探讨不育男性Y染色体微缺失与辅助生殖助孕结局的关系。
1 对象与方法
1.1 研究对象 收集2018年5月至2020年12月在内蒙古自治区人民医院生殖医学中心就诊的进行染色体检查及Y染色体微缺失检测的346例少精子或无精子的男性不育症患者,分为3组:A组为无精子症组(105例),年龄(33.5±3.9)岁;B组为重度少精子症组(75例),年龄(34.1±4.1)岁;C组为轻、中度少精子症组(166例),年龄(34.2±4.3)岁。3组间年龄差异无统计学意义(P>0.05)。排除女方子宫内膜及卵子因素(子宫内膜异位症、卵巢囊肿、多囊卵巢综合征等),仅纳入男方精子因素及女方输卵管因素的94例患者进行体外受精(IVF)/卵细胞质内单精子注射(ICSI)助孕治疗。
1.2 主要仪器与试剂 外周血DNA柱式小量提取试剂盒购自江苏康为世纪生物科技公司,Y染色体微缺失检测试剂盒购自上海透景生命科技公司。根据欧洲男科协会(European Academy of Andrology,EAA)、欧洲分子遗传实验质控网(European Mo-lecular Genetics Quality Network,EMQN)2013版推荐标准进行Y染色体微缺失检测。该试剂盒采用2管多重PCR扩增、4个通道[(羧基荧光素(FAM)/绿 色 荧 光蛋白(VIC)/羧基-X-罗丹明(ROX)/花菁素(Cy5)]荧光检测的方法,判断AZF a、b、c区域6个序列标签位点(sequence tag site,STS)的微缺失,同时设置2个内对照基因:男性性别决定基因(sex-determining region of the Y chromosome,SRY)和编码锌指蛋白基因ZFX(zinc finger protein,X-linked)/ZFY(zinc finger protein,Ylinked),对标本采集、抽提、PCR整个过程进行质控。
1.3 方法
1.3.1 精液常规检查 根据《人类精液检查与处理实验室手册》(第5版)的标准[11],用SSA-Ⅱ精子自动检测分析系统(穗加软件公司)检测。按WHO规定,至少2次常规检查无精子,离心沉淀后仍未见精子的诊断为无精子症。精子浓度<5×106/mL为重度少精子症;5×106/mL≤精子浓度<10×106/mL为中度少精子症;10×106/mL≤精子浓度<15×106/mL为轻度少精子症。
1.3.2 Y染色体微缺失检测 采用外周血DNA柱式小量提取试剂盒提取外周血DNA,采用Y染色体微缺失检测试剂盒及荧光PCR仪进行Y染色体微缺失的检测。
1.3.2.1 DNA提取 按照外周血DNA柱式小量提取试剂盒的使用说明书提取外周血DNA。取200μL外周血加入蛋白酶K及裂解缓冲液进行蛋白质裂解,再加入无水乙醇离心漂洗沉淀提取DNA,-20℃保存备用。
1.3.2.2 PCR扩增 采用25μL反应体系,包括22.5μL a组或b组PCR预混液,2.5μL核酸样本或阴性对照或质控品。PCR反应条件:第1阶段为50℃2 min,1个循环;第2阶段为95℃5 min,1个循环;第3阶段为95℃15 s,60℃30 s,72℃30 s,38个循环;第4阶段为72℃5 min,1个循环。信号收集:在第3阶段60℃时收集FAM/VIC/ROX/Cy5信号,并保存相关文件。
1.3.2.3 结果判读 见表1。

表1 Y染色体微缺失检测结果判读说明
1.4 统计学分析 用SPSS17.0统计软件进行。结果以率(%)表示,组间率的比较采用卡方检验,以P<0.05为差异有统计学意义。
2 结果
2.1 不同组别Y染色体微缺失结果的比较 346例男性不育症患者中共检出AZF微缺失17例,总缺失率为4.91%(17/346)。在105例无精子症组(A组)中有9例微缺失,其中5例为AZF c区缺失,2例为AZF b区缺失,1例为AZF b+c区缺失,1例为AZF a+b+c区全部缺失,其中2例2~3个AZF区域同时缺失的患者又进行再次抽血复查,结果与原结果一致;75例重度少精子症组(B组)中有6例微缺失,均为AZF c区缺失;166例轻、中度少精子症组(C组)中有2例微缺失,均为AZF c区缺失,结果见表2。结果显示,A组的缺失率(8.57%,9/105)、B组的缺失率(8.00%,6/75)高于C组的缺失率(1.26%,2/166),χ2分别为5.466、7.171,P均<0.05;但A组与B组相比较,差异无统计学意义(χ2为0.242,P>0.05)。
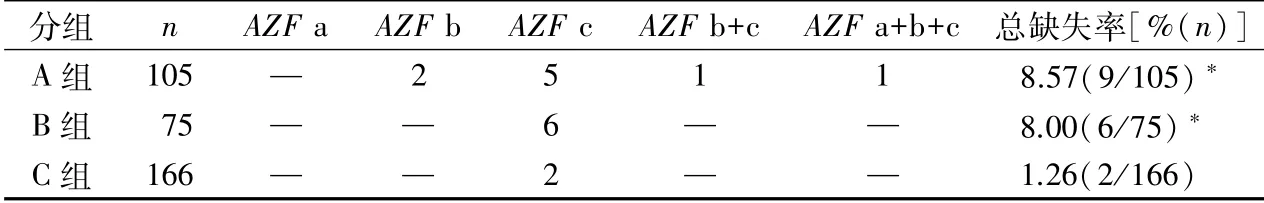
表2 不同组别Y染色体微缺失种类分布及缺失率的比较
2.2 有无Y染色体微缺失患者IVF/ICSI助孕结局比较 17例Y染色体微缺失患者中有4例无精子症患者为生精功能障碍型,通过睾丸/附睾穿刺均未找到精子,4例通过精浆果糖及生殖激素等辅助检测判断为非梗阻性无精子症,以上8例均未行助孕治疗,其余9例Y染色体微缺失患者均进行了IVF/ICSI助孕治疗。本研究入组的94例进行助孕的夫妇,不孕原因女方排除排卵障碍、卵巢功能早衰、子宫内膜因素等,只有输卵管因素,其余均为男方严重少精子或无精子症因素。有Y染色体微缺失患者与无Y染色体微缺失患者IVF/ICSI妊娠结局比较见表3,两组妊娠率及活产率差异均无统计学意义(P均>0.05)。
3 讨论
本研究选取由EAA及EMQN推荐的AZF a(sY84、sY86)、b(sY127、sY134)及c(sY254、sY255)3个区域6个位点的基因缺失进行分析,研究其与严重少精子症及无精子症的关系,这也是目前对于男性不育症诊断和治疗的共识[12-13]。结果显示,346例进行Y染色体微缺失检测的患者中共计17例存在Y染色体微缺失,总缺失率为4.91%。按照精子质量的严重程度分成无精子症(A)组、重度少精子症(B)组及轻、中度少精子症(C)组,其Y染色体微缺失率分别为8.57%、8.00%和1.26%,A组和B组的Y染色体微缺失率均高于C组(P均<0.05),但A组与B组之间差异无统计学意义(P>0.05)。国内许多生殖中心也有关于无精子症、少精子症相关Y染色体微缺失发生的报道,但结果变异较大[14-16]。
随着辅助生殖技术的蓬勃发展,IVF/ICSI技术用于治疗男性不育已广为接受。Y染色体微缺失是否会影响IVF/ICSI的治疗结局,目前国内报道不多且结果不一、尚存争议。本研究346例中的94例进行了IVF/ICSI助孕治疗,结果显示Y染色体微缺失组与无缺失组相比,临床妊娠率及活产率差异无统计学意义(P>0.05)。研究显示[17-18],Y染色体微缺失可能与流产有关,尤其是AZF c区缺失。但由于本研究Y染色体微缺失组样本量小,比较结果可能存在偏差,还有待扩大样本量做进一步的研究。因Y染色体微缺失患者未行植入前遗传学诊断(PGD)技术进行性别筛选,也就存在将微缺失垂直传递给子代男婴以及将来男婴成人后依旧面临Y染色体微缺失乃至不育的风险。该结论与国内外大部分文献报道相一致[19-20]。
Y染色体微缺失能够引起生精功能障碍造成少、弱精子症甚至无精子症,继而造成男性不育症的发生,但同时这种缺失不会传递给子代。而随着ICSI技术的产生、发展,由Y染色体微缺失引起的少精子症及无精子症均可以通过ICSI技术获得自己的子代,若获得的子代为男婴,这种微缺失就会垂直传递给子代,甚至有研究显示这种微缺失在男性子代成长过程中会扩大缺失片段,造成子代男性延续不育现象。为了避免此类情况的发生,就需要对该类微缺失患者进行PGD技术,俗称“三代试管婴儿”,它能够在胚胎植入母体前对胚胎进行筛选,选择没有Y染色体的胚胎,这样得到的女性后代就可以成功阻断微缺失的继续遗传。对于男方有Y染色体微缺失欲行ICSI助孕的夫妇,需告知若为男性后代成年后同样面临生育问题,但不影响健康[21]。经过充分的遗传咨询,绝大部分夫妇仍然选择行常规ICSI,理论上生育男性后代的概率为50%,少部分夫妇选择PGD挑选女性胚胎移植或供精人工授精。但对这类患者是否需要行PGD一直以来备受争议,因为PGD技术不仅费用昂贵,且有可能无法筛选出合适的胚胎,这样的结果往往让患者难以接受。这也是目前国内外对于PGD这项技术争论的焦点之一。

