地塞米松两种给药方法治疗分泌性中耳炎的有效性及安全性分析
黄巍鹏 刘得龙
分泌性中耳炎是临床上常见的一种耳鼻咽喉头颈外科疾病,患者在临床上的主要症状有耳内堵塞感、耳鸣以及耳闷等,患者在没能够得到及时临床治疗的情况下,会对其听力功能造成不良影响,严重情况下还有可能致使患者出现耳聋症状[1]。现阶段分泌性中耳炎在临床上主要的治疗药物为糖皮质激素,能够对患者局部炎症反应进行有效控制,但是经过长时间临床研究表明[2],不同给药方式的临床疗效之间存在有一定程度的差异性。本次研究主要以分泌性中耳炎患者为研究对象,分析地塞米松两种给药方法的有效性和安全性。现报告如下。
1 资料与方法
1.1 一般资料 选取2019 年10 月~2020 年10 月本院诊治的160 例分泌性中耳炎患者作为研究对象,随机分为对照组和观察组,每组80 例。对照组男45 例,女35 例;平均年龄(57.18±6.39)岁。观察组男46 例,女34 例;平均年龄(57.74±6.13)岁。两组患者性别、年龄等一般资料比较差异无统计学意义(P﹥0.05),具有可比性。纳入标准[3]:与《耳鼻咽喉头颈外科学》提出来的分泌性中耳炎临床诊断标准相符合患者;处于45~65 岁年龄段患者;病程≥1 年患者。排除标准[4]:入组前4 周有过免疫抑制剂和激素药物治疗史患者;受其他原因影响出现鼓室积液患者;既往存在耳部手术史以及疾病史患者;存在重度脏器功能不全患者;存在精神系统疾病史患者。
1.2 方法 两组患者均给予常规外耳道消毒。
1.2.1 对照组 患者给予经鼓膜穿刺地塞米松治疗。为患者注入2%盐酸丁卡因,在内镜下对患者鼓膜表面进行5 min 的浸润麻醉,取5 号针头刺入患者的鼓膜,抽出患者鼓室内存在的积液。取地塞米注射液5 mg 注入患者的鼓室内部。每2 天治疗1 次,连续治疗3 次。
1.2.2 观察组 患者给予经咽鼓管地塞米松治疗。指导患者采取仰卧位,为患者注入2%盐酸丁卡因,在内镜下对患者鼻咽部黏膜表面和鼻腔进行5 min 的浸润麻醉,从患者健侧将鼻咽喉镜置入鼻咽部,将患侧的咽鼓管咽口充分暴露出来,经由鼻咽喉镜将注药导管穿出,连接好注射器,为患者注入5 ml 的空气,待咽鼓管口有分泌物出现或者自感有气体入耳时,注入地塞米注射液5 mg。每2 天治疗1 次,连续治疗3 次。
1.3 观察指标及疗效判定标准 比较两组治疗效果、不良反应发生率、复发率、鼓室积液发生率。①疗效判定标准:治愈:患者的鼓膜形态未出现异常,听力下降、耳鸣、堵塞感等临床症状全部消失,纯音听阈下听力﹤25 dB 且声导抗图为A 型;好转:患者的鼓膜形态呈现出部分内陷,听力下降、耳鸣、堵塞感等临床症状有明显改善,纯音听阈下听力处于25~35 dB 且声导抗图为A 型、AS 型或者是C 型;无效:患者未达到以上标准。总有效率=治愈率+好转率。②不良反应包括皮肤过敏、口干、面色潮红和鼓膜穿孔愈合不佳。
1.4 统计学方法 采用SPSS19.0 统计学软件对研究数据进行统计分析。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P﹤0.05 表示差异具有统计学意义。
2 结果
2.1 两组治疗效果比较 观察组治疗总有效率高于对照组,差异具有统计学意义(P﹤0.05)。见表1。

表1 两组治疗效果比较(n,%)
2.2 两组不良反应发生情况比较 观察组不良反应发生率低于对照组,差异具有统计学意义(P﹤0.05)。见表2。
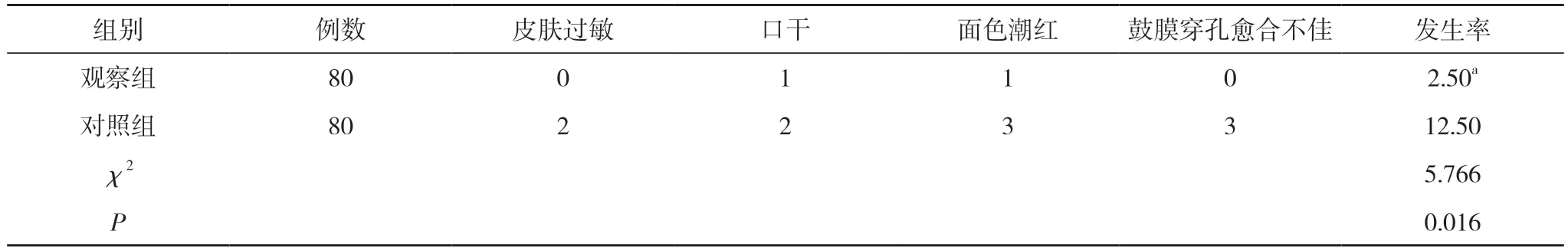
表2 两组不良反应发生情况比较(n,%)
2.3 两组复发和鼓室积液发生情况比较 对照组患者中有7 例复发,复发率为8.75%;8 例发生鼓室积液,鼓室积液发生率为10.00%。观察组患者中1 例复发,复发率为1.25%;1 例发生鼓室积液,鼓室积液发生率为1.25%。观察组复发率和鼓室积液发生率均低于对照组,差异具有统计学意义(χ2=4.737、5.769,P=0.030、0.016﹤0.05)。
3 讨论
分泌性中耳炎属于一种中耳非化脓性疾病,患者的主要临床特征为听力下降和鼓室积液,现阶段该病在临床上尚未给出明确的病因病机,经过长时间的临床研究发现,该病的发生可能与变态反应、感染、中耳负压异常等密切相关。对于分泌性中耳炎患者来说,其耳部积液中存在的免疫成分呈明显上升趋势,这也就意味着免疫反应与该病患者的病情进展密切相关,由此,这也成了给予该病患者糖皮质激素治疗的理论基础[5]。目前,采取激素抗炎对鼓室局部展开治疗是分泌性中耳炎在临床上主要的治疗方式之一。地塞米松又被称之为氟美松、德沙美松和氟甲强的松龙,属于糖皮质激素,该药物具有非常显著的抗炎、抗过敏、抗毒、抗风湿作用等,临床应用十分广泛,且该药物非常容易被患者的消化道所吸收[6]。地塞米松发挥出抗炎作用的机制在于对组织的炎症反应进行减轻或者是防止,进而有效改善患者的炎症表现,激素可以对炎症细胞产生抑制作用,白细胞和巨噬细胞会聚集在患者的炎症部位,同时可以对溶酶体酶的释放过程、细胞的吞噬作用和与炎症化学有关中介物的合成和进一步释放起到明显的抑制作用[7];发挥免疫抑制作用的机制在于可以对细胞介导产生的免疫反应进行抑制,对患者出现的过敏反应进行延迟,降低患者体内嗜酸性细胞、单核细胞、T 淋巴细胞的数目,对细胞表面受体和免疫球蛋白的结合能力进行降低,另外,可以对患者白介素的合成和进一步释放产生抑制作用,对T 淋巴细胞转化成淋巴母细胞进行降低,对原发免疫反应的后续扩展起到控制和抑制作用[8]。对于分泌性中耳炎患者的临床治疗工作来说,鼓膜穿刺激素注入是其常见方案,该方式一方面可以对患者的鼓室积液进行引流,对患者中耳负压进行降低;一方面可以促使药物直接被送到患者的中耳腔内,但是在鼓膜穿刺过程中,患者的具体通气时间比较短,鼓室积液具有较高的再发风险性,且通常情况下需要为患者进行反复性的穿刺治疗,在重复操作的影响下,鼓膜部位容易出现钙化或瘢痕。内镜下经咽鼓管激素注入可以对患者的咽鼓管进行有效灌洗和疏通,对局部堵塞症状进行显著改善,同时该方式可以将药物直接注入患者的鼓室中,能够对患者存在的变态反应和中耳炎症进行快速且有效地减轻,改善患者的负压状态和骨管水肿状态,从而避免鼓室积液的发生[9]。另外,电子内镜具有手术视野清晰、弯曲旋转性能良好等优势,能够充分暴露患者的实际咽鼓管口情况和鼻咽部情况,在治疗过程中,指导患者进行适当吞咽工作,有助于发挥良好的吹张咽鼓管功效,促进患者的咽鼓管开放,从而促使积液排出。在分泌性中耳炎患者的临床治疗中采取经咽鼓管地塞米松治疗能够获取显著临床疗效,有效降低患者复发率和不良反应发生率,安全性高。本次研究结果显示:观察组治疗总有效率高于对照组,差异具有统计学意义(P﹤0.05)。观察组不良反应发生率低于对照组,差异具有统计学意义(P﹤0.05)。观察组复发率和鼓室积液发生率均低于对照组,差异具有统计学意义(P﹤0.05)。说明经咽鼓管注入地塞米松的应用有利于优化分泌性中耳炎患者的临床治疗工作。
综上所述,给予分泌性中耳炎患者经咽鼓管地塞米松治疗能够显著提升临床治疗效果,降低不良反应发生率、复发率、鼓室积液发生率,安全性高,具有临床推广应用价值。

