左甲状腺素钠联合放射性131I治疗甲状腺乳头状癌术后的应用价值探讨
刘玲,唐丽丽,张立
滨州医学院附属医院内分泌科,山东滨州 256600
甲状腺癌可分为分化型和未分化型,分化型甲状腺癌(differentiated thyroid cancer,DTC),又可以分为甲状腺乳头状癌(papillary thyroid carcinoma,PTC)和滤泡状甲状腺癌(follicular thyroid carcinoma,FTC),两者约占全部甲状腺癌的90%,另外甲状腺髓样癌约占5%,未分化型甲状腺癌仅占约3%。临床上以甲状腺乳头状癌(PTC)最多见,该种类型生长缓慢,恶性程度较低。PTC在临床最主要的表现为甲状腺结节,可侵袭至甲状腺以外和转移至局部淋巴结。PTC的治疗主要包括手术治疗、术后放射性131I治疗和甲状腺激素抑制TSH治疗(TSH抑制治疗)。其中外科手术是治疗PTC的主要方法,但是术后常常进一步行放射性131I治疗,清除残余甲状腺组织及具有摄碘功能的残余PTC的残余病灶和转移灶,术后长期接受甲状腺激素抑制TSH的治疗,主要为L-T4[1-2]。该研究选择该院2017年5月—2019年7月PTC术后患者98例,分析了左甲状腺素钠联合放射性131I治疗甲状腺乳头状癌术后的应用价值。现报道如下。
1 资料与方法
1.1 一般资料
选择该院PTC术后患者共98例,数字表随机分两组,每组49例。对照组男20例,女29例;年龄19~58岁,平均年龄(37.55±11.21)岁;单侧甲状腺孤立结节31例,双侧结节12例,单侧多发结节6例。观察组男19例,女30例;年龄18~65岁,平均年龄(37.21±11.89)岁;单侧甲状腺孤立结节31例,双侧结节11例,单侧多发结节7例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。该研究经医院伦理委员会批准,所有患者均知情同意该次研究。
纳入标准:①甲状腺全切术后,且病理为甲状腺乳头状癌;②自愿同意加入该研究。排除标准:①无法配合该次研究;②合并严重肝肾功能障碍;③术后合并严重并发症;④合并精神疾病;⑤药物禁忌。
1.2 方法
对照组的患者给予左甲状腺素钠左甲状腺素钠(批准文号:国药准字J20160065;规格:50μg×100片)治疗,术后立即服用左甲状腺素钠,起始剂量25μg/d。根据患者症状,每周增加25μg,4周左右增加至100~200μg/d。治疗过程中每4周复查甲功3项,指标稳定后每3个月复查甲功3项+甲状腺球蛋白(thyroglobulin,TG)。
观察组术后行放射性131I治疗后再加用左甲状腺素钠口服。具体治疗方法如下:颈部伤口愈合后,促甲状腺激素≥30 mIU/L,给予100~200 mCi治疗,RAI治疗72 h后开始服用左甲状腺素钠,剂量及后续调整同上。
两组患者治疗1年后进行随访,并评估。
1.3 观察指标
比较两组患者术后1年复发率、转移率和病死率、治疗前后患者SF-36生存质量评分、卡氏健康KPS评分。
1.4 统计方法
采用SPSS 22.0统计学软件进行数据分析,计量资料的表达方式为(±s),组间比较采用t检验;计数资料以百分比(%)表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术后1年复发率、转移率和病死率比较
观察组患者术后1年复发率、转移率和病死率2.04%(1例)、2.04%(1例)、0.00%(0例)低于对照组18.37%(9例)、16.33%(8例)、14.29%(7例),差异有统计学意义(P<0.05)。见表1。

表1 两组患者术后1年复发率、转移率和病死率比较(%)Table 1 Comparison of the recurrence rate,metastasis rate and mortality rate of patents in two groups at 1 year after operation(%)
2.2 治疗前后SF-36生存质量评分、卡氏健康KPS评分比较
治疗前两组患者SF-36生存质量评分、卡氏健康KPS评分比较,差异无统计学意义(P>0.05)。而治疗后两组SF-36生存质量评分、卡氏健康KPS评分均改善,而观察组SF-36生存质量评分、卡氏健康KPS评分(85.51±6.24)分、(82.19±6.40)分别高于对照组(72.51±3.12)分、(75.21±6.21)分,差异有统计学意义(P<0.05),见表2。
表2 两组患者治疗前后SF-36生存质量评分、卡氏健康KPS评分比较[(±s),分]Table 2 Comparison of SF-36 quality of life score and KPS score of patients between two groups before and after treatment[(±s),points]
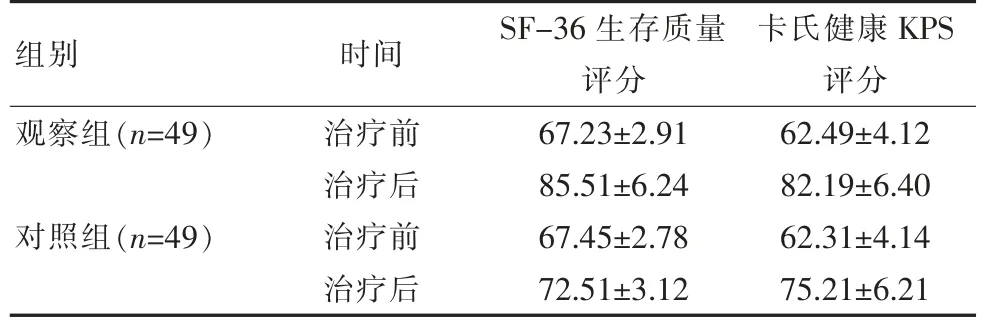
表2 两组患者治疗前后SF-36生存质量评分、卡氏健康KPS评分比较[(±s),分]Table 2 Comparison of SF-36 quality of life score and KPS score of patients between two groups before and after treatment[(±s),points]
组别 时间 SF-36生存质量评分卡氏健康KPS评分观察组(n=49)对照组(n=49)治疗前治疗后治疗前治疗后67.23±2.91 85.51±6.24 67.45±2.78 72.51±3.12 62.49±4.12 82.19±6.40 62.31±4.14 75.21±6.21
3 讨论
甲状腺乳头状癌(PTC)生长缓慢,可在甲状腺内经数年形成。病变可通过甲状腺淋巴管传播到其他局部淋巴结或其他部位。临床症状较少,患者可表现为局部淋巴结肿大、甲状腺结节等。术后病理肉眼观察显示,肿瘤呈圆形,无包膜,覆盖着灰白色纹理、硬纹理、囊性纤维化、出血、钙化坏死等。显微镜下肿瘤中心有许多分支,伴有血管纤维间质,纤维间质内可见砂体。因PTC可出现早期远处及淋巴结转移,次全切术后复发率较高,为避免出现二次手术或再次出现残余甲状腺组织的肿瘤,现在行甲状腺全切的患者越来越多。甲状腺全切术后需要终生服用左甲状腺素钠片替代治疗,有效降低复发率和改善患者的甲状腺功能。
PTC患者术后行放射性131I(RAI)治疗,因操作简单、安全性好、疗效好等优点,已经逐步在临床开始应用。人体99%的碘集中在甲状腺,所以PTC患者术后残余甲状腺组织及隐藏的微小癌灶,都具有摄取碘的功能。放射性131I衰变主要释放β射线,平均射程仅1~2 mm,主要破坏甲状腺组织,对周围组织损伤较小。PTC患者多合并颈淋巴结转移,而转移灶对放射性131I仍有较强的摄取能力。放射性131I可以通过释放β射线清除术后残留的甲状腺组织及隐匿病灶,从而降低PTC复发和转移的风险。其次,甲状腺球蛋白(thyroglobulin,TG)是由正常甲状腺组织和甲状腺乳头状癌组织产生。PTC患者全切术后血清TG水平是预测甲状腺癌复发或转移的敏感、特异指标。经放射性131I治疗后,放射性131I全身显像可发现血清TC水平检测不能发现的癌灶。长期随访后,可通过系统扫描或促甲状腺激素刺激检测甲状腺球蛋白观察DTC患者术后状态,预测肿瘤复发[3-4]。
但是,放射性131I治疗剂量,目前尚无统一标准,一般根据患者体重、淋巴结转移程度以及临床医生经验决定。虽然大剂量使用单次清除率高,但大剂量使用的患者胃肠道不适、白细胞降低等损伤相应增加。
左甲状腺素钠是一种四碘甲状腺原氨酸,纯度高,测定准确,血清浓度稳定,经历一系列酶学作用,转化为血清游离三碘甲状腺原氨酸和血清游离四碘甲状腺原氨酸,发挥生物学效应,补充体内甲状腺激素水平,改善患者基础代谢率,改善重度甲减患者黏液性水肿[5-6],该药物可静脉可口服[7-10]。针对PTC患者,大部分术前甲功正常或轻度异常,术后可逐渐加量至生理量,对术后行放射性131I的患者,则在治疗后72 h开始给予左甲状腺素钠治疗,两种治疗方式联合能够减少复发和转移的发生提高患者生存率和生活质量[11-15],该研究中,对照组术后立即给予左甲状腺素钠治疗,观察组行放射性131I治疗后再加用左甲状腺素钠治疗。结果显示,观察组术后1年复发率、转移率和病死率2.04%(1例)、2.04%(1例)、0.00(0例)低于对照组18.37%(9例)、16.33%(8例)、14.29%(7例)(P<0.05)。两种治疗方式均明显改善患者预后,给予放射性131I联合左甲状腺素钠治疗的PTC患者优于单纯应用左甲状腺素钠治疗的患者(P<0.05)。因此放射性131I治疗后清除残余甲状腺组织及隐匿病灶后,可明显降低患者的转移率,关于其长期疗效,需持续关注这部分患者5、10年的生存率、转移率、病死率。段小凯等[16]的研究也显示,左甲状腺素钠联合放射性131I治疗甲状腺乳头状癌术后的临床疗效确切,术后3年内,对照组复发13例,复发率16.46%(13/79),转移率13.92%(11/79)。实验组复发率为4.26%(4/94),转移率4.26%(4/94)。对照组死亡6例,病死率7.59%,实验组死亡1例,病死率1.06%。
综上所述,左甲状腺素钠联合放射性131I对于甲状腺乳头状癌术后的治疗效果确切,可有效降低术后1年复发率、转移率和病死率,并促进患者生存质量的提高。