HIV阴性浆母细胞性淋巴瘤2例临床病理分析
王素芬,刘 萍,方 言,宋 红,刘银华
(1.皖南医学院第一附属医院 弋矶山医院 病理科,安徽 芜湖 241001;2.广德市人民医院 病理科,安徽 广德 242200)
浆母细胞性淋巴瘤(plasmablastic lymphoma,PBL)是一种高度恶性非霍奇金淋巴瘤,1997年Delecluse等[1]首先报道16例原发于口腔的高度恶性非霍奇金淋巴瘤,其中15例感染免疫缺陷病毒(human immunodeficiency virus,HIV),因此认为该病与HIV感染或多种原因所致免疫缺陷密切相关。随后有研究陆续报道了多例HIV阴性病例,病变部位原发于胃肠道、皮肤、眼、小肠、肾脏、气管等处[2-5]。WHO(2008,2016)将其归为弥漫性大B细胞淋巴瘤的一种独立亚型。本研究报道2例少见的HIV阴性的PBL,分析其临床病理特征,以提高对该疾病的认识。
1 资料与方法
1.1 临床资料 2例患者均为弋矶山医院病理科2019年10~11月确诊的外检患者。例1,女性,71岁,腹部胀痛不适1月余。胃镜检查示:胃体大弯侧见巨大菜花样新生物,质硬,易出血(图1)。腹部CT示胃体大弯侧胃壁明显不均匀增厚,最厚处达4.9 cm,增强后明显不均匀强化,部分浆膜面毛糙,胃周见多发肿大淋巴结(图2)。消化道肿瘤标志物均正常;HIV(-);患者既往有乙肝病史。例2,女性,54岁,发现左颌下无痛性包块3天。查体:左颌下可触及一肿物,大小约2.2 cm×1.5 cm×1.0 cm,质韧,界清,活动度可,无压痛。外院B超提示左颌下区低回声占位。HIV(-)。

图1 胃镜示胃体大弯侧巨大菜花样新生物

图2 腹部CT示胃体大弯侧明显不均匀增厚
1.2 方法 标本经10%中性福尔马林固定脱水,石蜡包埋,制片后显微镜下观察。免疫组化采用EnVision两步法。所有试剂均购自北京中杉金桥公司。显色原位杂交(chromogenic in situ hybridization,CISH)试剂盒购自北京中杉金桥公司,以细胞核出现棕黄色颗粒为阳性结果。荧光原位杂交(fluorescence in situ hybridization,FISH)、BCL2、BCL6及MYC双色分离探针均购自广州安必平公司。结果判读:正常时显示2个黄色信号;基因易位时显示1个红色与绿色融合信号,并可见1个红色和绿色分离信号。
2 结果
2.1 肉眼观察 例1,远端胃大部切除标本,胃体及胃窦大弯侧见一隆起型肿块,大小为12.0 cm×8.0 cm×3.0 cm,切面灰白、实性、质中、鱼肉状。例2,左颌下腺肿物:2枚灰白结节,大小分别为3.3 cm×3.0 cm×2.0 cm、2.0 cm×1.8 cm×1.5 cm,切面灰白、实性、质中、包膜完整。
2.2 镜检 镜下形态学特点相似,例1肿瘤组织弥漫性生长,从胃黏膜层弥漫浸润至浆膜层,黏膜表面糜烂。例2淋巴结正常结构破坏,被弥漫一致的肿瘤细胞取代。2例肿瘤细胞体积均较大,圆形或不规则形,胞质丰富、嗜碱性,细胞核偏位,有一个显著的中心核仁,可见核分裂象及星空现象(图3)。

A.肿瘤组织弥漫浸润性生长,浸润胃壁全层;B.肿瘤细胞体积较大,可见星空现象;C.肿瘤细胞胞质丰富、嗜碱性,有一个显著的中心核仁,可见核分裂象;D.淋巴结正常结构破坏,可见弥漫一致的肿瘤细胞;E.淋巴结内肿瘤细胞弥漫一致,体积较大,可见星空现象;F.肿瘤细胞呈浆母细胞样,可见核分裂象。
2.3 免疫表型 瘤细胞EMA、CD43、CD38、CD138、MUM1均阳性;CK、CD20、CD3、ALK均阴性;例1,CD79α阴性;例2,CD79α阳性。c-myc肿瘤细胞阳性表达分别约60%、40%;Ki-67分别约70%、60%。
2.4 CISH检测 2例患者EBER均(-)。
2.5 FISH检测 例1检出MYC基因易位(图4),例2未检出MYC基因易位;2例均未检出BCL2及BCL6基因易位。
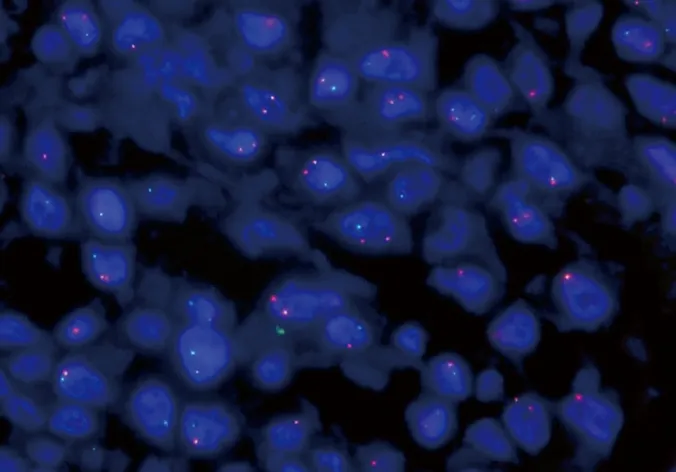
图4 MYC基因阳性细胞信号
3 讨论
3.1 临床特征及流行病学 80%的PBL与HIV感染有关,1/3左右HIV阴性PBL患者与器官移植、激素或免疫抑制剂治疗所致的免疫缺陷有关[6],EB病毒也被认为与PBL发生存在相关性[7]。本组中2例患者HIV(-),肿瘤细胞EBER(-),但例1患者有乙肝病史,肝炎本身或其治疗过程中导致其免疫力降低最终引起疾病的发生发展还有待于进一步探讨,例2患者免疫功能虽然完好,但老年人免疫功能衰减是否与HIV阴性的PBL发病相关也有待于收集总结大量病例进一步分析研究。此外,有少数报道人类疱疹病毒8(human herpesvirus 8,HHV8)与PBL存在相关性[8],但其证据尚不明确。
3.2 病理特点 肿瘤细胞呈浆母细胞样或免疫母细胞样,可见核分裂象及星空现象。肿瘤细胞表达浆细胞标志物,绝大多数EBER阳性,HIV阴性者EBER阳性率稍低。虽然目前公认PBL患者Ki-67增殖指数高,但具体数值尚无定论,一般Ki-67>60%应引起重视。PBL常见的遗传学特征是MYC基因易位[9],本研究中1例检出MYC基因易位。
3.3 鉴别诊断 首先需要鉴别的是浆母细胞性浆细胞瘤(plasmablastic plasmacytoma,PPCM)及间变性浆细胞瘤(anaplastic plasmacytoma,APCM)。三者组织形态及免疫表型均相似且相互交叉,因此鉴别三者还需要结合影像学和临床特征进行综合判断。PBL患者多有HIV感染或免疫缺陷的病史,Ki-67增殖指数高(>60%);后两者临床常表现为病理性骨折、高钙血症和贫血等,Ki-67增殖指数稍低(30%>~50%)[10]。PBL最重要的则是与“双打击”或“三打击”B细胞淋巴瘤以及伴浆样分化的侵袭性B细胞淋巴瘤如ALK阳性大B细胞淋巴瘤(ALK+ large B cell lymphoma,ALK+LBCL)鉴别。ALK+LBCL常发生于儿童及中青年淋巴结,ALK阳性[11]。“双打击”淋巴瘤是指MYC和BCL2或BCL6基因易位的B细胞淋巴瘤,三者均易位称之为“三打击”淋巴瘤,CD20阳性。本组2例患者CD20均阴性;例1检出MYC基因易位,例2未检出;2例患者均未检出BCL2及BCL6基因易位。此外,PBL需要与多种疾病鉴别,如差分化癌、恶性黑色素瘤、肉瘤等,通过病史及免疫组化均容易鉴别。
3.4 治疗及预后 B细胞肿瘤出现浆母细胞特征提示其预后不良。PBL目前尚无统一标准的推荐治疗方案,临床多采用CHOP方案化疗,但PBL对药物敏感性差,其复发率及病死率较高,因此预后极差,生存时间仅1~16个月。HIV阳性的PBL患者的治疗方案还包括抗病毒治疗,抗病毒治疗可能使HIV阳性患者的免疫监视功能恢复从而更有效地发挥抗肿瘤功能,因此HIV阳性患者的预后更好,生存时间更长。而HIV阴性的PBL更容易发生于老年人及免疫抑制群体,因此强烈的化疗方案与CHOP方案相比,在总体生存率上并无明显差别,其治疗还面临很大挑战[12]。本组中2例患者均为近期确诊,目前病情均平稳,尚在继续随访中。总之,HIV阴性的PBL罕见,其侵袭性高,进展快,暂无针对性治疗方案,预后极差,其治疗方案还有待于多中心性协作扩大样本量进一步研究。

