基于胎盘早剥患者临床特点及妊娠结局研究
石宁先
(江苏省泗洪县人民医院 妇产科,江苏 宿迁 223900)
0 引言
胎盘早剥作为妊娠中晚期严重并发症的一种,是指妊娠20周后或分娩期,在胎儿分娩前正常位置胎盘从子宫壁完全或部分剥离,具有发病突然、进展迅速、病情凶险等特点。通常胎盘早剥缺乏特异性临床表现,且部分直至产前检查时方可发现,无法及时发现及预料,故诊疗难度较大[1]。胎盘早剥的具体发病机制临床尚未明确,可能与机械性因素、高龄、辅助生殖技术、胎盘血管病变(妊高症)等有一定关系,该病可导致妊娠晚期及分娩后出血,对母婴安全造成严重威胁[2]。因此早期准确发现并识别胎盘早剥,采取合理的处理措施,可有效保证妊娠结局。本次研究分析胎盘早剥患者临床特点及妊娠结局,现总结如下。
1 资料与方法
1.1 一般资料。遴选2015年5月至2019年6月内胎盘早剥患者39 例记研究组,另取同时段同孕周正常分娩产妇39例记对照组。对照组(病例39):年龄22~39岁,平均(29.15±3.48)岁;孕周29+2~41+4周,平均(38.09±2.46)周;经产妇13例、初产妇26例;新生儿男22例、女17例。研究组(病例39):年龄21~40岁,平均(30.69±3.72)岁;孕周29+3~41+4周,平均(39.32±2.18)周;初产妇24例、经产妇15例;新生儿男性21例、女性18例。两组产妇基线资料(年龄、孕周、新生儿性别等)均保持一致在研究范围中(P>0.05)。纳入标准:①研究组纳入研究病例均符合胎盘早剥临床诊断标准及指南;②无其他突发性疾病、生命体征平稳;③经超声示均为单胎妊娠;④患者及家属事先知情研究内容、风险,具有良好配合性;⑤研究已获取本院相关部门审批。剔除标准:①纳入对象存在认知缺陷、精神障碍等问题;②并发肝肾等重大脏器病变;③合并恶性肿瘤疾病;④凝血机制不正常;⑤由依沙吖啶引起的引产者;⑥胎儿严重畸形;⑦孕周不足20周;⑧病历资料不真实不可靠,或治疗中途或随访失联者。
1.2 方法。①患者入院后对其详细资料进行收集并记录:其中涉及到年龄、孕周、孕产次、妊娠并发症(甲减、血小板减少、妊高症、妊娠期糖尿病、胎膜早破、脐带异常等),观察两组临床表现:其中包含胎心异常、血性羊水、阴道流血、强直宫缩等;②对两组母婴结局进行分析对比,包含以下类型:产后出血、产后24 h出血量、新生儿窒息、分娩方式、新生儿转儿科、低体重儿等。
1.3 判定标准。以《妊娠和产后甲状腺疾病诊治指南》为参考,对产妇有无妊娠合并甲减进行判定。以《妇产科学》为参考判定患者胎膜早破、妊高症、妊娠期糖尿病、产后出血等情况。胎盘早剥:胎盘后发现凝血块判定为0级;存在阴道出血症状,无胎儿窘迫判定为1级;存在阴道出血症状,胎儿窘迫但产妇未休克判定为2级;可能存在外出血情况,子宫明显强直性收缩,触诊为板状,腹痛症状持续,产妇存在失血性休克情况,且部分伴有凝血功能异常,胎儿死亡判定为3级[3]。
1.4 统计学分析。SPSS 24.0统计软件,计量资料(±s),t检验;计数资料[n(%)],χ2检验。P<0.05差异有统计学意义。
2 结果
2.1 两组妊娠合并症比较。研究组妊娠期高血压、血小板减少发生率明显高于对照组(P<0.05);同时研究组妊娠期糖尿病、胎膜早破、脐带异常、甲减发生率偏高,但与对照组相比无统计学差异(P>0.05),详见表1。

表1 两组妊娠合并症比较[n(%)]
2.2 两组临床表现比较。研究组患者产前主要临床表现为胎心异常,发生率为38.46%明显高于对照组17.95%(P<0.05),研究组其他临床表现有血性羊水、阴道流血、强直宫缩,对照组均未出现,详见表2。
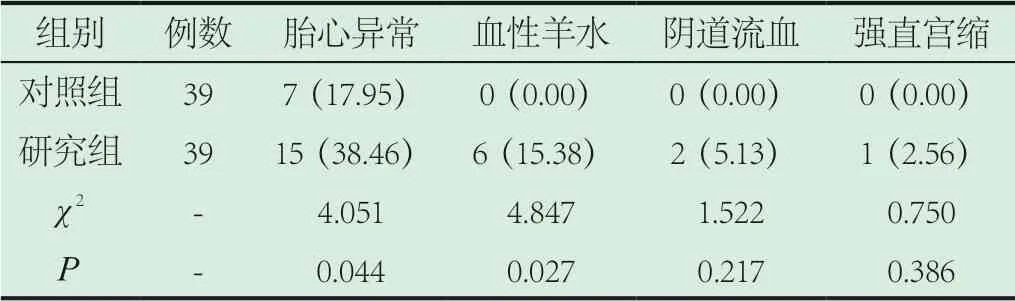
表2 两组临床表现比较[n(%)]
2.3 两组母婴结局比较。研究组产后24 h出血量明显高于对照组(P<0.05);两组母婴结局产后出血、新生儿窒息、低体重儿、新生儿转儿科、分娩方式比较均无统计学差异(P>0.05),详见表3。

表3 两组母婴结局比较
3 讨论
胎盘早剥属于高危妊娠并发症的一种,病变基础为底蜕膜出血形成血肿,致子宫壁与胎盘相分离。随着病情进展,剥离面逐渐扩大,一旦治疗不及时,将直接影响母婴结局,发生羊水栓塞、产后出血、弥散性血管内凝血、急性肾衰竭、新生儿窒息、早产、宫内死亡等情况[4]。通过分析胎盘早剥的临床特征及妊娠结局,以期提高疾病早期检出率,及早发现、及时采取措施,实现改善母婴结局的目的[5]。
宫腔内压力骤减、机械性因素、胎盘血管病变等均为诱发胎盘早剥的危险因素,同时与高龄、抽烟、经产妇、异常代谢、胎盘早剥史等因素有关[6]。研究结果:研究组妊娠期高血压、血小板减少发生率明显高于对照组(P<0.05),同时研究组妊娠期糖尿病、胎膜早破、脐带异常、甲减发生率偏高,但与对照组相比无统计学差异(P>0.05)。现阶段,临床普遍认为,妊娠期高血压是导致胎盘早剥的主要诱因,尤其是并发重度子痫前期、慢性高血压者,发病风险大大提高[7]。本次研究结果:研究组患者产前主要临床表现为胎心异常,发生率为38.46%明显高于对照组17.95%(P<0.05),研究组其他临床表现有血性羊水、阴道流血、强直宫缩分别有6例、2例、1例。由此可证明,胎盘早剥基本无典型性临床症状。此外,研究组产后24 h出血量明显高于对照组(P<0.05);两组母婴结局(产后出血、新生儿窒息、低体重儿、新生儿转儿科、分娩方式)比较无统计学差异(P>0.05);得出,胎盘早剥患者易并发妊娠期高血压、血小板减少,临床需加强孕期保健,高度重视胎盘早剥危险因素,可起到改善母婴结局的目的[8]。
综上所述,临床需重视产妇病史问询,详细了解阴道出血、腹痛、胎心异常、血性羊水等症状,并加强妊高症患者孕期管理,及早发现胎盘早剥、及时采取措施,以降低母婴相关并发症,改善母婴结局。

