异常凝血酶原联合CA125、CEA辅助诊断结直肠癌肝转移
李慧,黄碧欣,赖圣明,赵璐,肖艳红
(中山大学附属第六医院 检验科,广东 广州 510655)
0 引言
结直肠癌是最常见的消化系统恶性肿瘤之一。在我国,由于饮食结构改变、人口老龄化等社会因素,结直肠癌发病率逐年增高,其发病率已在恶性肿瘤中位居第三,死亡率位居第五位[1]。肝脏是结直肠癌转移最常见的部位,肝转移也是结直肠癌患者最主要的死亡原因。研究表明,早期诊断并配合外科治疗、化学治疗可将结直肠癌肝转移患者的5年生存率由13%提高至72%[2-3]。血清学肿瘤标志物检测是一种结直肠癌肝转移早期诊断、术后监测的经济、有效的方式。然而,目前尚无有效的监测结直肠肝转移的血清学指标。本文将从肝癌相关标志物异常凝血酶原(PIVKA-Ⅱ)、AFP、甲胎蛋白异构体(AFP-L3)及消化道肿瘤标志物CEA、CA125、CA199、CA153中,筛选结直肠癌肝转移的血清学诊断指标,以期为监测结直肠癌肝转移提供便利的实验室支持。
1 资料与方法
1.1 一般资料。中国结直肠癌诊断卫生行业标准(WS-386-2012),收集2019年12月至2020年6月中山大学附属第六医院住院并经病理检查确诊为结直肠癌肝转移的患者33例,作为结直肠肝转移组。选择同期就诊的合并良性肝疾病的结直肠癌患者38例、无肝疾病的结直肠癌患者49例、健康体检者33例,分别作为结直肠癌良性肝病组、结直肠癌无肝病组和健康对照组。良性肝病的病因包括肝囊肿、肝硬化和乙型肝炎。
1.2 血清学检测。空腹抽取静脉血5 mL,静置20 min,3000转/分钟离心10 min,获得血清。①消化道肿瘤标志物CEA、CA125、CA199、CA153的血清浓度检测,采用雅培Alinity化学发光分析仪,试剂为雅培配套的微粒子酶免疫化学发光分析试剂盒;②肝癌相关标志物PIVKA-Ⅱ、AFP、AFP-L3的检测,使用北京热景生物的化学发光分析仪,试剂为配套的磁微粒化学发光免疫分析试剂盒,AFP-L3/AFP比值由计算得到。
1.3 统计学分析。采用SPSS 19.0软件进行统计分析。肿瘤相关标志物的检测结果均成偏态分布,故连续性数值均采用中位数(四分位数)表示,组间比较采用秩和检验(Mann-Whitney U检验)。检测指标与结直肠癌肝转移的相关性分析采用二元logistic回归分析。绘制受试者工作特征曲线(ROC),分析ROC曲线下面积(AUC)。分别计算单独或联合检测时的敏感度、特异度、阳性预测值和阴性预测值。
2 结果
2.1 一般资料及肿瘤相关标志物浓度的比较。本次实验所研究的33例结直肠癌肝转移的患者中,男27例,女6例,男患者比例高于结直肠癌无肝病组和健康体检者(P<0.05)。结直肠癌肝转移患者平均年龄62岁,与另外两组结直肠癌患者的年龄无统计学差异,但三组结直肠癌患者的年龄均高于健康体检者(P<0.05);结直肠癌肝转移组中位血清PIVKA-Ⅱ、CEA、CA125、CA199浓度分别为22.79 ng/mL、11.59 ng/mL、47.70 ng/mL、36.01 ng/mL,均高于结直肠癌良性肝病组、结直肠癌无肝病组和健康体检组(P<0.05)。虽然四组中位血清AFP-L3、AFP-L3%水平一致,但结直肠癌肝转移组有阳性2例,而另外三组均为阴性(P=0.052)。血清CA153和AFP和水平在四组间无显著差异(P>0.05),见表1。
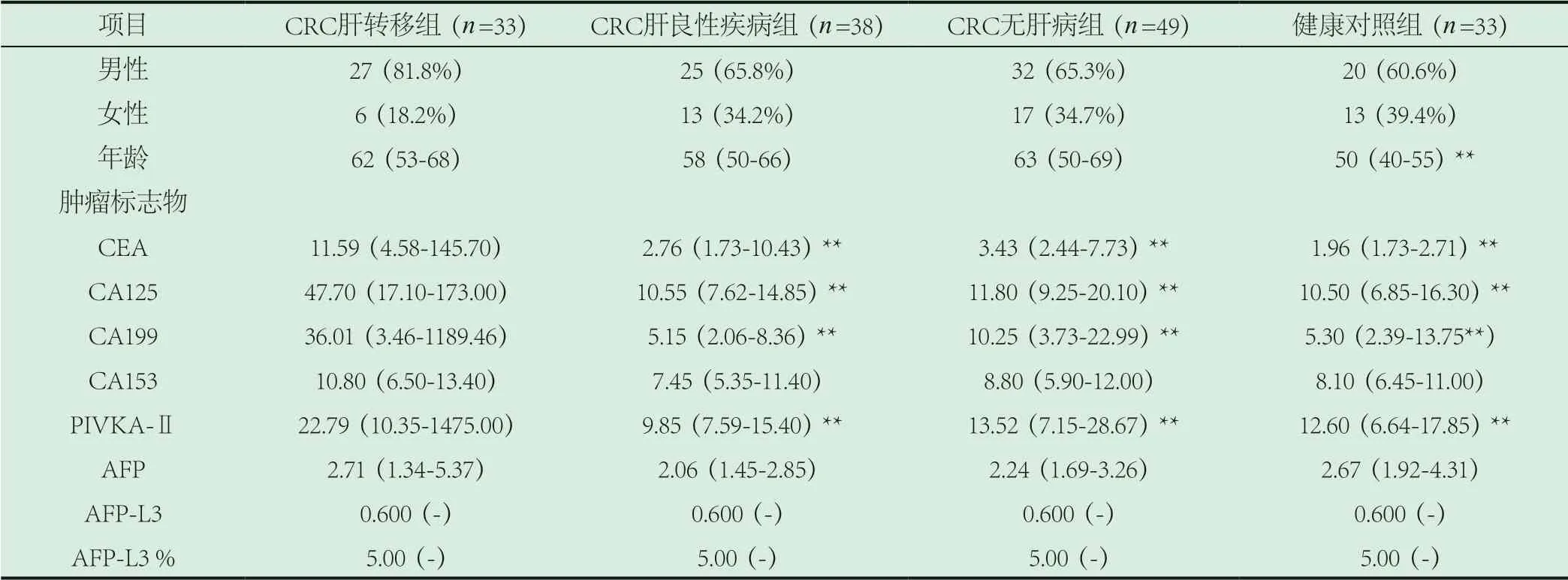
表1 4组人群血清肿瘤标志物浓度的比较
2.2 肿瘤相关标志物与结直肠癌肝转移的回归分析。为分析结直肠癌肝转移的影响因素,将结直肠癌肝转移组作为病例组,将结直肠癌良性肝病组、结直肠癌无肝病组和健康体检组作为对照组,对各肿瘤相关标志物做单因素logistic回归分析。表2显示,纳入研究的七个肿瘤标志物中,CEA、CA125、CA199的(P<0.05),对结直肠癌肝转移的影响具有统计学意义。将P值小于0.10的四个标志物(CEA、CA125、CA199、PIVKA-Ⅱ)纳入结直肠癌肝转移多因素的logistic回归分析,发现CEA是结直肠肝转移的风险因素(P<0.10),而CA125和PIVKA-Ⅱ是结直肠癌肝转移的独立风险因素(P<0.05)。

表2 结直肠癌肝转移的二元logistic回归分析
2.3 ROC曲线分析诊断价值。采用ROC曲线分析PIVKA-Ⅱ、CEA及CA125单独或联合诊断结直肠癌肝转移的效果,单独诊断时ROC曲线下面积分别为0.705(95%CI:0.597~0.814)、0.780(95%CI:0.688~0.872)和0.807(95%CI:0.712~0.901),三者联合诊断时ROC曲线下面积为 0.914(95%CI:0.866~0.954),三者联合诊断结直肠癌肝转移时ROC曲线下面积最大(见图1)。
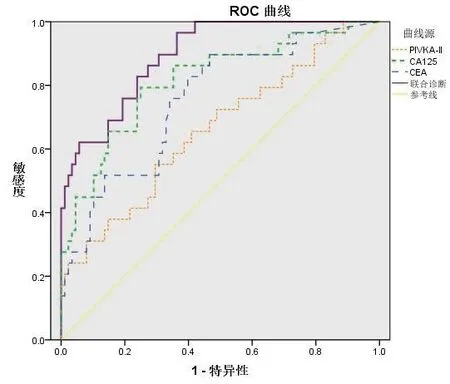
图1 血清PIVKA-Ⅱ、CEA和CA125的ROC曲线
2.4 血清PIVKA-Ⅱ、CEA及CA125单项或联合检测的诊断效能。单项指标诊断结直肠癌肝转移时,CA125检测的敏感性最高为66.67%,阴性预测值也最高为90.18%。PIVKA-Ⅱ的敏感性最低仅42.42%,但特异性最高为89.19%(见表3)。PIVKA-Ⅱ、CEA及CA125联合诊断分析时发现,三者并联诊断(即任一项为阳性时即判断为阳性)可将诊断敏感性提高至87.88%,此时,阴性预测值可高达95.40%,但阳性预测值仅为43.94%。而将PIVKA-Ⅱ与CEA串联(即两项均为阳性时判断为阳性)后再与CA125并联时阳性预测值为53.49%,但敏感性降低。

表3 不同组合的诊断效能比较
3 讨论
肝脏是结直肠癌发生转移最常见的器官,约15%~25%结直肠癌患者在首次诊断时已合并肝转移,及时发现肝转移是提高结直肠癌患者生存率的重要方式[4]。转移瘤由于来源和位置的不一致,在血清学诊断上一直以来都是一个难题。目前,临床上常用于监测结直肠癌肝转移的肿瘤标志物主要有AFP、CEA和CA199,但诊断敏感性较低。本研究通过比较、组合新应用和常见的消化道肿瘤标志物,寻找更有效的监测结直肠癌肝转移的血清学诊断方法。
缺乏维生素K诱导的蛋白或因子Ⅱ(PIVKA-Ⅱ)又称异常凝血酶原,是一种新发现的肝细胞癌标志物,其产生机制可能与谷氨酰羧化酶活性减低、维生素K的减少或其代谢异常、凝血酶原前体的过表达有关[5]。研究表明[6],无论肝细胞癌的病因、肿瘤大小或者患者种族为何,PIVKA-Ⅱ在诊断肝细胞癌的准确性均优于AFP。在朱宇等[7]发现,PIVKA-Ⅱ在结直肠癌肝转移患者中的血清浓度低于原发性肝细胞癌患者,而高于结直肠癌无器官转移者和健康人群。在本研究中,PIVKA-Ⅱ在结直肠癌肝转移组的血清浓度显著高于结直肠癌良性肝病组、结直肠癌无肝病组和健康体检组,而AFP和AFP-L3在结直肠癌肝转移组和剩余3组无统计学差异,PIVKA-Ⅱ在诊断结直肠癌肝转移的准确性也高于AFP和AFP-L3,这可能与三者的产生机制不同有关。
CEA是结直肠癌特异性最高的肿瘤标志物,Zhang等[8]发现治疗前血清CEA>10 μg/L是判断结直肠癌预后的重要指标。研究显示[9-10],血清CEA、CA125、CA199与肝转移呈正相关,是结直肠癌肝转移的独立风险因素。在本研究中,结直肠癌肝转移组的CEA、CA125、CA199浓度均高于剩余三组。然而,因为CA199与CEA有正相关关系,所以在校正了CEA的多因素logistic回归模型中,CA199并不是结直肠癌肝转移的独立风险因素,这与刘虎等[11]的结果一致。在联合诊断中,纳入CA199的四指标联合的ROC曲线下面积也比仅纳入PIVKA-Ⅱ、CEA和CA125的三指标联合时小。CA199在结直肠癌肝转移中的作用有待进一步确定。
CA125在健康人和良性疾病中表达较低,但在多种肿瘤中表达较高,尤其是在消化道肿瘤伴远处转移。在本研究中,PIVKA-Ⅱ、CEA、CA125并联诊断结直肠癌肝转移的敏感性(87.88%),高于文献[12]报道PIVKA-Ⅱ、CEA、CA199、CA50联合诊断的敏感性(81.4%),表明CA125在监测结直肠癌肝转移中具有优势。由于并联血清PIVKA-Ⅱ、CEA、CA125有效的整合了血清标志物对肝癌和结直肠癌诊断的敏感性,联合诊断对结直肠癌肝转移的阴性预测值进一步提高至95.4%,表明更多阴性结果能够排除肝转移。
综上所述,血清PIVKA-Ⅱ、CEA、CA125浓度是结直肠癌肝转移的独立因素,三者并联诊断对排除结直肠癌肝转移具有重要意义。对于血清PIVKA-Ⅱ、CEA、CA125浓度升高的结直肠癌患者,尚需结合影像学等多项检查结果以判断是否合并肝转移。

