超声乳化白内障吸除术在闭角型青光眼治疗中的临床效果评价
黄小云
(广东省台山市中医院 五官科,广东 台山 529200)
0 引言
闭角型的青光眼是眼科一类常见同时不能逆转的致盲眼疾,是眼球的前房角处在闭合状态,眼内房水无法顺利排出所致,其患病率随年龄增长不断升高,于老年人中比较多见。结合临床过程能划分成为急性、慢性两个亚型,其中前者病情进展速度快,且症状比较严重,多存在显著患眼胀痛、视物模糊和虹视表现,部分患者存在同侧头部疼痛,严重者产生恶心呕吐等症状,容易误诊成颅脑疾病或胃肠道疾病[1]。发病后未及时开展有效治疗易引发虹膜萎缩、视网膜脱落或者失明等严重后果。当前,临床在该病治疗中多选择手术,以往小梁切除手术虽有一定疗效,但并发症较多,对视力的改善效果不理想[2]。伴随医疗技术不断进步,各类新型治疗方法涌现,其中超声乳化吸除白内障手术属于一类新型疗法,经研究证实对闭角型青光眼疗效理想,同时并发症较少[3]。为此,本文就本院收治闭角型青光眼合计68例患者(74只眼)开展研究,分析超声乳化吸除白内障手术对该类患者的疗效。
1 资料与方法
1.1 一般资料。选取我院2019年1月至2020年12月收治的闭角型青光眼合计68例患者(74只眼),依据随机数表法分成对照组、观察组分别34例37只眼,对照组中男20例,女14例;年龄50~72岁,平均(66.78±5.46)岁;单眼31例,双眼3例,病程3~12个月,平均(7.10±0.85)个月。观察组中男21例,女13例;年龄52~74岁,平均(66.85±5.32)岁;单眼31例,双眼3例;病程2~12个月,平均(7.26±0.74)个月。两组资料相比无差异(P>0.05),数据之间可比对分析。本研究得到院内医学伦理委员会许可,同时均取得患者和其家属知情同意。纳入标准:①均结合临床症状、视力、眼压、前房角镜、显微镜及裂隙灯检查等确诊为闭角型青光眼;②符合手术有关适应证;③临床资料完整。排除标准:①肝肾心等重要脏器有严重病者;②伴认知障碍、精神病者;③处在妊娠或哺乳阶段女性;④伴角膜炎或者其他眼部疾病者;⑤拒绝或者中途退出此次研究者。
1.2 方法。所有患者术前均完善有关检查,后由相同一组医务人员开展手术操作。对照组选择小梁切除手术进行治疗,操作方法如下:术中采取局麻,做高位结膜切口1个,将巩膜瓣扩大。将结膜缘位置当作依据,切除部分小梁组织和周围虹膜,对巩膜瓣进行复位,并将两角瓣缝合,注入平衡液,后进行筋膜和球结膜缝合,手术结束。观察组选择超声乳化吸除白内障手术进行治疗,操作方法如下:手术前30 min予以125~250 mL的20%甘露醇静滴,5%的新福林联合0.25%的托吡卡胺滴眼液或者采取复方托品酰胺滴眼散瞳。术中选择表面麻醉,在角膜右侧做2.5 mm切口,将粘弹剂注入,提升角膜前房的深度。对瞳孔较小者,确定瞳孔中心,往外部牵引虹膜,快速进行粘连分离操作。连续环形撕囊,控制直径为4.5~5.0 mm,于撕囊期间保证水分充足,同时晶状体不存在任何异常转动现象。经超声乳化设备对晶状体进行吸除分离操作,后抛光,再次将粘弹剂注入,植入人工型晶状体,经卡巴胆碱注射溶液减小眼瞳,于显微镜下细致观察患者术眼是否存在粘接现象,必要时可进行粘接分离以及房角开放操作,后吸除干净残留的粘弹剂,手术结束。
1.3 观察指标。有效率:分别在两组结束治疗后开展疗效判定,将症状全部消失,眼压、视力及前房深度完全恢复正常,围术期未产生并发症归为显效;将症状、眼压、视力及前房深度改善,围术期无并发症归为好转;不符合上述标准归为无效[4]。有效率=显效及好转数/总数×100%。视力、眼压及前房深度:分别在术前术后对两组视力、眼压及前房深度开展检测。并发症:包含虹膜萎缩、视网膜脱落以及角膜水肿等,统计两组出现各类并发症的人数占比。
1.4 统计学方法。经SPSS 23.0统计软件处理数据,计数资料以%代表,行χ2检验;计量资料以(±s)代表,行t检验,将P<0.05作为评定存在差异的标准。
2 结果
2.1 两组有效率对比结果。观察组有效率远远高出对照组(P<0.05)。详见表1。
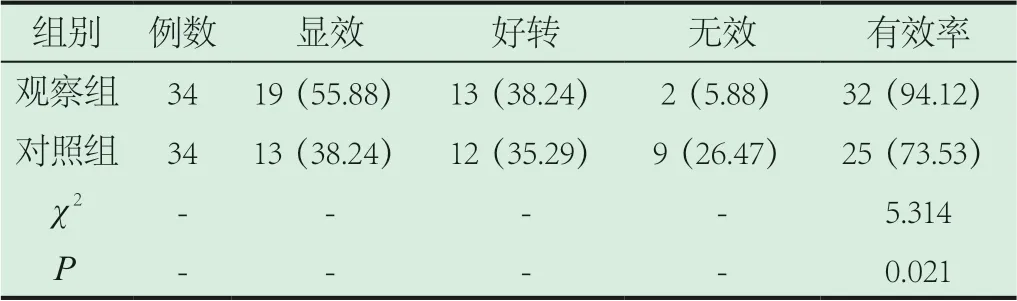
表1 两组有效率对比结果[n(%)]
2.2 两组术前术后的视力、眼压及前房深度对比结果。术前,两组视力、眼压及前房深度相比无差异(P>0.05);术后,观察组的视力及前房深度远远高于对照组,眼压水平远远低于对照组(P<0.05)。详见表2。
表2 两组术前术后的视力、眼压及前房深度对比结果(±s)
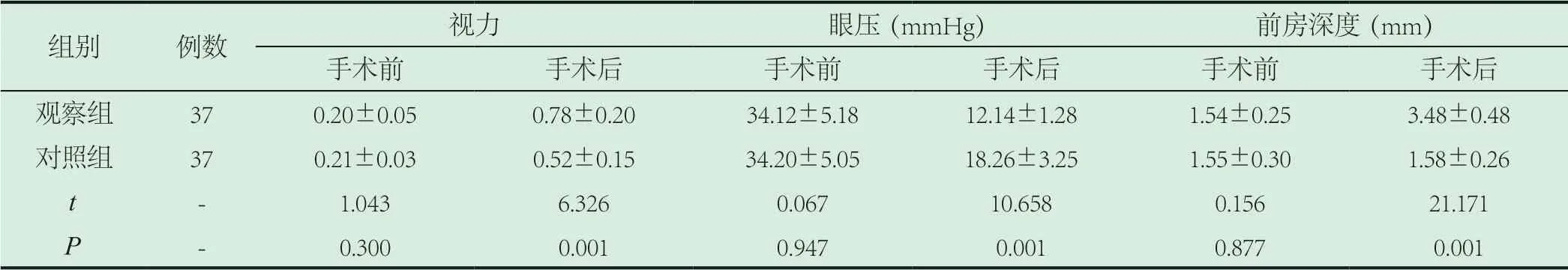
表2 两组术前术后的视力、眼压及前房深度对比结果(±s)
组别 例数 视力 眼压(mmHg) 前房深度(mm)手术前 手术后 手术前 手术后 手术前 手术后观察组 37 0.20±0.05 0.78±0.20 34.12±5.18 12.14±1.28 1.54±0.25 3.48±0.48对照组 37 0.21±0.03 0.52±0.15 34.20±5.05 18.26±3.25 1.55±0.30 1.58±0.26 t - 1.043 6.326 0.067 10.658 0.156 21.171 P-0.300 0.001 0.947 0.001 0.877 0.001
2.3 两组的并发症出现情况对比。观察组的虹膜萎缩、视网膜脱落以及角膜水肿等并发症出现远远少于对照组(P<0.05)。详见表3。

表3 两组的并发症出现情况对比[n(%)]
3 讨论
闭角型青光眼属于临床一类常见眼科疾病,老年人是该病的高发人群,同时发病率与年龄之间成正比,疾病危害较大,甚至能导致失明,严重影响患者身心健康和生活质量。患者受疾病影响易产生紧张等负面情绪,精神压力较高,治疗的主要目标在于消除过高眼压,改善患者的视力水平[5]。以往治疗时多选择小梁切除手术,虽能起到一定疗效,但不够理想。因此,积极探索出更为有效、合理的治疗方案十分必要。
伴随显微技术日渐进步,超声乳化吸除白内障手术开始被广泛普及到闭角型青光眼的治疗中,且取得了良好成效。本次研究发现,观察组在有效率方面高出对照组,且术后的视力、眼压及前房深度均优于对照组,这和杨德琪[6]研究所得结果相一致,同时观察组各类并发症少于对照组,说明观察组术式疗效更佳,能降低眼压,促进视功能恢复,开放房角,减少并发症出现。分析原因是经超声使晶状体乳化,后植入人工晶状体,将晶状体因素消除,能避免病情继续发展,改善患者的视力水平[7]。于手术期间能减少晶状体、虹膜之间接触,控制瞳孔阻滞风险,提升手术的安全性,术后不易产生并发症,视力的恢复效果较好[8]。虽超声乳化吸除白内障手术有着较好优势,但实际操作期间仍需要对切口长度进行规范,防止切口过大引发漏水,进而不能有效维持正常的前房深度,或切口过小引发灌注瘀塞进而影响到前房生成;注意切口应避免过于靠前或靠后,靠前可影响到手术操作,靠后易引发出血。整个手术需于充足前房深度的基础上进行,术中注意对角膜内皮和瞳孔缘进行保护。若观察到后囊膜存在破裂现象,需要及时将手术停止,对破损位置进行检查同时实施有关保护措施。
综上所述,超声乳化吸除白内障手术对闭角型青光眼疗效确切,能改善患者的视力、眼压及前房深度,且并发症较少,值得采用。但此次研究仍有一定的不足存在,如纳入的样本数不多,且未对两组开展远期随访统计远期疗效情况,这些还需在日后研究中加以完善。

