硅油填充术后眼压对角膜内皮细胞的影响及变化特点
曹艺,苏鹏,周立军,黄玉娟,孔祥斌
(佛山市第二人民医院眼科中心,广东 佛山 528000)
玻璃体切除联合硅油填充是治疗复杂疑难玻璃体视网膜疾病最主流的手术方式,但硅油填充可能会带来一系列的眼部并发症,如并发性白内障[1]、继发性青光眼[2]、不可逆的角膜内皮细胞丢失[3]等。文献[4]报道术后高眼压的发病率为2%~40%。术后12个月的平均角膜内皮细胞丢失率为2.4%~39.2%[5]。研究[5]发现:有青光眼病史的患者,硅油填充术后12个月时的角膜内皮细胞丢失率为19%,无青光眼病史组则为11%,意味着角膜内皮细胞的丢失与眼压有关。而玻璃体切除联合硅油填充术后出现的眼压变化对角膜内皮细胞的影响暂未见相关报道。本研究回顾性分析玻璃体切除联合硅油填充手术后眼压对角膜内皮功能的影响及变化特点,为眼底外科医生的临床工作提供一些参考。
1 材料与方法
1.1 材料
纳入2019年1月1日至2019年9月30日在佛山市第二人民医院眼科中心实施玻璃体切除联合硅油填充手术的患者。本研究获佛山市第二人民医院医学伦理委员会批准。纳入标准:所有首次行玻璃体切除手术联合硅油填充手术(包括/不包括晶状体摘除联合/不联合人工晶状体植入)的患者。排除标准:有青光眼病史,角膜病变,脉络膜脱离型视网膜脱离,因葡萄膜炎行玻璃体手术,术后眼内炎症,需再次手术。
术后任意一次随诊时测眼压≥21 mmHg(1 mmHg=0.133 kPa)为高眼压组,术后所有随诊时眼压<21 mmHg且未使用降眼压药物者为正常眼压组。高眼压组间亚组分组:高眼压时间≥2周/高眼压时间<2周;眼压21~<40 mmHg/眼压≥40 mmHg;术后1周内眼压升高/1~6周内眼压升高/6周后眼压升高;眼压≥40 mmHg时间≥1周/眼压≥40 mmHg时间<1周。
1.2 方法
记录人口统计信息、既往的医疗和眼部病史、最佳矫正视力、角膜状态、眼内压、眼底检查和手术指征。所有患眼在眼科中心进行非接触式镜检显微镜检查(Topcon SP 3000P,Topcon Ltd.,日本东京)。记录角膜中央区的角膜内皮细胞密度(corneal endothelial cell density,ECD)、内皮细胞大小变化变异系数(coefficient of variation of endothelial cell size,CV)、六角形细胞百分比及平均细胞面积。所有照片和细胞分析由一名观察员完成。手术前3天每天接受4次局部左氧氟沙星滴眼液治疗,手术后所有患者保持面朝下的姿势。术后第1周每天4次局部使用妥布霉素地塞米松滴眼液、妥布霉素地塞米松眼膏、玻璃酸钠滴眼液治疗,之后逐渐减少。术后1周、1个月、2个月、3个月对所有患者进行检查,记录视力、非接触眼压、眼底检查及角膜状态,眼压偏高患者随诊时间缩短。
1.3 统计学处理
使用SPSS 23.0统计软件分析数据。为评估研究的有效性,进行重复测量测试。数据分布的正态性使用Kolmogorov-Smirnov检验。数据记录为中位数(25%,75%),平均值,标准差,频率和百分比。P<0.05为差异有统计学意义。两组间采用Mann-WhitneyU检验,配对数据采用Wilcoxon检验,多组间采用Kruskal-Wallis秩和检验。使用Spearman相关系数进行相关性分析。
2 结果
共有167例患者,排除16例角膜穿通伤,4例外伤术后眼内炎,4例随访丢失,12例手术方式为玻璃体切除联合硅油填充联合巩膜外加压,最终纳入131例患者。其中高眼压组80例,正常眼压组51例。两组随访结束时均无硅油进入前房及角膜变性等情况。高眼压组和正常眼压组眼别、硅油填充时长差异无统计学意义(P>0.05)。高眼压组和正常眼压组的平均年龄、性别比例及平均眼压差异均有统计学意义(P<0.05,表1)。
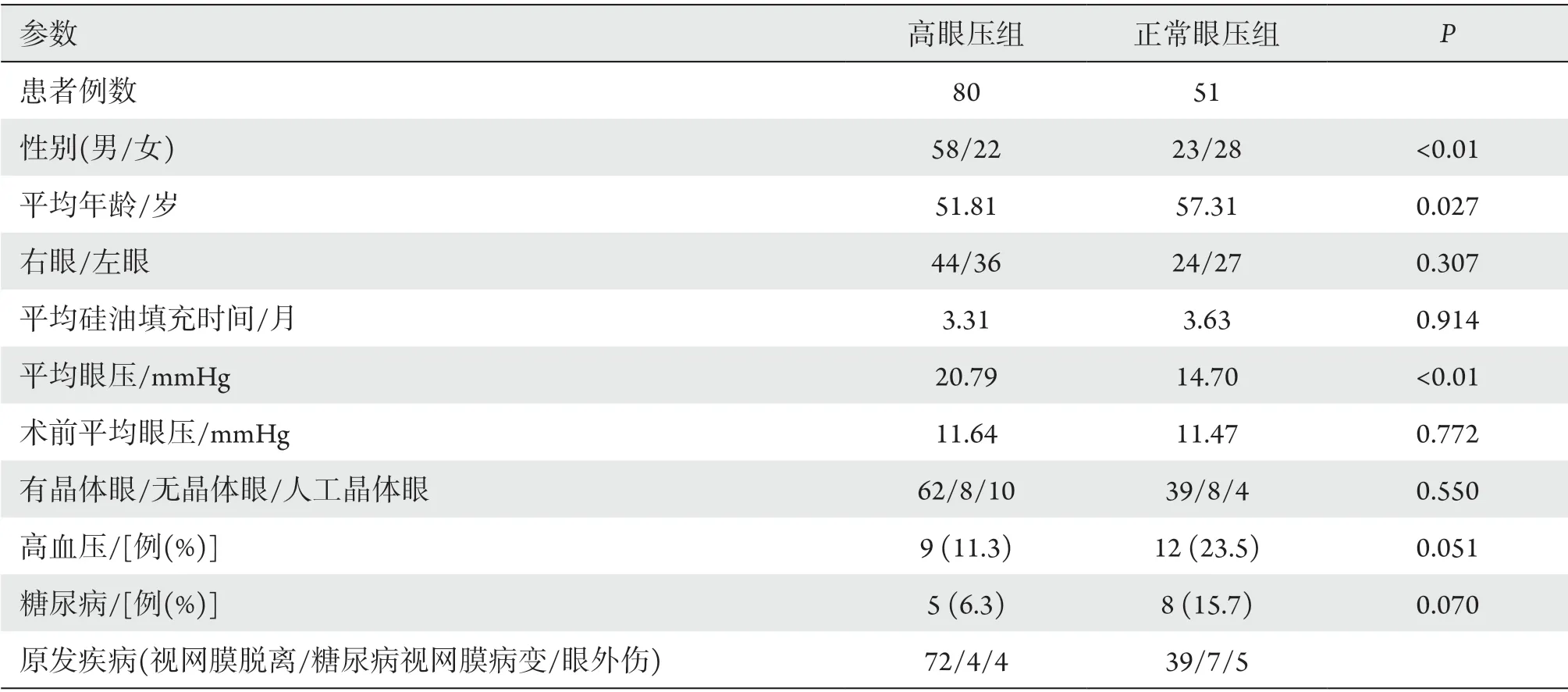
表1 高眼压组和正常眼压组患者的基线资料Table 1 Data of patients in the high intraocular pressure group and the normal intraocular pressure group
填充硅油后,两组ECD均明显减少(高眼压组为2 557.65个/mm2,正常眼压组为2 513.7个/mm2),平均内皮细胞面积均明显增大(高眼压组为391,正常眼压组为397.8),差异均有统计学意义(P<0.05)。高眼压组填充硅油后CV明显变大(36.55;P<0.05),但两组术前术后六角形细胞百分比差异均无统计学意义(P>0.05,图1-3)。高眼压组不同亚组间ECD丢失、六角形细胞百分比、CV、平均细胞面积变化差异均无统计学意义(P>0.05,表2)。高眼压组角膜内皮细胞丢失率为6.3%,正常眼压组为3.5%,高眼压时间≥2周组为6.4%,高眼压时间<2周组为6.2%,眼压≥40组为7.3%,眼压21~<40组为6.1%,1周内眼压升高组为5.5%,1~6周内眼压升高组为7.1%,6周后眼压升高组为5.5%,眼压≥40 mmHg持续时间≥1周组为6.6%,眼压≥40 mmHg持续时间<1周组为7.5%(图4)。Spearman相关分析显示内皮细胞损失与眼压变化(r=0.176,P=0.044)有相关性。

图4 在不同的眼压变化下,角膜内皮细胞的丢失率figure 4 Loss rate of corneal endothelial cells at different intraocular pressures

表2 高眼压组不同亚组间ECD丢失、六角形细胞变化、CV变化、平均内皮细胞面积变化[中位数(P25,P75)]Table 2 Change of ECD loss,hexagonal cell changes,CV changes,and average endothelial cell area changes between different groups in the high intraocular pressure group [median (P25,P75)]
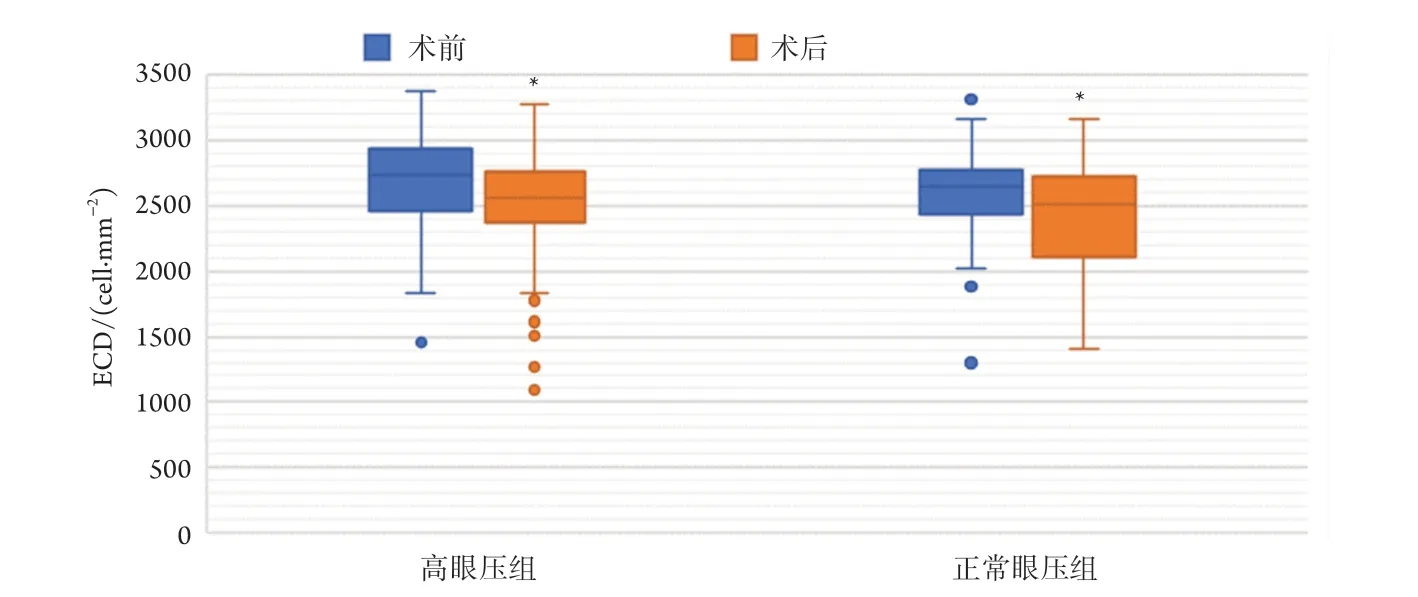
图1 高眼压组和正常眼压组填充硅油前后的ECD对比Figure 1 ECD comparison of high intraocular pressure group and normal intraocular pressure group before and after silicone oil filling
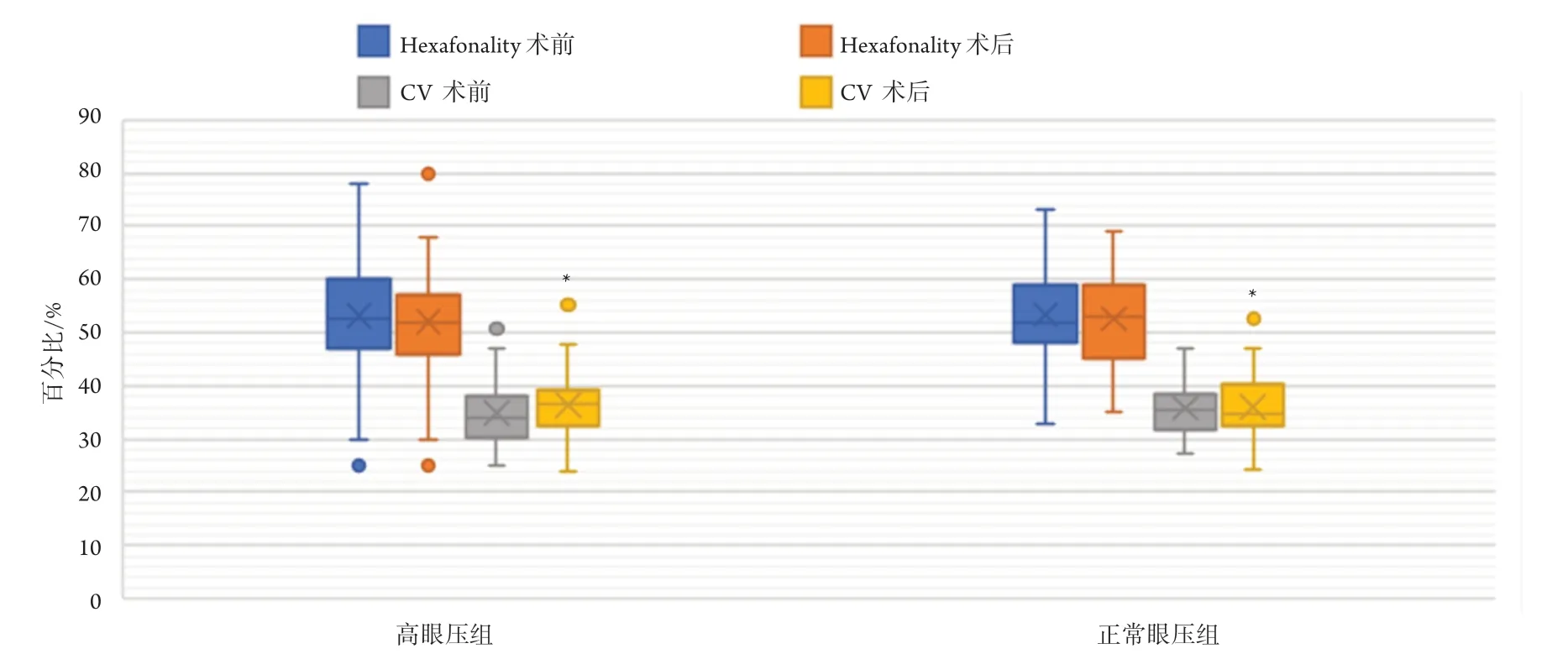
图2 高眼压组和正常眼压组填充硅油前后的Hexafonality、CV对比Figure 2 Comparison of Hexafonality and CV between high intraocular pressure group and normal intraocular pressure group before and after silicone oil filling
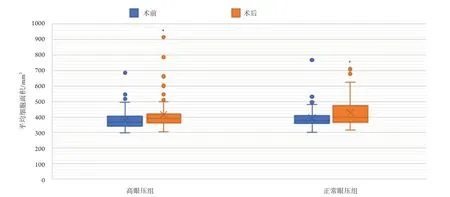
图3 高眼压组和正常眼压组填充硅油前后的平均细胞面积对比Figure 3 Comparison of Average size of high intraocular pressure group and normal intraocular pressure group before and after silicone oil filling
3 讨论
角膜内皮细胞位于角膜的最内层,是唯一可被窥视到的人类活体内皮细胞,依靠细胞内主动液泵功能来维持角膜的透明。正常的内皮细胞呈六边形,分布规则,大小相等,成人阶段约2 500~3 200个/mm2。当内皮细胞数量下降至1 000个/mm2时,是内眼手术后发生角膜失代偿的临界值。在疾病或手术等损伤导致内皮细胞丢失后,周围的细胞增大、移行来填补缺失的细胞区域。平均细胞面积随内皮细胞下降而增大,研究[6]发现:平均细胞面积增加3~4倍可发生角膜内皮功能失代偿。角膜内皮细胞形状反应角膜内皮细胞偏离六边形结构的程度,是衡量细胞损害的灵敏指标。
在玻璃体视网膜手术中,玻璃体切除术[7]和硅油注射[3]可能导致内皮细胞的丢失。玻璃体切除联合硅油填充术后眼压升高是临床常见且较难处理的并发症,但术后继发性眼压升高对角膜内皮细胞的影响及变化特点暂未见相关报道。本研究发现:填充硅油后,高眼压的发生率为61%,术后眼压高低与角膜内皮细胞损伤程度呈正相关。两组内皮细胞均明显减少(高眼压组ECD丢失约6.7%,正常眼压组ECD丢失约3.5%),平均内皮细胞面积均明显增大,角膜内皮细胞形状差异无统计学意义,高眼压组填充硅油后CV明显变大。特别指出:1)当眼压≥40 mmHg时,角膜内皮细胞丢失最多,是正常眼压患者的两倍。高眼压各组角膜内皮细胞CV均高于正常眼压组,高眼压组角膜内皮细胞面积前后的变化也大于正常眼压组。2)硅油填充术后1~6周内的高眼压使角膜内皮细胞丢失最多及平均角膜内皮细胞面积变化最大。说明硅油填充术后眼压升高会对角膜内皮细胞产生不良的影响,对于填充硅油后1~6周眼压升高或眼压大于40 mmHg的患者要密切关注,因为这两种情况对角膜内皮细胞的影响最大。高眼压的各个亚组之间差异无统计学意义,但其仍有明显的临床意义。
推测硅油填充后高眼压损伤角膜内皮的机制有:1)可能是高眼压的直接压迫作用。本研究中,当眼压≥40 mmHg时,患者眼部产生明显的胀痛、角膜水肿,此时角膜内皮细胞丢失率明显高于正常眼压组,周围细胞增大、移行、填补缺失,导致角膜内皮细胞细胞面积变大、CV变大。Melamed等[8]的研究发现:在IOP为60~70 mmHg的兔子角膜中,暴露3~4 h后会出现失代偿现象。Gagnon等[9]发现青光眼患者的ECD低于正常对照组,且IOP和ECD之间呈负相关。Cho等[10]研究发现:原发性开角型青光眼患者ECD(2 370.5±392.3)明显低于正常眼压型青光眼患者(2 696.7±303.9)。Sihota等[11]研究急性、亚急性和慢性亚型原发性闭角型青光眼患者,并将内皮细胞与对照组和患者的另一只眼睛进行比较(房角窄,但未发作青光眼),发现与其他三组相比,急性原发性闭角型青光眼的ECD明显降低。说明高眼压可能会对角膜内皮细胞产生压迫,直接导致ECD的丢失。2)高眼压可能改变房水环境。角膜内皮细胞浸在房水中,这种环境的改变可能会通过吸收关键营养素并引入促炎因子和有害蛋白质而破坏内皮细胞。研究[12]发现原发性开角型青光眼患者房水中TGFβ2的含量明显高于对照眼。青光眼患者房水肝细胞生长因子浓度较高[13]。Grus等[14]检测到青光眼房水样本中甲状腺素转运蛋白浓度升高。以上因子也极可能在硅油眼术后高眼压的发病中起作用:这些因子可能导致流出通道阻塞,从而增加眼压,也可能在房水环境中改变,直接破坏内皮细胞。未来的研究将完善实验,验证该猜测。3)暴露于高眼压时间越长,角膜内皮细胞丢失越多。本研究中硅油填充术后1~6周内(7.1%)的高眼压使角膜内皮细胞丢失最多,平均角膜内皮细胞面积变化最大,明显高于术后1周内(5.5%)及术后6周后(5.5%)眼压升高。可能原因是通常在术后1周内患者最受手术医生关注和重视,此时眼压升高可能与手术操作过量填充硅油有关,积极降压处理后眼压趋于正常,因此损失的内皮细胞较少。术后6周后眼压升高可能与硅油乳化,堵塞小梁网、房角有关,此时若积极处理后高眼压仍不下降,手术医生可能会采取硅油取出术降低眼压。而术后1~6周内的眼压升高可能与炎症反应有关,高眼压维持时间较长,此时应尽量积极降压处理,考虑到视网膜未完全贴附,一般不会取出硅油,因此对角膜的影响时间较长。Tham等[15]证明急性原发性闭角型青光眼发作持续时间越长,ECD损失越大。Melamed等[8]的研究也发现:诱导兔子眼压升高后,短时间(15~30 min)暴露于高眼压环境中,未受影响的内皮可以补偿小的受损和渗漏区域,从而使整个角膜基质保持脱水和透明。但是高眼压环境持续1~2 h后,角膜出现混浊,并观察到更大范围的损害,发现小面积的细胞破裂和内皮细胞崩解。如果长时间暴露高压下,剩余的功能性内皮细胞将失去补偿较大渗漏区域的能力,导致角膜弥漫性水肿。4)硅油与角膜内皮直接接触。无晶状体眼行玻璃体切除手术后内皮细胞损失平均为12.6%,如果结合液体-气体交换,内皮细胞损失可上升至16.9%[7]。Iwata等[16]研究发现:与人工晶状体组相比,无晶状体组在硅油取出时内皮细胞密度显著降低。
综上所述,玻璃体切除和硅油注射术后高眼压对角膜内皮细胞有不良影响,高眼压水平越高、暴露时间越长,对角膜内皮细胞影响越大。在眼压≥40 mmHg(7.3%)及术后1~6周内(7.1%)的眼压升高对角膜内皮细胞影响最大,因此,建议在不可避免使用玻璃体切除和硅油注射技术的同时,眼底外科医生应尽量避免用硅油过度填充眼睛,密切关注术后1~6周的眼压水平及眼压高于40 mmHg的患者,并积极降眼压处理,有利于更好地保护角膜,最大程度避免角膜失代偿。但本研究的随访时间不够长,后续将继续对比硅油取出后3~6个月的角膜内皮功能,观察眼压对角膜内皮功能的长期影响;并重点关注硅油取出后眼压仍无法恢复正常的患者角膜内皮的功能变化。

