人工全膝关节表面置换术治疗膝关节病变的效果探讨
贺方桥
(松桃苗族自治县人民医院关节外科,贵州 铜仁 554100)
膝关节由股骨、胫骨和髌骨构成,是人体最大的关节,也是全身发病率最高的关节。膝关节病变是一类常见的骨关节疾病。膝关节疼痛、肿胀、僵硬、畸形、活动受限等是膝关节病变患者的典型症状,部分病情严重者可完全丧失行走能力[1]。临床上治疗膝关节病变的原则是缓解患者的膝关节疼痛,延缓其病情的发展,改善其膝关节的功能,提高其生活质量。现阶段临床上治疗膝关节病变的方法有运动疗法、物理疗法、药物疗法及手术疗法等[2]。本文主要是探讨用人工全膝关节表面置换术治疗膝关节病变的效果。
1 资料与方法
1.1 一般资料
选取2017年1月至2020年6月期间我院收治的150例膝关节病变患者作为研究对象。其纳入标准是:病情符合膝关节病变的诊断标准,且经影像学检查得到确诊;具有进行手术治疗的指征;单膝患病且初次进行手术治疗;自愿参与本研究。其排除标准是:存在认知功能障碍或凝血功能障碍;合并有糖尿病,且血糖水平长期控制不佳;存在其他不适合纳入本研究的因素。按照随机数表法将其分为观察组与对照组,每组各有75例患者。在观察组中,有男35例,女40例;其年龄为43~78岁,平均年龄为(60.34±7.82)岁;其中,膝关节骨性关节炎、类风湿性膝关节炎、创伤性膝关节炎及其他膝关节病变患者分别有45例、10例、11例和9例。在对照组中,有男38例,女37例;其年龄为42~77岁,平均年龄为(60.25±7.40)岁;其中,膝关节骨性关节炎、类风湿性膝关节炎、创伤性膝关节炎及其他膝关节病变患者分别有50例、8例、6例和11例。两组患者的一般资料相比,差异无统计学意义(P>0.05)。本研究已通过我院医学伦理委员会的批准。
1.2 方法
对对照组患者进行膝关节清理术,方法是:对其进行连续硬膜外麻醉,在其患膝的髌骨内侧做一个小切口,置入关节镜,对膝关节腔进行探查。在膝关节镜下将部分增生的滑膜切除,清理骨赘,对撕裂的半月板进行缝合,对关节软骨进行修整,并尽量保留髌上囊深处的脂肪垫和髌下脂肪垫。最后冲洗关节腔,放置引流管,缝合手术切口。对观察组患者进行人工全膝关节表面置换术,方法是:用充气止血带对患者的患肢进行捆绑止血,在其患膝的正中部位做一个手术切口,在内侧髌骨旁切开关节囊,充分暴露膝关节。切除增生的滑膜和骨赘,切除半月板前角及前交叉韧带,松解周围的软组织。在髓内定位下实施股骨远端截骨,在髓外定位下实施胫骨平台截骨,切除半月板后角及后交叉韧带。测试假体的大小,采用前定位法安装股骨远端截骨模板,实施股骨前后髁及斜行截骨。待膝关节内外侧间隙张力均等、力线良好后,实施胫骨平台成形术并冲洗手术视野。采用“鸡尾酒疗法”对膝关节周围进行局部封闭,分别安装大小合适的胫骨及股骨假体(用骨水泥固定),并安装胫骨平台聚乙烯垫片。待膝关节稳定、力线良好后,再次冲洗手术视野,放置负压引流管,缝合膝关节支持带及手术切口。
1.3 疗效判定标准与观察指标
术前及术后4周,比较两组患者的下肢功能评分及美国纽约特种外科医院(Hospital forSpecial Surgery,HSS)膝关节评分。HSS膝关节评分的总分为100分,患者的评分越高表示其膝关节的功能越好。采用自制的“膝关节术后下肢功能评分标准”(总分为30分)评估患者下肢的功能,患者的评分越高表示其下肢的功能越好。比较两组患者的临床疗效。依据术后患者的HSS膝关节评分将其疗效分为显效、有效和无效。显效:术后患者的HSS膝关节评分≥85分。有效:术后患者的HSS膝关节评分为65~84分。无效:术后患者的HSS膝关节评分≤64分[3]。(显效例数+有效例数)/总例数×100%=总有效率。术前、术后2周及术后4周,比较两组患者视觉模拟评分法(visual analogue scales,VAS)的评分。VAS的分值为0~10分,患者的评分越高表示其膝关节疼痛越严重[4]。
1.4 统计学方法
用SPSS 18.0软件处理本研究中的数据,计数资料用%表示,用χ²检验,计量资料用±s表示,用t检验,P<0.05表示差异有统计学意义。
2 结果
2.1 对比两组患者的临床疗效
观察组患者治疗的总有效率高于对照组患者,差异有统计学意义(P<0.05)。详见表1。
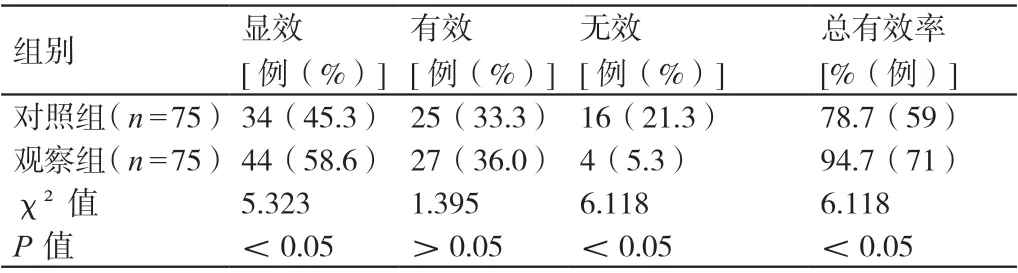
表1 对比两组患者的临床疗效
2.2 对比手术前后两组患者的下肢功能评分及HSS膝关节评分
术前,两组患者的下肢功能评分及HSS膝关节评分相比,差异无统计学意义(P>0.05)。术后4周,观察组患者的下肢功能评分和HSS膝关节评分均高于对照组患者,差异有统计学意义(P<0.05)。详见表2。
表2 对比手术前后两组患者的下肢功能评分及HSS膝关节评分(分,± s)
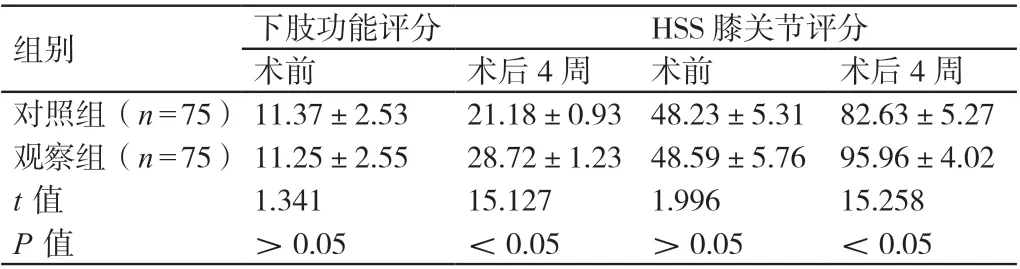
表2 对比手术前后两组患者的下肢功能评分及HSS膝关节评分(分,± s)
组别 下肢功能评分 HSS膝关节评分术前 术后4周 术前 术后4周对照组(n=75)11.37±2.53 21.18±0.93 48.23±5.31 82.63±5.27观察组(n=75)11.25±2.55 28.72±1.23 48.59±5.76 95.96±4.02 t值 1.341 15.127 1.996 15.258 P值 >0.05 <0.05 >0.05 <0.05
2.3 对比手术前后两组患者的VAS评分
术前,两组患者的VAS评分相比,差异无统计学意义(P>0.05)。术后2周及术后4周,观察组患者的VAS评分均低于对照组患者,差异有统计学意义(P<0.05)。详见表3。
表3 对比手术前后两组患者的VAS评分(分,± s)
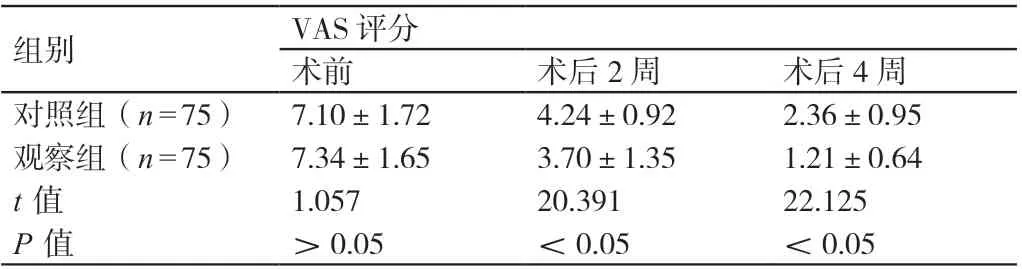
表3 对比手术前后两组患者的VAS评分(分,± s)
组别 VAS评分术前 术后2周 术后4周对照组(n=75) 7.10±1.72 4.24±0.92 2.36±0.95观察组(n=75) 7.34±1.65 3.70±1.35 1.21±0.64 t值 1.057 20.391 22.125 P值 >0.05 <0.05 <0.05
3 讨论
对膝关节病变患者进行保守治疗虽然能在一定程度上减轻其临床症状,但疗效有效,其病情易反复发作。近年来随着关节置换技术的发展及人工假体材料的改进,接受人工全膝关节表面置换术的膝关节病变患者越来越多[5]。人工全膝关节表面置换术的适应证包括膝关节疼痛严重且经保守治疗无效、膝关节功能障碍严重伴畸形等[6]。进行人工全膝关节表面置换术时所用的人工假体是依据生物力学设计的,由下肢骨股中线、膝关节中心及踝关节中心三者构成解剖轴线,能够起到良好的关节承重作用[7]。另外,人工假体的设计符合运动力学,在置入后具有良好的外展、内收及内外旋转等功能,且其生物契合度和稳定性较好。冯宾等[8]研究指出,对患者进行人工膝关节表面置换术后放置引流管能预防关节腔内血肿,减少术后切口的渗血量,避免形成有利于细菌繁殖的环境,进而可降低患者术后感染的发生率。临床研究表明,进行人工膝关节表面置换术的疗效与术中截骨及周围软组织松解情况存在密切的联系。在进行该手术时需切除半月板和半月板胫骨韧带,深层分离关节面下1 cm的膝关节内侧副韧带,清理胫骨及股骨边缘的骨赘生物,维持周围软组织的平衡,避免胫骨假体偏离负重曲线,以防术后出现假体松动的情况[9]。
本研究的结果证实,用人工全膝关节表面置换术治疗膝关节病变的效果显著,能有效地缓解患者的病情,改善其患膝的功能,减轻其临床症状。

