长倍增时间并EGFR突变的肺腺癌1例
廖雪,蔡兴东,谢衬梨
(1.暨南大学附属第一医院呼吸与危重症医学科,广东 广州 510630;2.暨南大学附属东莞医院呼吸与危重症医学科,广东 东莞 523900)
0 引言
肺癌是目前我国乃至全世界发病率和死亡率最高的恶性肿瘤。近年来肺腺癌的发病率逐渐上升,目前已超过肺鳞癌的发病率,成为肺癌中最常见的组织学类型,约占原发性肺癌的60%[1-2]。在各种类型病理类型的肺癌中,肺腺癌生长缓慢,倍增时间最长[3]。检索文献发现,对长倍增时间的肺腺癌个案报道较少,尤其是合并EGFR基因突变,故本文对1例倍增时间超过5年并EGFR基因突变肺腺癌进行报道,加深临床医生对肺腺癌的认识。
1 病例报告
患者吴某,女性,69岁,因“发现右肺占位病变5年余,胸痛2天”于2021年1月18日入院。患者5年前因“腰椎间盘突出症”在我院骨科住院期间行胸部CT检查发现右肺下叶占位性病变,大小约2.2cm×2.7cm×3.4cm,未予以治疗,患者无诉咳嗽、咳痰、胸痛等症状。2天前患者劳累后自觉左侧胸痛,活动受限,无明显压痛,遂至当地医院就诊,行胸部CT检查,发现右下肺占位性病变较前增大,约2.6cm×3.0cm,患者诉近1年偶有晨起咳少许稀薄白痰,否认畏寒、发热、活动后气促、咯血等不适。今为求进一步诊治,来我院门诊就诊,门诊拟“肺占位性病变”收入我科。近期体重无明显变化。既往有“糖尿病”病史9年余,长期服用“格列美脲”降糖治疗,自诉血糖控制尚可。有“腰椎间盘突出”病史10余年。其母亲、哥哥有“肺结核”,否认肿瘤家族史。
入 院 查 体:T:36.4℃R∶18次/分P∶63次/分Bp: 119/72mmHg;神志清楚,全身皮肤、黏膜无黄染,无皮下出血点及瘀斑。全身未触及浅表淋巴结肿大,双肺呼吸音清,未闻及干湿啰音。心律齐,各瓣膜区未闻及病理性杂音。腹壁柔软,无腹部压痛,肝脾肋下未及。双下肢无水肿。
辅助检查:2015-04-22我院胸部CT示右肺下叶后基底段可见一肿块影,边界不清,可见长毛刺,大小约2.2cm×2.7cm×3.4cm,其内可见空气支气管征,肿块邻近胸膜增厚,可见胸膜牵拉征。检查结论:(1)右肺下叶后基底段病变,考虑炎症可能性大,建议治疗后复查以排除其他;(2)纵隔淋巴结肿大(图1)。
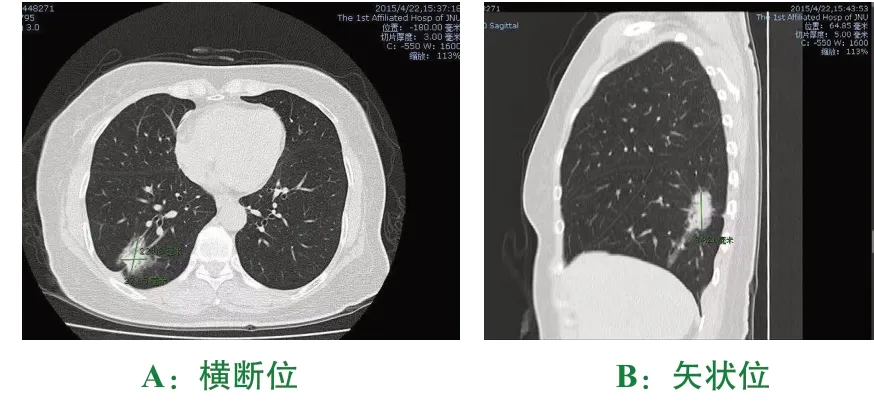
图1 2015-04-22胸部CT
诊治经过:入院后查痰涂片及培养未见真菌、细菌及结核分枝杆菌,血常规、凝血功能、血浆D-二聚体、肝肾功能、血清铁蛋白、糖类抗原153、糖类抗原199、糖类抗原125、鳞状细胞癌相关抗原(SCC)、及癌胚抗原(CEA)未见明显异常。2021年1月11日胸部增强CT(图2):右肺下叶后基底段病灶,较前增大变实,大小约2.5cm×3.6cm×4.5cm,不除外肺Ca;右肺上叶前段新发结节病灶;双肺小纤维结节灶;纵隔多发淋巴结,较前相似。2021年1月15日行经皮肺穿刺活检,镜下见肿瘤细胞呈腺样排列,细胞圆形、卵圆形,核大深染,可见核分裂像(图3)。免疫组化:CK7/Napsin-A/TFT-1/CEA(+),CDX-2(部分+),Ki-67热点约8%(+)。结合HE及免疫组化,考虑为肺腺癌(图4)。2021年1月21日行PET-CT检查示右肺下叶不规则肿块,糖代谢增高,考虑周围型肺癌;右肺上叶不规则肿块,糖分代谢增高,考虑周围性肺癌;右肺上叶后段多发实性小结节,伴轻度糖代谢,考虑肺转移瘤可能性大。根据患者临床表现及影像学检查结果,临床诊断:右肺肺腺癌(T4N0M0 IIIA期)。2021年1月28日送肺癌突变基因检查,请胸外科会诊后建议行手术治疗,患者及患者家属表示需要考虑后再作决定,要求出院。后基因检测报告提示EGFR21外显子L858R突变和EGFR20外显子T790M突变,患者于2021-02-05至我院胸外科门诊就诊,要求行靶向药物治疗,予以“甲磺酸奥希替尼(泰瑞莎)80mgqd”治疗。
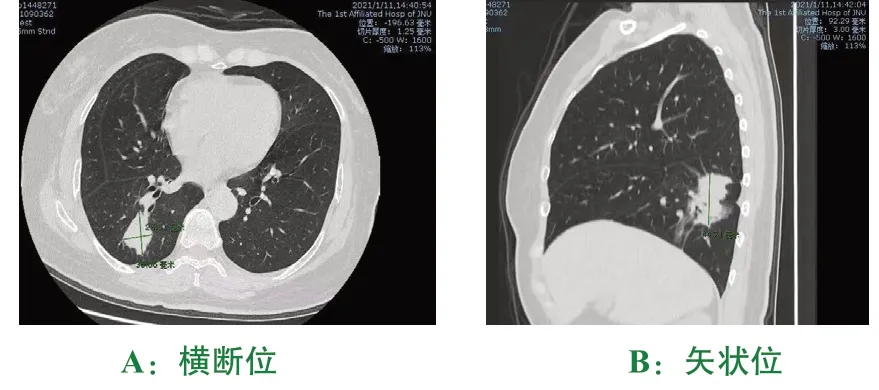
图2 2021-01-11胸部CT
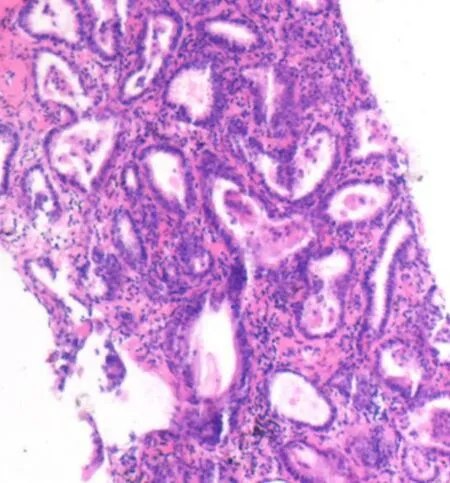
图3 HE:肿瘤细胞呈腺样排列,细胞圆形、卵圆形,核大深染,可见核分裂像
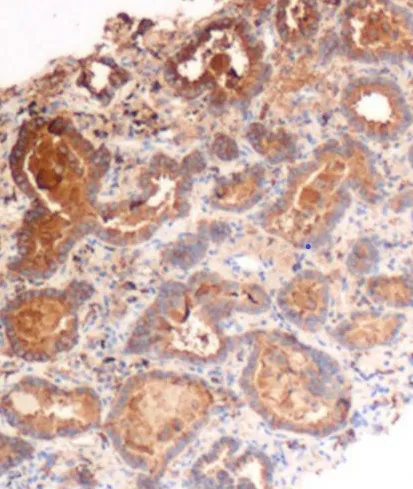
图4 免疫组化:CK7/Napsin-A/TFT-1/CEA(+),CDX-2(部分+)
2 讨论
随着影像学检查技术的进步及普及,越来越多的肺部占位性病变被发现,但是在实际临床工作中,其良、恶性鉴别及随访的管理却十分困难。容积倍增时间(Volume doubling time,VDT)是指肿瘤容积增加1 倍所需要的时间,代表着肿瘤细胞的活跃程度和侵袭能力,是反映肿瘤生长特征的重要指标[4],可通过计算VDT来观察肺部占位性病变的生长特点,有效地帮助区分其良恶性。有文献报道[5],VDT为400d是区分良性和恶性病变的最佳临界值。原发性肺癌的倍增时间差别很大,与其组织类型有很大关系。在各种病理类型的肺癌中,肺腺癌较肺鳞癌、小细胞肺癌等组织类型的VDT长[6]。Honda等[7]通过三维重建软件分析肺腺癌的VDT,两次CT扫描间隔大于90天的肺腺癌平均倍增时间为(300±160)天 (范 围:92-553天;中 位 数:297天)。MACKINTOSH等[8]也指出,肺腺癌的增长速度明显慢于肺鳞癌,有一些肺腺癌的VDT甚至可能超出了目前可接受的范围。本例患者2015年的胸部CT发现原发肿瘤相同部位可以看到一肿块影,边界不清,可见长毛刺,其内可见空气支气管征,肿块邻近胸膜增厚,可见胸膜牵拉征,这些征象都高度提示肺恶性肿瘤[9],而且该肿块在数年后经病理学检查证实为肺腺癌。此次入院后行复查胸部CT病灶较前增大变实,右肺上叶前段新发结节病灶,算得VDT约为2083d,较文献报道显著延长。同时,有研究证实[8,14]在生长缓慢的腺癌中也会发生远处转移,这表明肿瘤的转移潜能不仅仅与生长速度的有关。因此,当使用VDT阈值来定义肿瘤良性或恶性时需要谨慎。
表皮生长因子受体(Epidermal growth factor receptor,EGFR)是ErbB受体酪氨酸激酶家族的一员,其肿瘤相关突变存在于18~21外显子,最常见的敏感突变类型为19外显子缺失和21外显子突变。据报道,超过60%的非小细胞肺癌(non-small cell lung cancer,NSCLC)表达表皮生长因子受体(EGFR),这类突变在腺癌、女性、亚洲和从未吸烟的人群中较常见,其中大约20%的肺腺癌患者有EGFR突变[10]。随着对肺腺癌发生、发展等机制研究的日渐深入,发现表皮生长因子(EGF)与肿瘤细胞的增殖、血管生成、肿瘤侵袭、转移及细胞凋亡密切相关,是NSCLC治疗的关键靶点[11],为许多肿瘤晚期无法进行手术切除及对不耐受放、化疗的病人,提供了新的治疗策略。该患者基因检测报告提示EGFR阳性,根据其意愿,选择易瑞沙作为靶向药物治疗。
本病例的特点是肿瘤倍增时间长并伴有EGFR基因突变。关于肺腺癌倍增时间与EGFR基因突变的相关报道较少,Nakamura等[12]首先描述了VDT与EGFR突变状态之间可能的关系,通过对102个NSCLC进行回顾性研究,发现EGFR突变患者的VDT(中位数:676天)比未突变患者的VDT(中位数139天)更长,认为EGFR突变状态阳性可能与较长的VDT有关。但杨伟雄等人[13]通过对比11例EGFR基因突变阳性与7例阴性肺腺癌患者的平均倍增时间(328.00±169.26,712.60±164.14),认为EGFR突变阳性组的倍增时间较阴性组短,恶性程度更高。Zhang等人[14]对比了49例EGFR突变阳性与39例阴性肺腺癌的VDT以及对EGFR突变阳性组进行亚组分析,发现肺腺癌的整体VDT不受EGFR突变状态的影响,以及是否存在EGFR突变以及突变发生的位置一般不影响总体VDT。但由于报道较少,且这些报道中的研究样本量较小,结论不一,未来仍需要更多的报道及更大样本人群进一步揭示VDT和EGFR突变状态之间有价值的关系。
通过本次病例报告,我们可发现临床上有些肺腺癌生长极为缓慢,可以长期不进展,临床症状不明显,极易误诊或漏诊,尤其当影像学高度提示恶性,或在随访过程中发现有大小、形状或构成比例改变时,应该提高警惕,尽早行活检明确诊断,提高肺腺癌早期诊断率,改善患者预后。同时,对于确诊时已经处于肺癌中晚期,无手术机会以及不接受或不耐受手术、放化疗的患者,可根据其基因突变结果选择靶向药物治疗,延长生存时间及获得较好的生活质量。

