高脂血症患者血清ALT水平与非酒精性脂肪性胰腺病的关系
张 锦 韩 文 刘 鑫
高脂血症是指机体内的脂肪代谢或者脂肪运转异常,从而导致人体血液中的血脂含量超过正常范围,主要表现为血液中胆固醇及三酰甘油水平较高,而高密度脂蛋白水平较低,现代医学称之为“血脂异常”[1-2]。高脂血症的发病率较高,其可导致心脑血管疾病,会对身体造成隐匿性损伤,且具有逐渐性、进行性和全身性的特点[3]。非酒精性脂肪性胰腺病(NAFPD)是胰腺脂肪沉积发展至胰腺炎性反应,以及由此产生的纤维化疾病的统称,目前其生理、病理机制尚未明确[4-5]。研究表明,高脂血症会引起包括胰腺炎在内的胰腺病,患者血清ALT水平随着胰腺脂肪沉积程度加重而升高[6-7]。本研究分析了高脂血症患者血清ALT水平与NAFPD病情严重程度的关系,以期探寻评估NAFPD病情严重程度的新生物标志物。
1 资料与方法
1.1 临床资料
选取2019年1月至2020年8月在延安大学附属医院就诊的90例高脂血症患者作为研究对象,患者均符合《血脂异常基层诊疗指南(实践版·2019)》的诊断标准[8]。纳入标准:(1)初次就诊并被诊断为高脂血症;(2)年龄18~65岁。排除标准:(1)合并糖尿病或高血压等其他心脑血管疾病;(2)合并严重的心、肝、肾功能障碍;(3)合并肝炎等肝脏疾病;(4)临床资料不完整。应用MRI检测患者胰腺的脂肪变性严重程度,计算脂肪变性部分占胰腺总体积的比例,按照比例将患者分为4组:无胰腺脂肪变性有22例,设为对照组;0~33%胰腺脂肪变性有20例,设为脂肪沉积组;34%~66%胰腺脂肪变性有25例,设为胰腺炎组;67%~100%胰腺脂肪变性有23例,设为胰腺纤维化组。患者均签署知情同意书,本研究经医院医学伦理委员会批准。
1.2 血清ALT水平检测
采用ELISA法检测患者血清ALT的表达水平。抽取所有入组患者清晨空腹状态下5 mL静脉血,置于37 ℃环境1 h后,4 ℃静置过夜。4 ℃下1 500 r/min离心10 min,提取上层清液,转移至干净的EP管中,置于-80 ℃保存。检测前将血清彻底溶解并恢复至室温,使用PBS缓冲液稀释,每个样本设置3个重复,按照试剂盒说明书进行检测,同时设置标准曲线组。根据标准曲线计算各个样本的ALT水平。
1.3 统计学方法
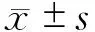
2 结果
2.1 各组的基本资料比较
各组患者在年龄、性别和受教育程度方面的差异无统计学意义(P>0.05)。与对照组比较,胰腺脂肪沉积组、胰腺炎组、胰腺纤维化组的BMI均较高,差异均有统计学意义(t=0.324,P=0.046;t=0.196,P=0.035;t=0.037,P=0.021);与胰腺脂肪沉积组比较,胰腺炎组和胰腺纤维化组的BMI均较高,差异均有统计学意义(t=0.126,P=0.025;t=0.223,P=0.030);与胰腺炎组比较,胰腺纤维化组的BMI较高,差异有统计学意义(t=0.098,P=0.033)。见表1。
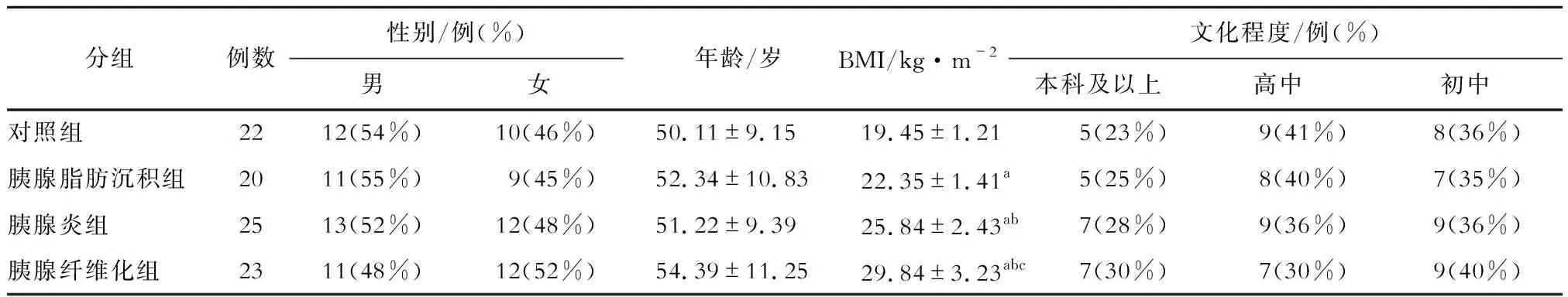
表1 各组的基本资料比较
2.2 各组血清ALT的表达水平
与对照组比较,胰腺脂肪沉积组、胰腺炎组、胰腺纤维化组的ALT水平均较高,差异均有统计学意义(P均<0.05);与胰腺脂肪沉积组比较,胰腺炎组和胰腺纤维化组的ALT水平均较高,差异均有统计学意义(P均<0.05);与胰腺炎组比较,胰腺纤维化组的ALT水平较高,差异有统计学意义(P<0.05)。见图1。
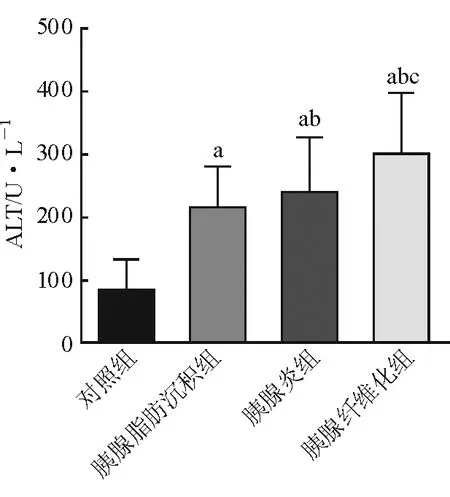
注:与对照组比较,aP<0.05;与胰腺脂肪沉积组比较,bP<0.05;与胰腺炎组比较,cP<0.05图1 各组血清ALT水平比较
2.3 血清ALT水平和BMI与NAFPD病情严重程度的相关性分析
Pearson相关性分析结果表明,ALT与NAFPD病情严重程度呈正相关(r=0.419,P=0.011);BMI与NAFPD病情严重程度亦呈正相关(r=0.428,P=0.002)。
2.4 血清ALT评估NAFPD病情严重程度的效能
结果显示,血清ALT评估NAFPD病情严重程度的ROC曲线下面积(AUC)为0.821,敏感度为97.3%,特异度为82.40%。见图2。
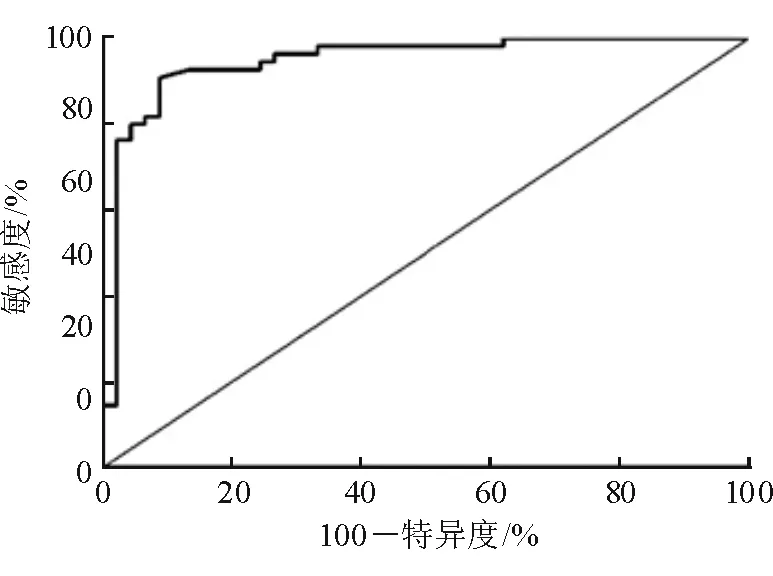
图2 血清ALT评估NAFPD病情严重程度的ROC曲线
3 讨论
高脂血症是一种临床常见的慢性疾病,大多数患者是由于遗传基因缺陷而引起的单纯性的高血脂,少数是由于全身性的疾病所导致的。有研究报道,在中国高脂血症的患病率较高,大多数患者合并糖尿病、高血压、胰腺炎等多种疾病,严重影响患者的生活质量及生存年限[9]。目前NAFPD的生理、病理机制尚未明确。肥胖可以导致胰腺内脂肪浸润,腺泡细胞死亡而被脂肪组织替代,细胞内三酰甘油的堆积可导致能量过剩,从而可能导致胰腺脂肪堆积。多项研究均表明,非酒精性脂肪性肝病与急性胰腺炎之间的关系密切[10-11]。值得关注的是,胰腺相较于肝脏更容易出现脂肪堆积[12]。胰腺内脂肪的来源可能是体内的游离脂肪酸,也可能是膳食中摄入的脂肪。2018年的一项研究表明,在中国成年人中NAFPD的患病率较高,并且患病率随年龄的增长而升高[13]。郭怀兰等[14]和张凡等[15]的研究指出,高脂血症的发生与超重和肥胖存在正相关关系,且胰腺脂肪堆积与肥胖也具有相关性。由此推测,高脂血症与NAFPD存在相关性。本研究分析了高脂血症患者的BMI及ALT水平与NAFPD的关系,结果表明胰腺脂肪堆积者的BMI及血清ALT水平均显著高于无脂肪堆积者,且随着NAFPD病情严重程度的加重,ALT水平及BMI均明显升高,这提示高脂血症患者的BMI和血清ALT水平与NAFPD的病情进展存在相关性。
有研究指出,肥胖、糖尿病、高脂血症等伴随胰岛素抵抗会引起胰腺脂质的沉积现象,从而形成脂肪胰;随着病情进展,脂肪浸润的胰腺会持续发生氧化应激和脂质过氧化现象,进而使胰腺细胞发生炎性坏死和纤维化[16]。本研究结果显示,胰腺脂肪沉积组、胰腺炎组、胰腺纤维化组的ALT水平呈现出逐步升高趋势,且组间比较差异均有统计学意义。Pearson相关性分析结果表明,ALT水平与NAFPD病情严重程度呈正相关。ROC曲线分析结果显示,血清ALT评估NAFPD病情严重程度的效能较高,且敏感度较高。
综上所述,检测高脂血症患者BMI和血清ALT水平有助于辅助评估NAFPD病情严重程度。本研究存在一定不足,如纳入的样本量较少,可能造成分析结果偏倚。本课题组将在后续研究中扩大样本量,重点检测ALT水平在NAFPD病情进展中的动态变化,探究各病理阶段的ALT截断值,为临床干预和治疗NAFPD提供参考依据。

