经尿道针状电极精准切除治疗非肌层浸润性膀胱癌
黄晓东,王晨青,罗晓辉,门群利,樊俊杰,王 波,索 杰
(陕西省宝鸡市中心医院泌尿外科,陕西宝鸡 721008)
膀胱癌是泌尿系统最常见的恶性肿瘤[1],初诊膀胱癌中70%~80%为非肌层浸润性膀胱癌(non-muscle invasive bladder cancer,NMIBC)[2-4],经尿道膀胱肿瘤切除术(transurethral resection of bladder tumor,TURBT)是治疗NMIBC的金标准[5-7],但TURBT易发生如术中出血、闭孔神经反射、术后较高的肿瘤复发率、术后病理诊断不准确等情况。二次电切可降低NMIBC的复发率,但二次手术增加患者痛苦和治疗费用,且具有潜在的并发症发生风险,所以初次手术即精准彻底切除肿瘤是最佳的策略。国内外学者使用电切环、各种激光以及海博刀进行膀胱肿瘤整块切除,但缺乏长期、随机、前瞻性研究。宝鸡市中心医院泌尿外科自2014年6月开展经尿道针状电极精准切除术(accurate transurethral needle-electrode resection,ATUNER)治疗NMIBC[8],初期取得良好效果,为进一步验证其安全性及有效性,我们设计该项随机对照研究,现报告如下。
1 资料与方法
1.1 患者的一般资料该项研究受试对象为2017年3月至2019年5月在宝鸡市中心医院泌尿外科就诊的NMIBC患者。纳入标准:通过术前检查明确诊断为NMIBC的患者,且全身情况良好,能耐受手术。排除标准:①MIBC以及全身情况差,不能耐受手术者;②原位癌患者;③肿瘤直径≤0.6 cm及>4.0 cm者。该项研究经宝鸡市中心医院伦理委员会审查通过。向所有受试者讲明实验的目的、意义、实验过程及可能出现的问题,患者签署知情同意书。所有患者完善术前常规检查,常规行盆腔计算机断层扫描或磁共振成像检查,提示NMIBC,行膀胱镜检查并取活检病理诊断为膀胱移行细胞癌。采用单盲法并将患者随机分为ATUNER组和TURBT组,手术由2位具有丰富临床经验并经过良好培训的泌尿外科医师完成。
1.2 手术方法
1.2.1经尿道针状电极精准切除术 ATUNER(图1)采用硬腰联合麻醉,取截石位,采用奥林巴斯等离子电切镜,外鞘F26.5,12°观察镜,采用生理盐水持续冲洗,使用奥林巴斯等离子针状电极,型号为WA22355A,双极模式下电切功率为280 W,电凝为100 W。电切镜进入膀胱后观察肿瘤位置、大小、数目、基底部及其与输尿管口的位置关系。先以针状电极在距肿瘤基底周边0.5~1.0 cm处正常膀胱黏膜电灼作为标志,然后将针尖插入黏膜下,深度达肌层,显露疏松解剖层面,将肌纤维向远离膀胱壁的方向牵拉,采用钝锐结合法逐步整块切除肿瘤及部分肌层组织。在肿瘤剥离过程中若发现肌纤维与肿瘤基底相连则予以切断,直至整个肿瘤及其基底全部切除,若见外层疏松结缔组织层或黏膜下层中树枝状血管供应肿瘤,则用电凝灼烧预止血后再切断,以达到完全阻断肿瘤血供的目的。较小的肿瘤用艾力克吸出或用环状电极勾出。对于较大的肿瘤,分离肿瘤基底部位时,切断肿瘤血供但保留少部分肌纤维与肿瘤相连,再以环状电极将肿瘤切成2~3块,最后将肿瘤基底部完整切除。然后更换为纽扣状电极对手术创面电凝止血,并电灼周边0.5 cm黏膜。
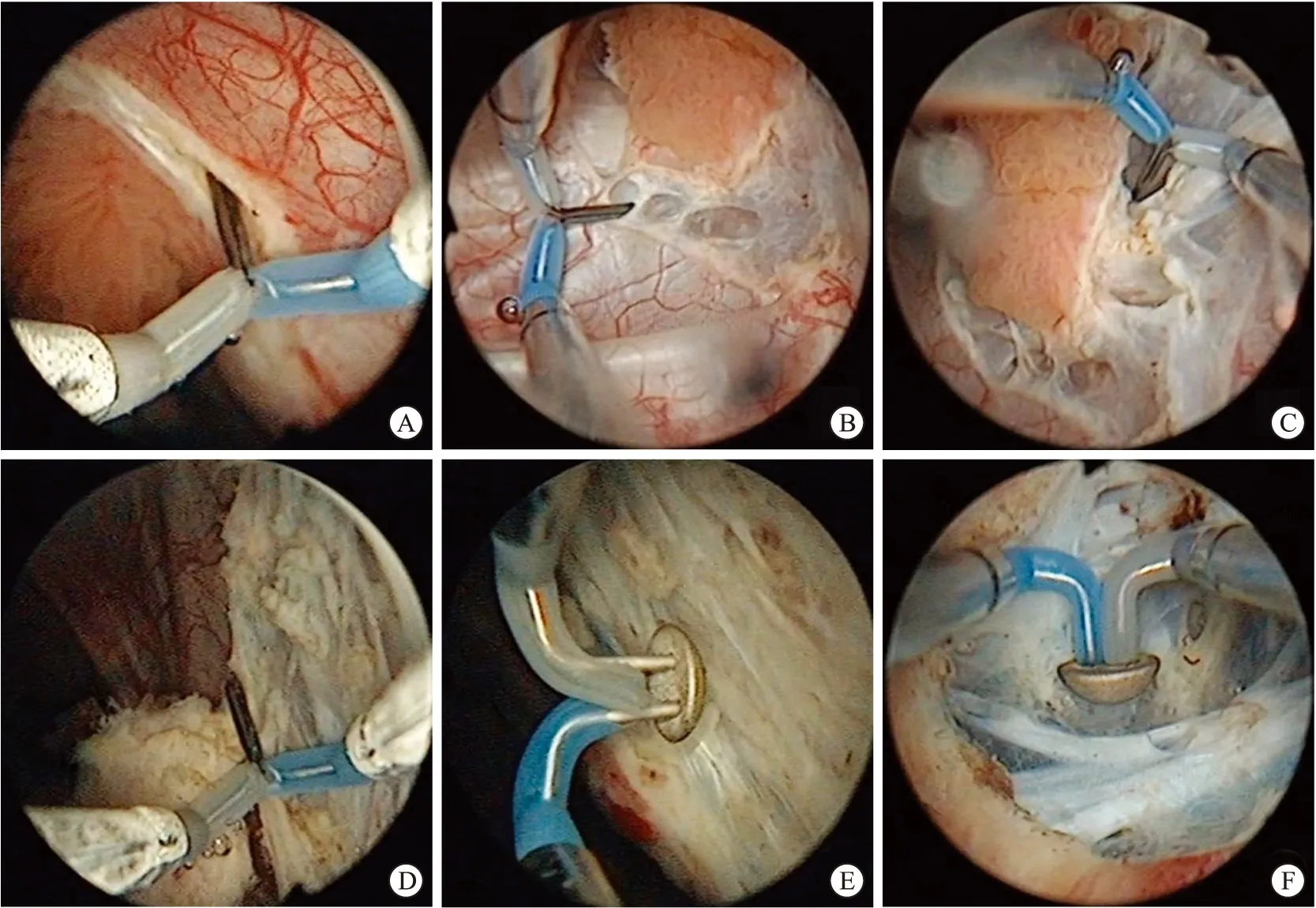
A、B:沿肿瘤周围做标记;C、D:切除肿瘤;E、F:手术创面电凝止血。
1.2.2经尿道膀胱肿瘤等离子切除术 TURBT组使用奥林巴斯等离子环状电极,设备及参数与ATUNER组相同,逐层切除肿瘤组织,电切范围距离肿瘤边缘0.5~1.0 cm,电切深度达肌层,电切过程中边切边用环状电极对创面电凝止血,待肿瘤完全切除后,再更换纽扣状电极对手术创面彻底电凝止血,并电灼周边0.5 cm黏膜。
1.3 术后处理留置F18三腔硅胶导尿管,膀胱灌注灭菌蒸馏水200 mL,保留30 min,然后3 000 mL灭菌蒸馏水持续膀胱冲洗,之后使用生理盐水持续膀胱冲洗,视冲洗液颜色决定冲洗时间。术后规律膀胱灌注化疗,术后第1周开始膀胱内灌注9 g/L NaCl注射液50 mL+注射用盐酸吉西他滨1 000 mg,每周1次,共8次,其后每月1次直至1年,定期复查泌尿系超声及膀胱镜。
1.4 观察指标记录两组患者的一般资料、肿瘤学特征、手术时间、术中闭孔神经反射情况、膀胱穿孔情况、术后膀胱冲洗时间、术后留置导尿管时间、术后住院时间、术后进行二次电切情况,术后病理结果及逼尿肌检出情况。术后每3个月复查膀胱镜,记录术后随访情况。
2 结 果
2.1 两组患者一般资料及肿瘤学特征比较两组患者的一般资料及肿瘤学特征见表1。经统计分析,两组患者的年龄、性别,肿瘤直径、数目、位置、分期、分级差异均无统计学意义(P>0.05)。
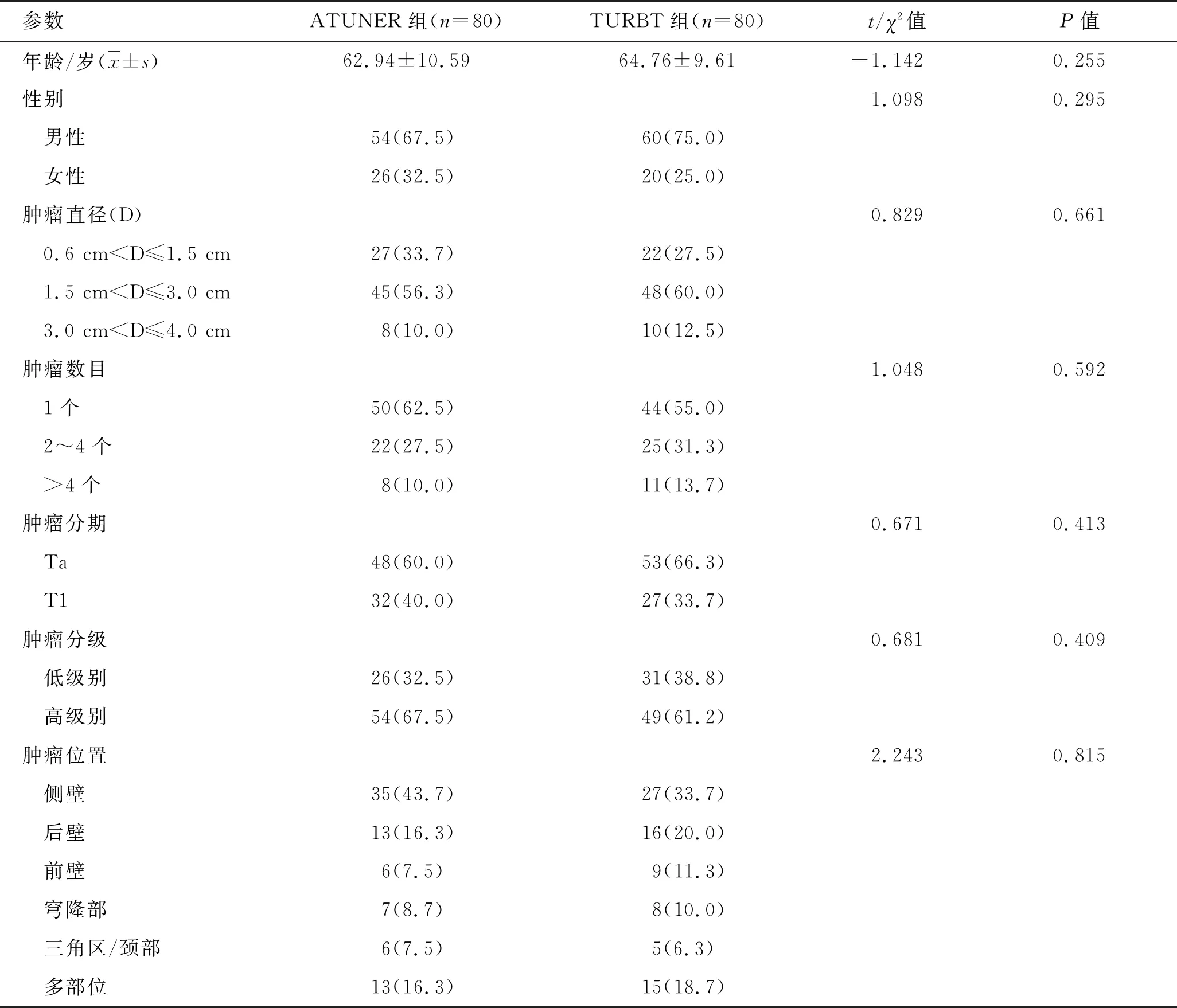
表1 两组患者一般资料及肿瘤学特征 [例(%)]
2.2 两组患者术中及术后情况比较两组患者均顺利完成手术,术中及术后情况见表2。ATUNER组与TURBT组的手术时间相比差异并无统计学意义。ATUNER组的术后膀胱冲洗时间、术后留置导尿管时间、术后住院时间与TURBT组相比具有优势。在手术并发症方面,闭孔神经反射及膀胱穿孔均发生于肿瘤位于侧壁的患者,ATUNER组有5例发生闭孔神经反射,2例发生膀胱穿孔,而TURBT组分别为15例和9例,两组相比差异具有统计学意义(P<0.05),发生膀胱穿孔者通过延长留置导尿管时间而愈合,两组均未发生严重出血及尿道狭窄。ATUNER组术后标本完整,结构清晰,逼尿肌检出率达97.5%,而TURBT组逼尿肌检出率只有67.5%,差异具有统计学意义(P<0.05)。ATUNER组有6例行二次电切,而TURBT组有31例行二次电切,差异有统计学意义(P<0.05)。
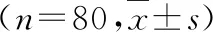
表2 两组患者术中及术后指标比较
2.3 两组患者术后随访情况在随访过程中,ATUNER组有5例失访,TURBT组有7例失访。ATUNER组有7例(8.75%)复发,其中术区复发2例(2.5%),术区外复发5例(6.25%);TURBT组有23例(28.75%)复发,其中术区复发9例(11.25%),术区外复发14例(17.5%),两组术后复发情况见表3。ATUNER组的24个月复发率为8.75%,低于TURBT组的28.75%。采用Kaplan-Meier生存曲线(图2)分析两组患者无复发生存时间,差异有统计学意义(Log-Rank:χ2=11.040,P=0.001)。
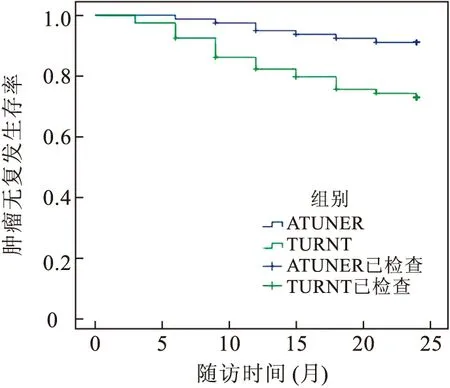
图2 两组患者的Kaplan-Meier生存曲线
3 讨 论
TURBT是治疗NMIBC的标准手术方式,但是存在一系列问题。碎块化切除与肿瘤手术的无瘤原则不符,可能会发生肿瘤种植转移[7,9]。TURBT充分切除的标志是完全切除所有肉眼可见的肿瘤和术后标本中需检测出逼尿肌[4],而TURBT术中往往切除不彻底,术后肿瘤残存率及复发率较高[9]。TURBT术后标本中30%~50%检测不出逼尿肌[4,10],有时甚至高达66%[11]。标本中逼尿肌的识别对于后续的治疗及预后有重要的参考作用。然而,在TURBT术后标本中常常缺乏逼尿肌,很难提供精确的病理分期[12-13]。膀胱侧壁肿瘤术中闭孔神经反射发生率较高,易导致膀胱穿孔、出血等[7,13]。TURBT手术切除较大肿瘤时止血较困难,术中出血量较多。基于以上缺陷,有必要对TURBT技术进行改进。
膀胱肿瘤整块切除术就是近年来出现的改良新技术。国内外学者对NMIBC进行整块切除的探索,可能会克服TURBT技术的缺陷[7]。文献报道膀胱肿瘤整块切除术可以采用多种方法,如钬激光、铥激光、KTP激光、海博刀[14]、Zedd剪刀[15]等。然而设备昂贵,投入较大,技术要求较高,不容易掌握,导致整块切除很难在基层医院普及。
我院采用针状电极行ATUNER治疗NMIBC,ATUNER术中,操作精细,小步慢走,对于视野内可见的血管可以预止血,保持视野清晰,能够精确、高效地操作,避免了TURBT术中碎块化的切除过程及为保持视野清晰而反复止血的过程。在我们的研究中,ATUNER组与TURBT组相比并不延长手术时间。而在文献报道中,整块切除术与TURBT术相比,可以缩短手术时间[10,13]。
TURBT术中及术后并发症主要有闭孔神经反射、膀胱穿孔、尿道狭窄、术后出血等。经尿道针状电极整块切除膀胱肿瘤在直视下完成,精细操作,可避免电切过深,能降低膀胱穿孔等严重并发症的发生率。与TURBT组相比,ATUNER组在闭孔神经反射、膀胱穿孔发生率方面显著降低;两组患者均未发生尿道狭窄及术后严重出血。在术后膀胱冲洗时间、留置导尿管时间、术后住院时间方面,ATUNER组较TURBT组显著缩短。
KRAMER等[16]认为大概有30%的肿瘤由于大小、位置、形态等不适合整块切除。位于电切时操作困难位置的肿瘤(前壁、穹隆部),有研究者认为不适合整块切除[5,10],然而,也有研究者认为这些部位的肿瘤也是可以通过整块切除术来完成的[4,15]。本研究中,ATUNER组有7例位于穹隆部,6例位于前壁,我们均采用针状电极整块切除。术中可以通过按压耻骨上区、保持膀胱半充盈状态、调整针状电极的角度来克服困难,当然手术时间也会有所延长。
有研究者认为整块切除术适用于病变数量≤4个的膀胱肿瘤[17]。在本研究中,ATUNER组患者肿瘤数最多达6个,手术均成功。肿瘤多灶性并不是整块切除的限制[4]。
多大的肿瘤适合整块切除是争论的焦点。欧洲泌尿外科指南指出小的肿瘤(直径<1 cm)可行整块切除[9],YANG等[18]认为肿瘤大小在2 cm左右比较适合整块切除。更多的研究认为肿瘤直径小于3 cm适合整块切除[7,10,12,17]。对于大于3 cm的肿瘤,因很难整块取出标本,很多研究者认为不适合整块切除[7]。然而,也有研究者认为大于3 cm的肿瘤也是适合整块切除的[4]。3 cm被认为是可以整块取出的上限[16]。对于较大的肿瘤,文献报道可以采用各种改进的方法和新的设备取出[2,15]。CHENG等[14]采用海博刀整块切除的肿瘤最大径达4 cm,标本采用尼龙标本袋经内镜取出,文献报道整块切除术中肿瘤最大径可达7.5 cm[19]。在我们的研究中,ATUNER组整块切除的肿瘤最大径为3.6 cm,对于小于3 cm的肿瘤,我们采用艾力克冲洗器吸出或者采用电切环勾出,有8例大于3 cm的肿瘤,我们将肿瘤切成2~3块后取出。这个不符合肿瘤完整性原则,可能会增加术后肿瘤复发率。在未来,随着方法的改进及设备的更新,如果能够解决肿瘤的完整取出问题,肿瘤大小可能不再成为整块切除术的限制。
Meta分析显示整块切除对于膀胱癌的病理诊断可以提供高质量的标本[20]。膀胱肿瘤整块切除的标本中逼尿肌检出率可达96%~100%[5,7,10,16]。整块切除标本保留了肿瘤的完整性,基底部固有层及肌层组织存在,病理医师可以准确评估肿瘤浸润深度,做到准确的病理诊断,而这对于治疗策略的选择非常重要[21]。在我们的研究中,ATUNER组术后标本逼尿肌检出率达97.5%,而在TURBT组中只有67.5%。在ATUNER组,由于闭孔神经反射,2例电切深度受限,术后标本病理医师无法判断肿瘤浸润深度,而在TURBT组有26例未检测出逼尿肌。
TURBT术中,因为肿瘤被碎块化切除,电切创面裸露,所以肿瘤细胞种植播散不可避免,且膀胱内压高于静脉压,理论上是可以导致肿瘤细胞转移至静脉系统,而整块切除术可以克服这些缺陷[22-23]。近年来的一项Meta分析显示,整块切除术较TURBT在24个月内的复发率更低[20]。在我们的研究中,ATUNER组和TURBT组的24个月复发率分别为8.75%vs.28.75%,差异有统计学意义。ATUNER组在术区及术区外的复发率均显著降低,提示整块切除术可完整切除肿瘤,明显降低术区复发率,降低肿瘤细胞的种植、播散转移,进一步证明了整块切除术的优势。
因为肿瘤残留的高发生率及分期低估,所有的指南均推荐高级别肿瘤、所有T1期肿瘤、术后标本中无逼尿肌的患者需在2~6周内进行二次电切[9,24]。二次电切的意义在于切除第一次手术时残留的肿瘤,获取肿瘤基底部的组织,获得准确的病理诊断,而整块切除手术可以完整切除肿瘤,保证肿瘤周边及基底部的完整性,且病理诊断准确率很高,二次电切价值不大。在我们的研究中,ATUNER组有6例行二次电切,TURBT组有31例行二次电切(P<0.05),ATUNER组二次电切率明显降低,减轻了患者的经济负担和痛苦。
系统性的回顾和Meta分析显示,在治疗NMIBC中,整块切除术是比TURBT更好的选择[7,13,20]。在我们的研究中,我们应用ATUNER治疗NMIBC,是安全有效的,不需要特殊设备,能够达到微创、精准的治疗目的。而且,技术难度不大,易于掌握,可在基层医院推广。