PCT、CRP和血常规在新生儿败血症不同菌属血流感染中的应用价值
刁福强 罗有文 吴伟祥 马从利 唐玲玲
广东省妇幼保健院检验科,广州 511400
新生儿败血症是指病原体由感染部位侵入血液循环大量生长繁殖并产生毒素从而引起的全身性感染,是新生儿时期常见并且病死率较高的疾病[1]。血培养是诊断新生儿败血症的金标准,但由于培养时间相对较长,不能早期指导治疗。由于不同菌种使用的抗生素不同,早期正确识别感染病原体,合理使用抗生素,可减少细菌耐药性,降低新生儿败血症的病死率。本研究根据血培养不同菌种进行分组,比较几种炎症指标在不同菌种的预测价值,旨在为临床早期选择抗生素提供依据。
1 资料与方法
1.1 临床资料 本文采用回顾性分析,收集2017 年1月至2019年12月广东省妇幼保健院新生儿科收治的败血症患者资料377例,男182例,女195例,年龄范围为1~30 d。根据血培养结果,将患者分为革兰阴性(G-)菌败血症组和革兰阳性(G+)菌败血症组,排除非单一细菌感染者。G-菌组130 例,男67 例,女63 例,年龄(17.20±10.46)d;G+菌组271例,男143例,女128例年龄(16.62±9.44)d。另选择同期收治的局部感染的非败血症患者150 例作为对照组,男73例,女77例,年龄(17.50±7.55)d。3组年龄具有可比性。
本研究已经通过广东省妇幼保健院医学伦理委员会审核,批准文号202101232;研究对象或其亲属已知情同意并签署知情同意书。
1.2 纳入排除标准 符合新生儿败血症且血培养阳性,并培养出单一细菌,新生儿败血症诊断参照《新生儿败血症诊断及治疗专家共识(2019年版)》。
1.3 方法 采集3组患儿血培养的同时采集的血清降钙素原(PCT)、超敏C-反应蛋白(hs-CRP)、血常规白细胞计数(WBC)、中性粒细胞计数(NE)、中性粒细胞比值(NE%)、淋巴细胞(LYM)、淋巴细胞比值(LYM%),采用受试者工作特征曲线(ROC)分析有差异的指标对G-菌败血症组与G+菌败血症组的鉴别诊断效能。血清PCT 采用Roche cobas e601 电化学发光法定量检测(德国);WBC、NE% 、LYM、LYM% 和hs-CRP 检 测 采 用 迈 瑞BC-5390血细胞分析仪(中国)。
1.4 统计学方法 采用SPSS 22.0 统计软件。符合正态分布的计量资料采用(±s)表示,组间比较采用方差分析,组内比较方差齐采用LSD 检验,方差不齐采用Tamhane检验。非正态分布以M(P25,P75)表示,组间比较用非参数检验。G-菌败血症组与G+菌败血症组比较有意义的指标为待评价指标,构建ROC,根据曲线下面积(AUC)比较各指标诊断不同病原菌感染所致败血症的诊断效能。P<0.05 为差异有统计学意义。
2 结 果
2.1 两组病原菌的分布 G-菌败血症组以肺炎克雷伯菌和大肠埃希菌为主,分别占54.62%(71/130)和31.54%(41/130),其次为鲍曼不动杆菌3.85%(5/130),铜绿假单胞菌1.54%(2/130),阴沟肠杆菌1.54%(2/130);G+菌败血症组以表皮葡萄球菌和无乳链球菌为主,分别占19.18(52/271)和18.45%(50/271),其次为溶血葡萄球菌14.39%(39/271),头状葡萄球菌14.39%(39/271),粪肠球菌8.48%(23/271),金黄色葡萄球菌7.01%(19/271),屎球菌6.64%(18/271)。
2.2 3 组炎症指标的比较 3 组PCT、hs-CRP、WBC、NE、NE%、LYM、LYM%水平比较,WBC 差异无统计学意义(P>0.05)。G-菌败血症组、G+菌败血症组的NE、NE%、LYM、LYM%与对照组相比,差异均有统计学意义(均P<0.05);G-菌败血症组与G+菌败血症组的WBC、NE、NE%、LYM、LYM%比较,差异均无统计学意义(均P>0.05)。见表1。G-菌败血症组PCT、hs-CRP 水平均高于G+菌败血症组,差异均有统计学意义(均P<0.05),见表2。
表1 3组患儿的血常规指标比较(± s)
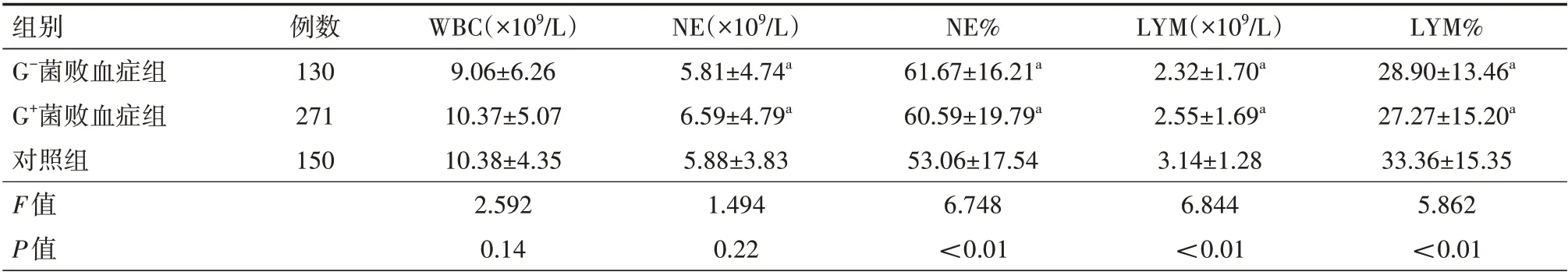
表1 3组患儿的血常规指标比较(± s)
注:G-菌败血症组为革兰阴性菌败血症患儿,G+菌败血症组为革兰阳性菌败血症患儿,对照组为局部感染的非败血症患儿;WBC 为血常规白细胞计数,NE为中性粒细胞计数,NE%为粒细胞比值,LYM为淋巴细胞,LYM%为淋巴细胞比值;与对照组比较,aP<0.05
WBC(×109/L)9.06±6.26 10.37±5.07 10.38±4.35 2.592 0.14 NE(×109/L)5.81±4.74a 6.59±4.79a 5.88±3.83 1.494 0.22 LYM(×109/L)2.32±1.70a 2.55±1.69a 3.14±1.28 6.844<0.01 LYM%28.90±13.46a 27.27±15.20a 33.36±15.35 5.862<0.01组别G-菌败血症组G+菌败血症组对照组F值P值例数130 271 150 NE%61.67±16.21a 60.59±19.79a 53.06±17.54 6.748<0.01

表2 3组患儿的PCT和hs-CRP比较[M(P25,P75)]
2.3 hs-CRP、PCT 对G-菌败血症组和G+菌败血症组的诊断效能 将两组之间有意义的炎症指标绘制ROC,通过做ROC 可见,PCT 的AUC 为0.766,P<0.01,最佳诊断阈值为1.56 μg/L,以1.56为诊断阈值时,灵敏度为77%,特异度为73%。hs-CRP 的AUC 为0.730,P<0.01,最佳诊断阈值为19.43 mg/L,以19.43为诊断阈值时,灵敏度为65%,特异度为72%。见图1。
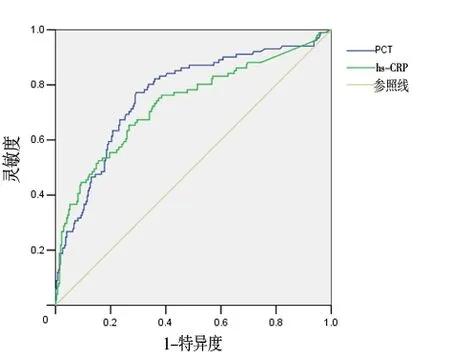
图1 PCT、hs-CRP区分G+菌败血症和G-菌败血症的ROC(377例)
3 讨 论
由于新生儿免疫系统发育尚不完全,防御及清除病原菌的能力较弱,分娩时接触产道及外界环境后容易导致新生儿感染,新生儿细菌感染是新生儿常见疾病之一。新生儿败血症的病情变化较快、治疗棘手、病死率高,早期诊断并及时治疗对新生儿的预后至关重要[2-3]。血培养是败血症诊断及治疗的重要指标,但是培养时间较长,因此在培养结果明确之前,应用其他实验室指标指导早期治疗对新生儿败血症预后有很大帮助。有研究表明,G-菌血流感染和G+菌血流感染引起机体的不同炎症变化在临床具有重要意义,如大肠埃希菌和金黄色葡萄球菌引起的血流感染,早期诊治的患者病死率明显低于较晚诊治的患者[4]。本文探讨炎症指标在不同类型细菌败血症的预测价值,为临床早期合理应用抗生素提供依据。
本研究中,G-菌败血症组主要病原菌是肺炎克雷伯菌和大肠埃希菌,G+菌败血症组主要病原菌是表皮葡萄球菌和无乳链球菌。比较3 组PCT、hs-CRP、WBC、NE、NE%、LYM、LYM%水平,发现WBC 差异无统计学意义(P>0.05)。G-菌败血症组、G+菌败血症组的NE、NE%、LYM、LYM%与对照组相比,差异均有统计学意义(均P<0.05)。G-菌败血症组和G+菌败血症组的WBC、NE%、LYM、LYM%比较,差异均无统计学意义(均P>0.05)。血常规作为炎症辅助诊断最传统的指标,WBC 和NE%升高对于诊断细菌感染有一定的临床价值,但对于某些严重感染患者,WBC 可以出现降低甚至缺乏的情况;另外由于新生儿的出生后存在白细胞生理性增高,可能会导致3组WBC差异无统计学意义,因此对于鉴别病原菌类型的诊断效能非常有限。3 组患儿的PCT、hs-CRP比较,差异均有统计学意义(均P<0.05),并且G-菌败血症组的PCT、hs-CRP 均高于G+菌败血症组(均P<0.05)。PCT 是由甲状腺细胞产生的前肽糖蛋白,细菌感染时可迅速升高,是近年来应用比较广泛的感染指标。有些研究认为,PCT 在早期鉴别细菌感染类型方面具有较高的灵敏度和特异度[5]。本研究显示PCT 在诊断G-菌败血症的最佳诊断阈值为1.56 μg/L,灵敏度为77%,特异度为73%。AUC 为0.766,P<0.01。这说明PCT 不仅在诊断感染方面有价值,在鉴别诊断G-菌败血症和G+菌败血症上也具有较高的临床价值,与文献一致[6]。有研究认为,不同类型病原体的感染诱导PCT产生水平不同,由于G-菌产生内毒素,加上Toll 样受体激活信号通路不同,G-菌相比G+菌可产生更高水平的PCT 释放[7]。hs-CRP 是一种急性实相反应蛋白,在细菌感染、急性炎性反应、组织损伤、恶性肿瘤等情况下,hs-CRP 能够升高。本研究中hs-CRP 诊断G-菌败血症的最佳诊断阈值为19.43 mg/L,灵敏度为65%,特异度是72%,ROC 曲线下面积是0.730,P<0.01。说明hs-CRP 在鉴别诊断G-菌败血症和G+菌败血症上也具有一定的临床价值。相比PCT,hs-CRP 灵敏度和特异度稍低,这也由于hs-CRP 并非感染的特异性指标,组织损伤、肿瘤等其他情况也会增高。通过查阅文献发现,对于PCT和hs-CRP诊断G-菌败血症和G+菌败血症的阈值各不相同,可能原因是选取的人群、地区、纳入的标准和检测方法不同导致的。本文选用的人群是新生儿,由于新生儿生理病理特点与儿童和成人不同,因此参考值也不尽相同。
综上所述,新生儿败血症主要病原菌是肠杆菌科细菌和葡萄球菌属,早期可通过PCT 和hs-CRP 对细菌感染类型初步判断,PCT 以1.56 μg/L 为诊断阈值时灵敏度和特异度分别是77%和73%。hs-CRP 以19.43 mg/L 为诊断阈值时灵敏度和特异度分别是65%和72%。
利益冲突:作者已申明文章无相关利益冲突。

