PVP及PKP对骨质疏松性椎体压缩性骨折患者再塌陷情况和椎体高度的影响
吕晓 卫大宁 刘斐 韩少锋
(韩城矿务局总医院骨科,陕西 韩城 715400)
骨质疏松椎体压缩性骨折(OVCF)多发于老年患者,主要临床表现为背痛、腰痛、脊柱活动受限。目前针对OVCF的治疗主要以微创手术治疗为主。手术治疗OVCF大多都是通过向椎体注入填充材料强化椎体、稳定骨折,主要有经皮椎体成形术(PVP)和经皮球囊扩张椎体后凸成形术(PKP)等,止痛效果良好,且恢复时间快,两种方法均有操作简便、疗效好的优势[1],但对于两种手术方法的比较研究相关文献报道较少。本研究通过对照研究PVP和PKP分别对OVCF的临床疗效,对两种治疗方法的优越性进行比较。
1 资料与方法
1.1一般资料 回顾性选取2017年12月至2018年7月本院骨科收治的140例OVCF患者,根据手术方法的不同分为PKP组和PVP组各70例。PKP组中,男34例,女36例;年龄(67.45±8.09)岁;病程(10.56±5.06)周;T1217例,L113例,T1~615例,T7~118例,L2~517例;骨质疏松一级26 例,二级28 例,三级16 例。PVP组中,男35例,女35例;年龄(67.56±7.98)岁;病程(10.63±4.99)周;T1215例,L117例,T1~617例,T7~1113例,L2~58例;骨质疏松一级25例,二级25例,三级20例。本研究获本院伦理委员会知情同意。纳入患者均符合《原发性骨质疏松症诊治指南(2017年)》[2]中骨质疏松的诊断标准者,经X线片和MRI鉴定确为椎体压缩性骨折者;均为单节椎体骨折;CT检查伤椎椎体后壁完整性较好者;经X射线骨密度仪检测,骨密度T值<-2.5者。已排除随访期间影像学资料遗失或保存不完善者;术后未坚持常规骨质疏松治疗者;术后随访期间,手术处再次发生意外损伤者;合并恶性肿瘤者;骨髓炎或凝血功能障碍者。
1.2方法 PVP组:局部浸润麻醉,取俯卧、胸腰段后伸体位,将患者肩髂部垫高。双侧椎弓根入路,期间使用C形臂X线机正侧位透视伤椎双侧椎弓根体表,并进行投影标记。穿刺针与矢状面呈10°~15°角,在X线的监测下,穿刺进针在正位椎弓根体表投影的外上方。穿刺针尖依次通过骨质、椎体后缘皮质、椎弓根,在椎体前1/3处暂停,期间通过C形臂X线机对穿刺针位置进行确认。控制手术室温度23℃,调制骨水泥至“团状期”,拔出穿刺针芯,然后在在X线的监测下,通过骨水泥推杆向伤椎注入骨水泥至接近椎体后壁5 mm,尽可能使骨水泥填充满整个椎体,若期间通过监测发现骨水泥外渗立即停止推注;骨水泥完全硬化后旋转拔出注射针管,对穿刺孔进行清洁后无菌包扎。PKP组患者的麻醉方式、体位、手术入路、水泥注入注意事项、退针等方法均同PVP组,并且全程通过双侧正侧位X线对穿刺针进程、骨水泥注入量等进行透视。穿刺针穿过椎体后侧皮质3 mm后拔出,放入扩张钻;扩张钻扩张到末端位于棘突与椎弓根投影处之间,距伤椎前缘5 mm左右的骨质内,取出扩张钻;采用扩张球囊向双侧椎弓根注入造影剂至扩张球囊扩张至靠近椎体任一皮质缘后退出球囊,控制手术室温度23℃,调制骨水泥至牙膏状,将骨水泥推至椎体中部,之后步骤过程同PVP组。两组患者术后均进行常规抗骨质疏松治疗。
1.3检测指标 住院及随访期间利用疼痛视觉模拟评分(VAS)对患者的疼痛程度进行记录,分值0~10分,分为无痛、轻度疼痛、中度疼痛、重度疼痛。患者日常活动功能改善情况采用功能障碍指数问卷表(ODI)进行评价,共10个问题,每题0~5分,得分越高表示患者功能障碍越严重,积分规则为实际得分/最高可能得分×100%。对患者进行正侧位摄片,分别测量伤椎椎体前缘和中部平均高度;后凸角为正侧位X线摄片的折上位椎体上终板与下位椎体下终板之间的Cobb角。对患者进行持续3年的术后随访,每6个月进行1次,统计患者骨水泥向椎前、椎旁渗漏等并发症,于末次随访时统计两组伤椎高度矫正比和随访高度丢失比。
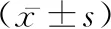
2 结 果
2.1手术指标和术后住院时间 PKP组手术时间和住院时间均显著少于PVP组(t=2.183、2.551,P均<0.05);两组患者骨水泥注射量比较无差异(P>0.05)。见表1。
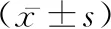
表1 两组患者手术指标和术后住院时间的比较
2.2VAS、ODI评分 术后,两组患者各评分均显著降低(t=1.122、0.794,P均<0.05),但两组比较差异无统计学意义(P>0.05)。见表2。
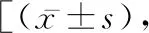
表2 两组患者手术前后VAS评分的比较分]
2.3椎体高度和后凸角 术后,PKP组椎体前缘高度和椎体中部高度显著高于PVP组,后凸角显著低于PVP组(t=13.584、14.859、6.818,P均<0.05)。见表3。
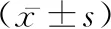
表3 两组患者手术后椎体高度和后突角的比较
2.4再塌陷患者伤椎高度矫正比和末次随访高度丢失比 PKP组发生再塌陷15例(21.43%),PVP组发生再塌陷6例(8.57%),PKP组再塌陷发生率显著高于PVP组。两组再塌陷患者伤椎高度矫正比比较均无差异(P>0.05);术后6、12、24、36个月, PKP组伤椎前缘、伤椎中部高度丢失比均显著高于PVP组(t伤椎前缘=4.392、5.932、5.063、7.392,t伤椎中部=6.032、6.032、2.645、2.121,P均<0.05)。见表4。
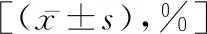
表4 两组再塌陷伤椎高度矫正比和末次随访高度丢失比的比较
2.5并发症和随访结果 术后,PKP组有7例(10.00%)患者发生骨水泥向椎前及椎旁少量渗漏,PVP组23例(32.86%),PKP组显著少于PVP组(χ2=10.861,P=0.001);两组术后均未发生骨水泥移位或掉落腹腔的情况。随访3年,共失访3例,其中PKP组2例,PVP组1例。PKP组有15例(22.06%)临近椎体发生骨折,PVP组6例(8.70%),PKP组显著高于PVP组(χ2=4,712,P=0.030)。
3 讨 论
PKP技术是在PVP技术的基础上创立的,两种技术都可增加椎体强度、稳定伤椎、有效恢复伤椎高度、缓解术后伤椎疼痛,且能有效降低并发症的发生[3]。相对于PKP,PVP操作较为简单,工作通道建立后将骨水泥通过通道直接注入椎体内即可[4]。本文结果显示,PKP组的手术时间、住院时间均少于PVP组,提示PKP手术过程对患者机体损伤更小,术后恢复更快,住院时间更短。本文结果显示,两组术后VAS和ODI评分比较无差异。
PKP技术和PVP技术均能有效缓解OVCF强化术后疼痛,其止痛机制目前尚不清楚,有学者认为是因为手术注入的骨水泥可承担大部分轴向应力,能起到稳定椎体、防止骨折部位产生微小位移的作用,减小对椎体内部神经的刺激,起到止痛作用[5];此外,骨水泥在注入椎体后放出热量足以使椎体内部的感觉神经末梢被破坏,从而达到止痛的效果[6];同时,手术治疗骨质疏松能有效缓解骨运动功能障碍,术后疼痛情况也较低。本文结果显示,两组术后VAS和ODI评分比较无差异。提示,两种手术方法均可使骨水泥在椎体内填充紧密,对骨折部位复位性好且能阻止骨折部位的微小位移从而降低骨折引起的疼痛,同时具有较快的恢复速度,且能快速改善功能障碍。
骨水泥具有极强的生物力学强度和良好的生物相容性,在注入椎体内部后能迅速扩散分布至整个椎体并快速凝固,起到支撑稳定椎体的作用,达到治疗的效果[7]。椎体高度和后凸角主要与骨水泥的注入量和注入方式有关,PKP法采用球囊扩张注入骨水泥对骨质疏松性骨折的加固更有利[8-9]。本文结果显示,PKP组椎体前缘高度和椎体中部高度显著高于PVP组,后凸角显著低于PVP组;PKP组患者骨水泥渗漏率显著低于PVP组,与既往研究结果一致[10]。本文结果还显示,随访3年,PKP组再塌陷发生率、临近椎体骨折发生显著高于PVP组,同时术后6、12、24、36个月PKP组伤椎前缘、伤椎中部高度丢失比高于PVP组。
综上所述,对OVCF患者的治疗,PKP法的手术情况、住院时间、对椎体高度和后凸角的改善情况和骨水泥渗透等指标均优于PVP组,但术后长时间随访表明,在椎体高度保留和再塌陷预防方面,PVP更优,因此在对OVCF患者进行治疗时须根据患者实际情况选择合适的术式。

