对骨科手术患者行超声引导下神经阻滞复合全身麻醉对其血流动力学指标及术后爆发痛的影响
符紫艺,高 泉
(1.广东省东莞仁康医院麻醉科,广东 东莞 528000;2.广东省中西医结合医院麻醉科,广东 佛山 528200)
全身麻醉为骨科手术中较为常用的麻醉方法。此麻醉方法便于麻醉管理及通气,但实施过程中进行插管、拔管等操作会影响患者的血流动力学指标,造成其HR升高,使其心血管负担加重[1]。有研究指出,在接受全身麻醉手术后,有少数患者可出现爆发痛。神经阻滞麻醉凭借其对患者循环、呼吸系统干扰小、相关并发症少等优点,目前已在临床四肢手术中得到了广泛的应用[2-3]。准确定位需阻滞的神经是成功进行神经阻滞麻醉的关键所在。近年来,随着超声技术的不断发展,超声引导下神经阻滞麻醉在临床上得到了广泛的应用。有研究指出,在超声引导下进行神经阻滞麻醉能够避免由个体差异所带来的阻滞困难现象,同时能够对注药过程进行实时监测,从而可提高阻滞效果,缩短阻滞起效的时间[4-5]。本文对在我院接受骨科手术的60例患者进行研究,旨在分析对骨科手术患者进行超声引导下神经阻滞麻醉复合全身麻醉对其血流动力学指标及术后爆发痛发生率的影响。
1 资料与方法
1.1 一般资料
选取2018年6月至2021年3月在我院接受骨科手术的60例患者,按随机数表法将其分为全身麻醉组与联合组(30例/组)。全身麻醉组患者中有男性18例,女性12例;其年龄为23~76岁,平均年龄(61.82±3.67)岁;其体质量指数(BMI)为18.5~27,平均BMI(21.79±0.71);其中美国麻醉医师协会(ASA)分级为Ⅰ级、Ⅱ级的患者分别有19例、11例。联合组患者中有男性16例,女性14例;其年龄为21~78岁,平均年龄(62.03±3.79)岁;其BMI为18.2~27.4,平均BMI(21.84±0.69);其中ASA分级为Ⅰ级、Ⅱ级的患者分别有17例、13例。两组研究对象的一般资料相比,差异无统计学意义(P>0.05)。
1.2 研究对象的纳入及排除标准
1)纳入标准:知情并同意参与本研究;能够耐受手术治疗,且具有进行单侧下肢手术的指征;年龄≥18岁。2)排除标准:长期使用糖皮质激素;合并有严重的外伤;近2周内使用过止痛药物;处于妊娠期或哺乳期;患有精神疾病;对麻醉药物过敏或存在神经阻滞麻醉禁忌证。
1.3 方法
对全身麻醉组患者进行全身麻醉,对联合组患者进行超声引导下神经阻滞麻醉复合全身麻醉。具体的麻醉方法是:在患者进入手术室后,对其进行面罩吸氧,为其开放上肢静脉,并密切监测其血氧饱和度(SpO2)、平均动脉压(MAP)、心率(HR)等。对患者进行麻醉诱导,为其静脉注射3 μg/kg的芬太尼、0.03 mg/kg的咪达唑仑、1.5 mg/kg的丙泊酚、0.6 mg/kg的罗库溴铵。在患者意识消失、无眨眼反射后,为其置入喉罩。为患者连接呼吸机,对其进行机械通气,将其PETCO2维持在30~40 mmHg。为患者持续静脉泵注4~9 mg/(kg·h)的丙泊酚、0.1 μg/(kg·m in)的瑞芬太尼和0.1 mg/(kg·h)的顺苯磺酸阿曲库铵。在对联合组患者进行麻醉诱导后,对其进行超声引导下神经阻滞麻醉。在便携式超声仪(Sonosite公司生产)的引导下实施股神经、坐骨神经阻滞。进行股神经阻滞的方法是:协助患者取仰卧位,对其腹股沟区进行常规消毒后,将探头置于腹股沟韧带下方的股动脉搏动处。根据超声图像对股动脉、股静脉和股神经进行定位,将导针平行插入,进针方向依据超声回声调整。在穿过肌筋膜(有明显突破感)后,将10 m L浓度为0.5%的罗哌卡因注入。进行坐骨神经阻滞的方法是:在超声引导下于距离患者髂后上棘6 cm处平行进针,在其出现腓肠肌收缩反应后,固定穿刺部位。在确认回抽无血后,将10 m L浓度为0.5%的罗哌卡因注入。
1.4 观察指标
1)观察两组患者麻醉前(T0)、切皮时(T1)及 拔 除 喉 罩 时(T2)的SpO2、MAP及HR。2)观察两组患者术后疼痛数字评分法(NRS)的评分和术后爆发痛的发生情况。采用NRS评估患者的疼痛程度。患者的NRS评分≥4分,可判定其发生爆发痛。3)观察两组患者丙泊酚、瑞芬太尼的用量、术后拔管的时间和术后苏醒的时间。
1.5 统计学方法
采用SPSS 22.0软件分析研究数据,计量资料用均数±标准差(±s)表示,采用t检验,计数资料用百分比(%)表示,采用χ²检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者SpO 2、M AP及HR的比较
在T0、T1、T2,两组患者的SpO2相比,差异无统计学意义(P>0.05)。在T0,两组患者的MAP及HR相比,差异无统计学意义(P>0.05)。在T1、T2,联合组患者的MAP、HR均低于全身麻醉组患者,差异有统计学意义(P<0.05)。详见表1。
表1 两组患者SpO2、MAP及HR的比较(±s)
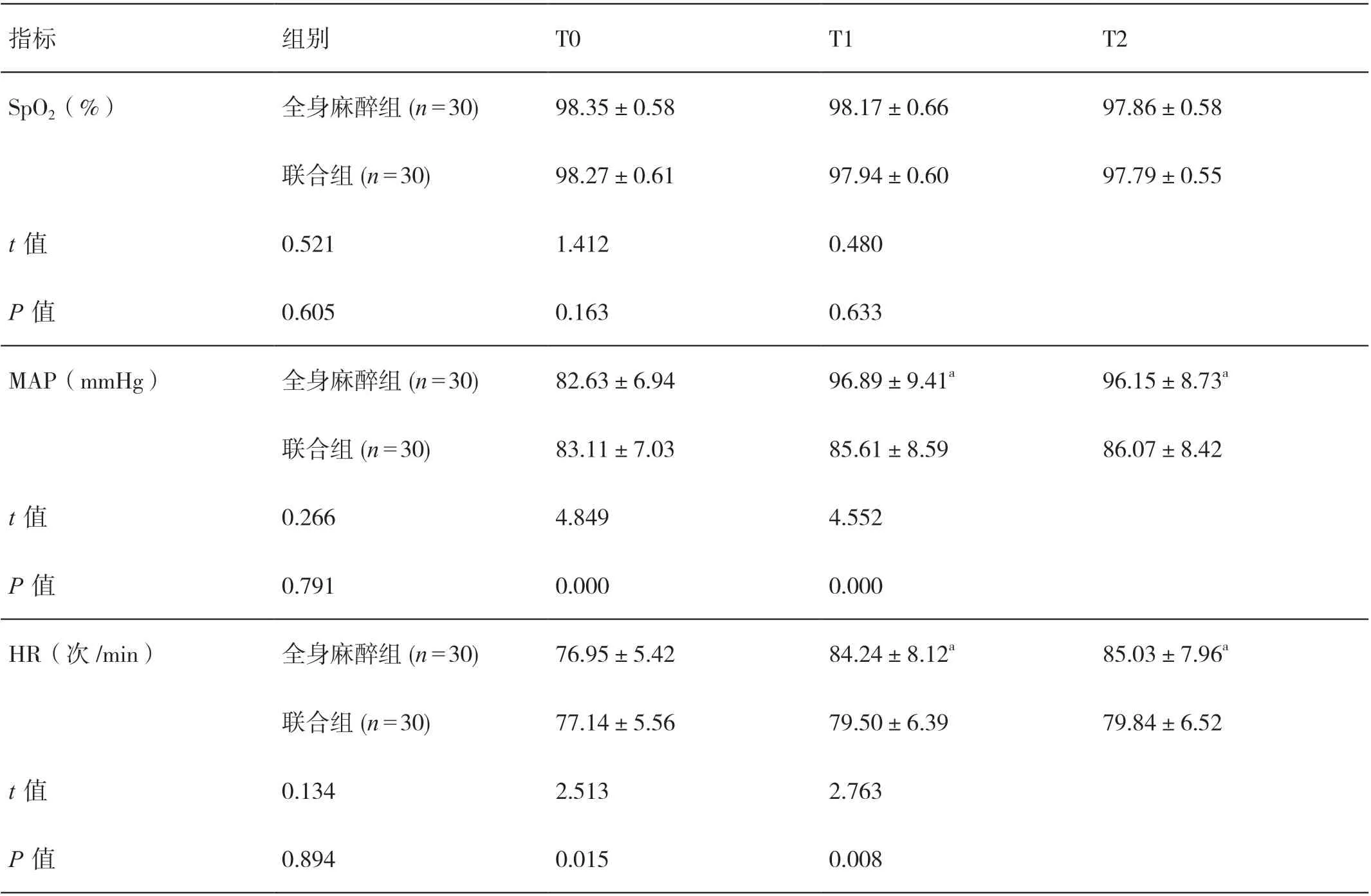
表1 两组患者SpO2、MAP及HR的比较(±s)
注:a与同组T0比较,P<0.05。
指标 组别 T0 T1 T2 SpO2(%) 全身麻醉组(n=30) 98.35±0.58 98.17±0.66 97.86±0.58联合组(n=30) 98.27±0.61 97.94±0.60 97.79±0.55 t值 0.521 1.412 0.480 P值 0.605 0.163 0.633 MAP(mmHg) 全身麻醉组(n=30) 82.63±6.94 96.89±9.41a 96.15±8.73a联合组(n=30) 83.11±7.03 85.61±8.59 86.07±8.42 t值 0.266 4.849 4.552 P值 0.791 0.000 0.000 HR(次/min) 全身麻醉组(n=30) 76.95±5.42 84.24±8.12a 85.03±7.96a联合组(n=30) 77.14±5.56 79.50±6.39 79.84±6.52 t值 0.134 2.513 2.763 P值 0.894 0.015 0.008
2.2 两组患者术后爆发痛发生率的比较
在术后,联合组患者爆发痛的发生率为33.33%(10/30),全身麻醉组患者爆发痛的发生率为63.33%(19/30)。联合组患者术后爆发痛的发生率低于全身麻醉组患者,差异有统计学意义(χ²=5.406,P=0.020)。
2.3 两组患者术后NRS评分的比较
在术后24 h、术后48 h,全身麻醉组患者的NRS评分分别为(7.59±1.02)分、(6.42±0.50)分,联合组患者的NRS评分分别为(6.71±0.86)分、(5.64±0.62)分。在术后24 h、术后48 h,联合组患者的NRS评分均低于全身麻醉组患者,差异有统计学意义(P<0.05)。详见表2。
表2 两组患者术后NRS评分的比较(分,±s )

表2 两组患者术后NRS评分的比较(分,±s )
组别 术后24 h 术后48 h全身麻醉组(n=30) 7.59±1.02 6.42±0.50联合组(n=30) 6.71±0.86 5.64±0.62 t值 3.613 5.364 P值 0.001 0.000
2.4 两组患者丙泊酚、瑞芬太尼用量、术后拔管时间、术后苏醒时间的比较
联合组患者丙泊酚、瑞芬太尼的用量均少于全身麻醉组患者,其术后拔管的时间、术后苏醒的时间均短于全身麻醉组患者,差异有统计学意义(P<0.05)。详见表3。
表3 两组患者丙泊酚、瑞芬太尼用量、术后拔管时间、术后苏醒时间的比较(±s)
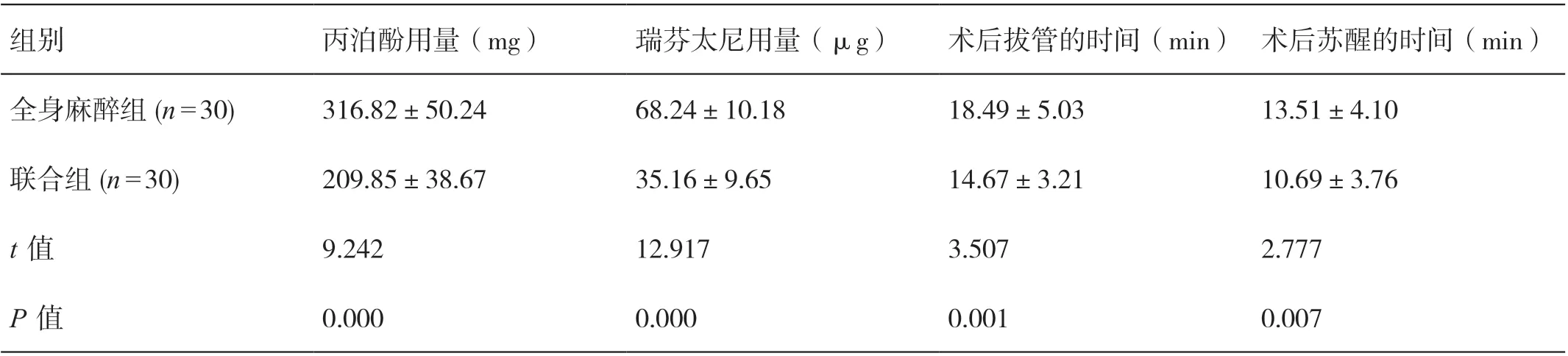
表3 两组患者丙泊酚、瑞芬太尼用量、术后拔管时间、术后苏醒时间的比较(±s)
组别 丙泊酚用量(mg) 瑞芬太尼用量(μg) 术后拔管的时间(min) 术后苏醒的时间(min)全身麻醉组(n=30) 316.82±50.24 68.24±10.18 18.49±5.03 13.51±4.10联合组(n=30) 209.85±38.67 35.16±9.65 14.67±3.21 10.69±3.76 t值 9.242 12.917 3.507 2.777 P值 0.000 0.000 0.001 0.007
3 讨论
近年来,神经阻滞麻醉在临床上得到了广泛的应用。以往,临床上进行神经阻滞麻醉操作时主要是依据人体解剖标志或采用异感定位法进行穿刺,操作难度较大,对麻醉医师技术水平的要求较高,且难以确认局麻药的扩散范围,无法保证阻滞效果[6-7]。有研究指出,在超声引导下进行神经阻滞麻醉能够清晰地显示目标神经结构,并可监测注药过程,观察局麻药的扩散情况,从而可提高神经阻滞的精准度,减轻对患者机体造成的损伤[8-10]。目前,超声引导下神经阻滞麻醉已成为骨科手术中常用的麻醉方式。有研究表明,进行神经阻滞麻醉能够减轻患者术后的疼痛症状,且用其联合全身麻醉有利于减少阿片类药物的使用剂量,进而可减少相关不良反应的发生[11-12]。术后爆发痛是临床上常见的一种术后并发症。发生术后爆发痛会增加患者的恐惧感,特别是对合并有心血管疾病的患者而言,术后爆发痛的发生会增加其心血管事件的发生风险[13-14]。在本次研究中,笔者分析了对骨科手术患者进行超声引导下神经阻滞麻醉复合全身麻醉对其血流动力学指标及术后爆发痛发生率的影响。本研究的结果显示,在T1、T2,联合组患者的MAP、HR均低于全身麻醉组患者,差异有统计学意义(P<0.05)。在术后,联合组患者爆发痛的发生率低于全身麻醉组患者,差异有统计学意义(P<0.05)。在术后24 h、术后48 h,联合组患者的NRS评分均低于全身麻醉组患者,差异有统计学意义(P<0.05)。与全身麻醉组患者相比,联合组患者丙泊酚、瑞芬太尼的用量均更少,其术后拔管的时间、术后苏醒的时间均更短,差异有统计学意义(P<0.05)。
综上所述,与单纯进行全身麻醉相比,对骨科手术患者进行超声引导下神经阻滞麻醉复合全身麻醉的效果较好,可显著降低其术后NRS评分和爆发痛的发生率,减少其麻醉药的用量,缩短其术后拔管的时间及术后苏醒的时间。

