流程优化对急性脑梗死患者抢救成功率及预后的影响
施华 夏从容 陶俊(复旦大学附属华山医院,上海 00040)
流行病学研究[1]表明,脑梗死的发病率、死亡率、致残率均较高,目前已成为我国全部疾病死亡的首位原因。各国指南对急性脑梗死的推荐治疗方案为静脉溶栓,可应用重组组织型纤溶酶原激活剂或尿激酶,但均具有一定的时间依赖性,要求在发病4.5~6 h内应用,溶栓开展的越早,治疗效果越理想[2]。如何通过急救流程的优化提升急性脑梗死患者的抢救成功率,改善预后,是临床医务工作人员亟待解决的问题。
1 资料与方法
1.1一般资料 选取2019年1月至2019年12月本院急诊抢救室收治的急性脑梗死患者,随机选取接受溶栓治疗的患者90例,将2019年1—6月收治的患者设为对照组,将2019年7—12月收治的患者设为研究组,各45例。对照组男28例,女17例;年龄45~77岁,中位年龄56(50~65)岁。研究组男27例,女18例;年龄44~78岁,中位年龄55(51~64)岁。纳入标准:符合中国急性缺血性脑卒中诊治指南中急性脑梗塞的相关诊断标准[3];符合溶栓治疗指征[4];发病6 h内就诊;生命体征平稳。排除标准:入院后因各种原因未能按照研究方法接受管理者;合并严重其他重要脏器疾患者。两组一般资料比较差异无统计学意义(P>0.05)。
1.2方法 对照组患者采用传统临床专科疾病管理路径的流程进行疾病的诊治及管理。研究组患者接受优化后的急诊管理方案:(1)成立24 h急性脑梗死应急小组,以临床护理人员、急救医师为主,以检验科、影像科、药剂科、后勤工勤为辅,定期(每个月)强化培训医务人员,规范护理、医疗操作及转运配合等行为,并召开1次急性脑梗死急救质量改进会议。(2)建立急性脑梗死溶栓标准化临床路径:为急性脑梗死患者建立专用的绿色通道;通过设置专用标识指引患者进行检查;为患者佩戴电子识别腕带,搜集临床路径各节点耗时情况;明确医务人员在抢救过程中的职责分工;为患者家属提供费用一次性结算的通道。(3)利用互联网技术建立信息化平台,开放院前、院内双通道。院前通道,与120指挥中心保持时时联系,由转运120急救车内同行医生,上传患者发病前后及转运途中的病情进展情况,最大限度为院内人员配备到位及绿色通道开启提供准备的时间窗;院内通道则可通过输入患者相关信息在线评估病情,并实时通过信息化平台调取既往病历,以最快的方式更全面的了解患者病情。同时通过信息化平台在线预约影像学检查、生化检查等,并在线获取检查报告。
1.3观察指标 比较两组患者的入院至接诊时间、入院至确诊时间、入院至溶栓时间。比较两组患者溶栓前、溶栓24 h后神经功能缺损情况、日常生活能力、运动功能,使用美国国立卫生研究院卒中量表(NIHSS)[5]评价神经功能缺损程度;使用Barthel指数量表[6]评价日常生活能力;使用Fugl-Meyer量表[7]评价运动功能。比较两组患者从入院到接受治疗期间的脑血管再通率、病死率、致残率,以及对分诊流程、专科护理、服务态度的满意度。

2 结 果
2.1两组急救时间比较 研究组入院至接诊时间、入院至确诊时间、入院至溶栓时间均显著短于对照组(t=40.932、31.429、29.484,P<0.05)。

表1 两组急救时间比较
2.2两组溶栓前后NIHSS评分、Barthel指数及Fugl-Meyer评分比较 两组溶栓24 h后的NIHSS评分显著低于溶栓前,Barthel指数、Fugl-Meyer评分均显著高于溶栓前(P<0.05)。溶栓24 h后,研究组NIHSS评分显著低于对照组,Barthel指数、Fugl-Meyer评分均显著高于对照组(t=17.980、8.719、7.133,P<0.001)。见表2。
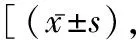
表2 两组溶栓前、溶栓后NIHSS评分、Barthel指数、Fugl-Meyer评分比较分,n=45]
2.3两组临床结局指标比较 研究组脑血管再通率35.56%(16/45)、病死率2.22%(1/45)、致残率2.22%(1/45),对照组脑血管再通率28.89%(13/45)、病死率4.44%(2/45)、致残率6.67%(3/45)。研究组脑血管再通率高于对照组,病死率和致残率均低于对照组,但差异无统计学意义(χ2=0.458、0.001、0.262,P>0.05)。
2.4两组患者满意度评价 研究组患者对分诊流程、专科护理、服务态度满意度分别为95.56%、95.56%、95.56%,对照组患者对分诊流程、专科护理、服务态度满意度分别为80.00%、77.78%、86.67%。研究组患者对分诊流程、专科护理的总满意度均显著高于对照组(χ2=5.075、6.154,P<0.05)。两组患者对服务态度的满意度无明显统计学差异(χ2=1.235,P>0.05)。
3 讨 论
相关研究数据[8]表明,我国国内目前的医疗机构中,导致急救过程中院内延迟发生的因素主要来自于医院、医务工作者、患者及家属方面。从医院方面来讲,就医流程的繁琐、医师资源的不足、团队配合不佳、信息传递方式单一、基础设施落后等因素均是导致的院内流程延误的重要原因。从医务工作者方面来看,仍有部分临床医师对急性脑梗死溶栓治疗的适应征缺乏清晰的认知,从而使患者错过了急救的最佳时间窗。患者及家属方面,高龄、意识状态、血压、其他基础疾病等均与急性脑梗死急救的预后效果密切相关。从管理学方面来讲,医务人员获取知情同意的时间延迟也是造成急救过程中院内延迟的重要因素。可见,急性脑梗死的治疗结局受患者、医院管理、医务人员等多种因素的共同影响。要通过管理流程的优化提升急性脑梗死患者的救治效率及质量,应结合临床实际情况,从以上几个方面来开展。本院急诊抢救室近年来在常规急性脑梗死急救流程的基础上进行了进一步的管理措施优化。
本文结果显示,研究组急性脑梗死患者的入院至接诊时间、入院至确诊时间、入院至溶栓时间均明显的缩短,说明急救管理流程的优化显著加快了急性脑梗死患者的救治速度和抢救效率。研究组患者的NIHSS评分显著低于对照组,Barthel指数、Fugl-Meyer评分均显著高于对照组,进一步证实了优化流程对急性脑梗死患者急救管理的必要性。然而,研究组脑血管再通率虽然高于对照组,病死率和致残率均低于对照组,但差异无统计学意义(P>0.05)。分析为临床入组病例数较少的因素,在后续的研究中将进一步增加样本量再进行统计分析。患者的满意度评价结果显示,研究组患者对分诊流程、专科护理的总满意度均显著高于对照组(P<0.05),说明急诊流程的优化让患者及其家属感受到了急救资源管理的专业性和整体性,管理流程优化后的每一项措施,都为缩短院内急救时间、提升急救的专科管理水平发挥了积极的促进作用。

